Czerwone flagi kręgosłupa
Fizjoterapeuci już od zbyt dawna zadają te same standardowe pytania w celu medycznej oceny pacjenta. "Czy ma Pan/Pani jakieś problemy z klatką piersiową lub sercem, cukrzycę, epilepsję lub problemy z krążeniem?" jest częstym przykładem i często nie ma znaczenia klinicznego. W ostatnich latach ucisk rdzenia kręgowego przeszedł z radaru chirurgów ortopedów na radar fizjoterapeutów i dlatego pytania takie jak "czy masz problemy z jelitami lub pęcherzem?" zostały włączone do naszych subiektywnych badań. Jednak nadal nie jest to wystarczająco szczegółowe, ponieważ na przykład pacjent może nie uważać objawu poważnej patologii za "problem", jeśli stał się on dla niego normalny.
Przepraszam za prowokacyjny początek, ale w moim 34-letnim doświadczeniu klinicznym zbyt często spotykałem się z tym standardowym pytaniem.
Pytanie pacjenta o czerwone flagi podlega rozumowaniu klinicznemu, tak jak wszystkie nasze pytania. W związku z tym pytania dotyczące czerwonych flag powinny być spersonalizowane dla każdej osoby i powinny gonić odpowiednią hipotezę rozwijającą się w umyśle fizjoterapeuty na podstawie informacji zebranych od każdego pacjenta. Jednak opracowanie odpowiedniej hipotezy medycznej może być naszym pierwszym wyzwaniem, ponieważ w medycynie (i fizjoterapii) "widzisz tylko to, czego szukasz i rozpoznajesz tylko to, co już wiesz". Jest to często określane jako "tendencyjność potwierdzająca" i opiera się na zasadzie "widzimy to, co chcemy zobaczyć", ponieważ tylko wtedy możemy wierzyć, że możemy pomóc pacjentowi (musimy wiedzieć, co leczymy, aby wiedzieć, jak to leczyć). Dlatego tak ważne jest, aby poszerzać naszą wiedzę medyczną tak bardzo, jak to możliwe, aby uniknąć przeoczenia czegoś, o czym nie wiemy!
Dotyczy to nawet niektórych bardziej oczywistych diagnoz, nie wspominając o bardziej złożonych i rzadkich diagnozach. Na przykład, do 70% złamań kręgów jest błędnie diagnozowanych, a do 75% infekcji kręgosłupa jest początkowo błędnie diagnozowanych (Grigoryan et al 2003, McCarthy & Davis 2016). Infekcja kręgosłupa jest trudna do rozpoznania klinicznego. W przypadku pacjentów, u których widziałem infekcję kręgosłupa, wiedziałem, że coś jest nie tak z pacjentem, ale nie wiedziałem dokładnie co i dopiero odpowiednie badania pozwoliły na postawienie diagnozy. Tak więc jest to również część naszej roli w badaniach przesiewowych, musimy wiedzieć, kiedy konieczne są dalsze badania i jakie badania mogą być przydatne.
Jeśli weźmiemy pod uwagę różnicę między diagnozą medyczną a diagnozą fizjoterapeutyczną, ta pierwsza próbuje znaleźć przyczynę problemu pacjenta, a jako fizjoterapeuta leczymy konsekwencje tego problemu. Określenie konsekwencji opiera się głównie na ustaleniach klinicznych, jednak określenie przyczyny cierpienia pacjenta opiera się w dużej mierze na wiedzy teoretycznej i dlatego znajduje się w sferze modelu biomedycznego. Tak więc, jako fizjoterapeuci powinniśmy pracować głównie w modelu bio-psycho-społecznym, ale nadal musimy brać pod uwagę model biomedyczny w naszej medycznej roli przesiewowej.
W skrócie, podejście biomedyczne może być stosowane do badania przesiewowego pacjenta pod kątem czerwonych flag i stanów, które wymagają wczesnej pomocy medycznej, a następnie należy rozważyć podejście biopsychospołeczne, aby zrozumieć, w jaki sposób problem wpływa na pacjenta, koncentrując się na oznakach i objawach, a nie na diagnozie strukturalnej. Jak widać na poniższym diagramie, badanie przesiewowe pod kątem czerwonych flag powinno być priorytetowym elementem procesu badania u wszystkich naszych pacjentów.
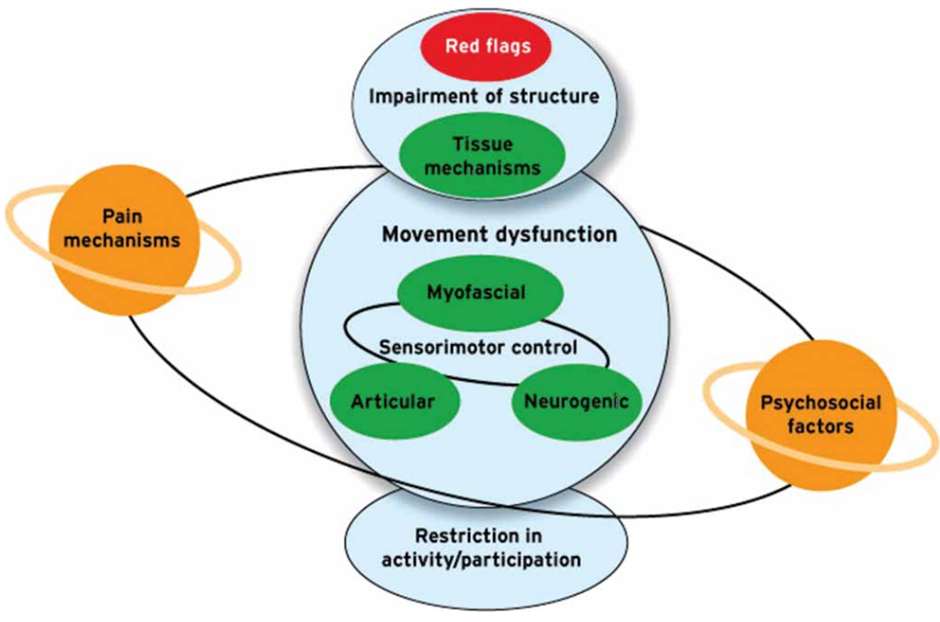
Należy przyznać, że mamy trudności z ustaleniem diagnozy medycznej pacjentów z LBP, ale mimo to model biomedyczny nadal odgrywa rolę w podejmowaniu decyzji dotyczących leczenia pacjentów, badań przesiewowych i prognozowania. Rozważając diagnozę medyczną, pacjent jest skutecznie poddawany selekcji medycznej i zwykle można to zrobić za pomocą szczegółowego wywiadu popartego badaniami medycznymi (badania krwi, skany itp.), a nie na podstawie wyników jakichkolwiek testów fizycznych.
Nierozsądne jest zakładanie, że jeśli pacjent widział się z lekarzem przed wizytą, to został już przebadany. Lekarze zwykle mają bardzo ograniczony czas na kontakt ze swoimi pacjentami i mam wiele przykładów pacjentów z poważnymi patologiami, którzy już widzieli swojego lekarza ogólnego. Ponadto, jako fizjoterapeuci myślimy bardzo mięśniowo-szkieletowo, w wyniku czego kuszące jest przekonanie, że każdy pacjent, którego widzimy, ma problem mięśniowo-szkieletowy. Tak więc, niezależnie od tego, czy pracujesz jako lekarz pierwszego kontaktu (w sektorze publicznym w niektórych krajach i/lub w sektorze prywatnym w większości krajów), czy jako lekarz drugiego kontaktu, wymagane jest badanie przesiewowe w oparciu o wiedzę medyczną, aby upewnić się, że nie leczysz pacjenta, który powinien być leczony gdzie indziej. "Właściwa osoba, właściwy czas, właściwe leczenie" (European Parliament Health Briefing 2015).
Czerwone flagi są możliwymi wskaźnikami poważnej patologii, znakami ostrzegawczymi, że fizjoterapia może nie Powinny one stanowić wyraźny powód do dalszych badań lub skierowania do lekarza. Powinny one stanowić wyraźny powód do dalszego badania lub skierowania do lekarza.

W końcu traktowanie wilka w owczej skórze nie leży w niczyim interesie!
Wytyczne kliniczne dotyczące postępowania fizjoterapeutycznego w przypadku uporczywego LBP (CSP, 2007) podają, że istnieją 163 pojedyncze elementy, które można uznać za sygnały ostrzegawcze dla patologii kręgosłupa, 119 elementów w subiektywnym wywiadzie i 44 elementy w badaniu fizykalnym. Najwyraźniej stanowi to problem w praktycznej użyteczności klinicznej czerwonych flag. Ponadto brak jest dobrych dowodów na poparcie informatywności większości czerwonych flag. Henschke i wsp. (2013) poinformowali, że czerwone flagi w połączeniu są obiecujące, ale wymagane są dalsze badania walidacyjne.
Jednak czerwone flagi są nadal postrzegane jako najbardziej wiarygodny wskaźnik kliniczny potencjalnej poważnej patologii i pozostają podstawą naszego procesu oceny (Underwood, 2013). Ponieważ powaga niektórych czerwonych flag wymaga natychmiastowego działania, a inne wymagają jedynie zachowawczej obserwacji, ważne jest, aby kategoryzować każde odkrycie i reagować w oparciu o poziom powagi, jaki to odkrycie stwarza. Niektóre flagi są bardziej czerwone niż inne!
Sizer i in. (2007) podzielili czerwone flagi na 3 grupy:
- Kategoria I
- Czynniki wymagające natychmiastowej pomocy medycznej
- Kategoria II
- Czynniki, które wymagają subiektywnego przesłuchania oraz procedur badania i leczenia zapobiegawczego
- Kategoria III
- Czynniki wymagające dalszych testów fizycznych i analizy zróżnicowania
Wszelkie sygnały ostrzegawcze z kategorii I mogą sugerować poważną patologię. Obejmują one deficyt neurologiczny, którego nie można wyjaśnić mono-radikulopatią, zmiany czuciowe w okolicy odbytu, zmiany patologiczne w jelitach i pęcherzu moczowym, niemechaniczny wzorzec objawów, postępujący deficyt neurologiczny i pulsujące masy brzuszne.
Czerwone sygnały ostrzegawcze kategorii II obejmują wiek początku choroby > 50 lat, klonus, gorączkę, podwyższone wyniki zapalnych badań krwi (OB), deficyty chodu, zaburzenia z predylekcją do infekcji lub krwotoków w wywiadzie, zaburzenia metaboliczne kości lub raka, długotrwałe stosowanie kortykosteroidów, nie gojące się owrzodzenia lub rany oraz niedawną utratę masy ciała w wywiadzie.
Pojedyncza czerwona flaga kategorii II może nie uzasadniać niepokoju, jednak im więcej czerwonych flag zidentyfikujesz u pacjenta, tym bardziej Twój wskaźnik podejrzeń powinien wzrosnąć. Niektóre skupiska czerwonych flag również wymagają rozważenia; pacjent z LBP w wieku powyżej 50 lat i przyjmujący przez długi czas sterydy ma znacznie zwiększone ryzyko złamania kompresyjnego kręgosłupa. Według Jarvik i wsp. (2002) pacjent z niepowodzeniem wcześniejszego leczenia zachowawczego + niewyjaśniona utrata masy ciała + historia raka + wiek 50+ = czułość prawie 100% w identyfikacji nowotworu złośliwego.
Czerwone flagi kategorii III obejmują nieprawidłowe odruchy, obustronną lub jednostronną radikulopatię lub parestezję, niewyjaśniony ból rzutowany oraz niewyjaśnione znaczne osłabienie kończyn górnych lub dolnych.
Ponadto istnieją niespecyficzne sygnały ostrzegawcze, takie jak obraz kliniczny, który różni się od znanych wzorców klinicznych, brak odpowiedzi na leczenie (lepszej lub gorszej) oraz zachowanie objawów w czasie, które nie jest zgodne z rokowaniem. Każde z tych zdarzeń klinicznych powinno skłonić do zastanowienia się nad możliwym stanem niemechanicznym, który może wymagać dalszych badań medycznych i/lub interwencji.
Jeśli chodzi o poważne etiologie kręgosłupa, najczęstsze 4 do rozważenia to zespół ogona końskiego, złamanie, łagodne lub złośliwe zmiany oraz infekcja. Wczesne rozpoznanie poważnej patologii zależy od świadomości, czujności i podejrzeń, a nie zasad (Grieve, 1994). Świadomość wynika z poszerzania naszej wiedzy medycznej, a czujność jest związana ze szczegółowością zadawania pytań i badania każdego pacjenta. Ponieważ większość sygnałów ostrzegawczych znajduje się w badaniu podmiotowym, niezbędne jest nasze czujne przesłuchanie każdego pacjenta.
Zespół ogona końskiego (CES):

Niestety, nie ma szeroko akceptowanych ostatecznych kryteriów diagnostycznych dla CES. Fraser i wsp. (2009) zidentyfikowali 17 różnych definicji! Nasze wyzwanie diagnostyczne jest dodatkowo potęgowane przez fakt, że początkowe oznaki i objawy są często subtelne i niejasne, różnią się intensywnością i progresją. Tylko dzięki dokładnemu, szczegółowemu wywiadowi i badaniu pacjenta, CES może być wcześnie zdiagnozowany, a tym samym wcześnie leczony, aby uniknąć niepełnosprawności na całe życie (Ma i in., 2009).
Spośród wszystkich czerwonych flag wymienionych w odniesieniu do CES istnieją Istnieje 5 kluczowych cech, które są konsekwentnie opisywane w literaturze i dlatego powinny stanowić podstawę pytań związanych z diagnozą. Są to obustronna neurogenna rwa kulszowa, zmniejszone czucie krocza, bezbolesne zatrzymanie pęcherza, utrata napięcia odbytu i utrata funkcji seksualnych. Poziom dowodów na wszystkie te oznaki i objawy sam w sobie jest NISKI. Tak więc ponownie należy polegać na ocenie klinicznej i rozważyć cały obraz, a im bardziej znaczące są ustalenia, tym bardziej powinien wzrosnąć wskaźnik podejrzeń. Historia i ramy czasowe są ważne. Jeśli wszystkie zmiany nastąpiły niedawno, konieczne może być pilne skierowanie.
Greenhalgh i wsp. w 2018 r. zalecili nieco bardziej szczegółowe pytania dotyczące jelit i pęcherza moczowego, aby pomóc w badaniach przesiewowych w kierunku CES. Zalecili oni 3 ważne pytania przesiewowe:
Istotne pytanie 1: Czy zauważyłeś drętwienie lub dziwne odczucia w okolicach pośladków lub między nogami? Czy papier toaletowy jest normalny podczas wycierania pupy?
Istotne pytanie nr 2: Czy pęcherz działa normalnie? Czy możesz stwierdzić, kiedy jest pełny? Czy zdarzały Ci się utraty kontroli (wypadki) lub trudności z oddawaniem moczu? A może czułeś, że cały czas chce ci się siku?
Istotne pytanie nr 3: Czy doświadczyłeś ostatnio nietypowych problemów z jelitami? Czy zauważyłeś jakiekolwiek zmiany w funkcjach seksualnych, takie jak utrata czucia w narządach płciowych lub niemożność uzyskania erekcji lub wytrysku?
Jeśli podejrzewa się CES, cała literatura zgadza się co do pilnej opinii lekarskiej i interwencji, dlatego właściwe jest skierowanie na oddział ratunkowy. Wczesna dekompresja chirurgiczna jest niezbędna, co ma dużą ilość literatury potwierdzającej, ale istnieje spór co do czasu - wielu autorów twierdzi, że operacja jest optymalna w ciągu 48 godzin (od wystąpienia dysfunkcji jelit lub moczu) w celu dobrego powrotu do zdrowia. Dlatego też, chociaż wczesna diagnoza jest trudna, jeśli masz jakiekolwiek podejrzenia, lepiej być bezpiecznym niż żałować i skierować się jak najszybciej. "Nic nie można zyskać opóźniając operację, a wiele można stracić" (Germon et al, 2015).
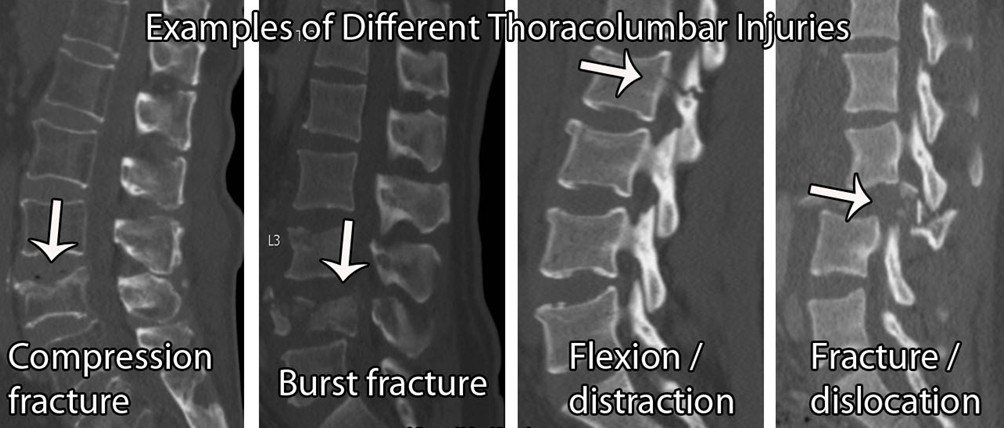
Złamanie kręgosłupa:
Ogólnie rzecz biorąc, czerwone flagi do diagnozowania złamań kręgów są nieprzydatne. Istnieje wiele wyników fałszywie dodatnich, z niską dokładnością diagnostyczną (Williams et al 2013). Tak więc, jeśli podejrzewa się złamanie, ważne jest, aby zapytać pacjenta o szersze czynniki ryzyka.
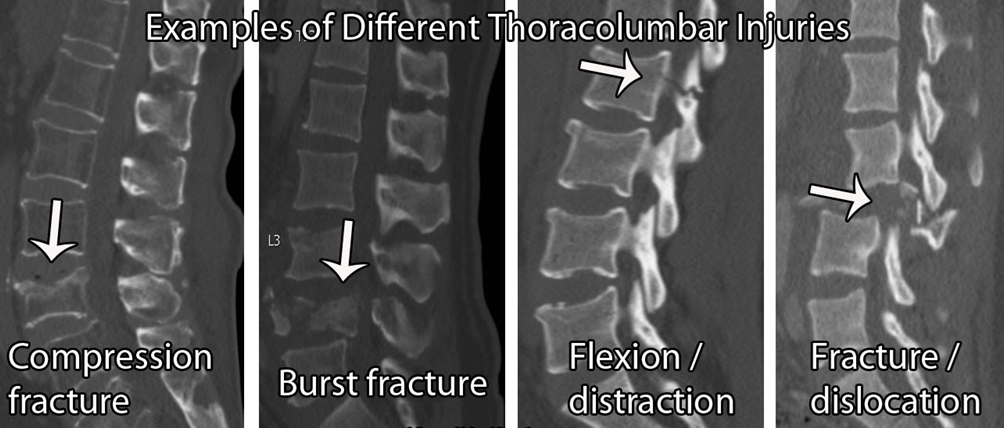
Czynniki ryzyka osłabienia kości obejmują: nadmiar alkoholu (≥ 3 jednostki dziennie), niedobór witaminy D, długotrwałe stosowanie sterydów (≥5mg/dobę przez 3 miesiące), reumatoidalne zapalenie stawów, cukrzyca, palenie tytoniu ( ≥ 20/dobę), ograniczenia dietetyczne, zaburzenia odżywiania, zaburzenia wchłaniania, np. choroba Leśniowskiego-Crohna. Ponownie, poziom dowodów dla większości z nich sam w sobie jest niski, a zatem im więcej pozytywnych wyników uzyskasz, tym bardziej jesteś podejrzliwy.
Jeśli pacjent zgłasza się do kliniki z nagłym początkiem bólu w odcinku piersiowym lub lędźwiowym, na liście podejrzanych powinno znaleźć się złamanie. Hipoteza ta zostanie dodatkowo potwierdzona, jeśli pacjent ma w wywiadzie wcześniejsze złamania osteoporotyczne, inne czynniki ryzyka osteoporozy (jak wyżej), raka w wywiadzie, znaną osteoporozę lub szpiczaka, tkliwość kości w linii środkowej i / lub początek powyżej 65 lat u kobiet lub powyżej 75 lat u mężczyzn.
Nowotwór złośliwy kręgosłupa:
Po złamaniu kręgosłupa przerzutowa choroba kości jest 2nd Najczęstsze poważne schorzenie kręgosłupa. Przerzuty do kości kręgosłupa są powszechne w przypadku nowotworów piersi, oskrzeli/płuc, tarczycy, nerek i prostaty. Ponownie, złą wiadomością jest to, że nie ma czerwonych flag specyficznych dla nowotworu złośliwego kręgosłupa, dlatego musimy wziąć pod uwagę czerwone flagi ogólnie dla raka.
Obejmują one:
Ból z minimalną ulgą (stały/ciągły i w nocy), ale należy pamiętać, że niektóre bóle nowotworowe są łagodzone przez leki, a ból nie zawsze jest wczesnym objawem,
Wcześniejsza historia raka,
Wiek początku choroby > 50 lat lub mniej niż 20 lat
Zmęczenie, złe samopoczucie,
Utrata masy ciała (do 5-10% masy ciała w ciągu 3-6 miesięcy, Nicholson i in. 2019), ale należy pamiętać, że utrata masy ciała nie zawsze jest czynnikiem, zwłaszcza na wczesnych etapach.
Podczas badań przesiewowych w kierunku nowotworów złośliwych u pacjentów z LBP, przegląd systematyczny przeprowadzony przez Henschke i wsp. w 2007 r. wykazał, że najbardziej przydatnymi cechami i testami są wcześniejsza historia raka, podwyższone OB, obniżony hematokryt i ocena kliniczna. Jedynym czynnikiem o wysokim poziomie dowodów jest wcześniejsza historia nowotworów z predylekcją do przerzutów.
Obecność przerzutów w kręgosłupie może prowadzić do przerzutowego ucisku rdzenia kręgowego (MSCC). Spośród 163 czerwonych flag, żadna nie jest specyficzna dla MSCC. Wyzwaniem dla nas jest to, że jest on trudny do zdiagnozowania, a wczesna diagnoza jest bardzo ważna, ponieważ opóźnienia w diagnozie i leczeniu mogą prowadzić do paraplegii i podwójnego nietrzymania moczu.
Turnpenney i wsp. (2013) opracowali listę wczesnych sygnałów ostrzegawczych dla MSCC, które powinniśmy rozważyć jako podstawę naszych pytań o czerwone flagi:
Rzwany bólem pleców wielosegmentowym lub pasmowym,
Eskalujący ból, słaba reakcja na leczenie,
Dinny charakter lub miejsce niż poprzednie objawy,
Fnieprzyjemne odczucia, dziwne doznania lub ciężkie nogi,
Lpłaska pozycja zwiększa ból pleców,
Agoniący ból powodujący udrękę i rozpacz,
Gzaburzenia rytmu, niestabilność, szczególnie na schodach,
Sbardzo zaburzony sen z bólem nasilającym się w nocy.
Każda kombinacja tych czerwonych flag powinna zwiększyć podejrzenia, a im więcej czerwonych flag, tym większe ryzyko i tym pilniejsza potrzeba skierowania pacjenta po pomoc medyczną.
Zakażenie kręgosłupa:

Infekcja kręgosłupa odnosi się do każdej choroby zakaźnej struktur kręgosłupa, np. kręgów, dysków lub sąsiadujących tkanek przykręgosłupowych. Niestety, zakażenie kręgosłupa jest trudne do rozpoznania klinicznego. W krajach o wysokim i średnim dochodzie wskaźnik infekcji stale wzrasta, prawdopodobnie z powodu starzenia się populacji i zwiększonego dożylnego zażywania narkotyków. W krajach o niskich dochodach również wzrosła, być może z powodu epidemii HIV/AIDS i gruźlicy (TB) (Lener i in., 2018).
Rozważając infekcję kręgosłupa, ponownie ważne jest odpowiednie przesłuchanie pacjenta, co wiązałoby się z badaniem przesiewowym pod kątem powiązanych czynników ryzyka (Yusuf i in., 2019).
Obejmują one:
Współistniejące choroby immunosupresyjne, takie jak cukrzyca, długotrwałe stosowanie sterydów, palenie tytoniu, HIV/AIDS;
Czynniki społeczne, takie jak dożylne przyjmowanie narkotyków, otyłość i gruźlica w rodzinie;
Czynniki środowiskowe, takie jak warunki życia (przeludnienie, bezdomność, więzienie) i kraj urodzenia (urodzony w kraju endemicznym dla gruźlicy);
Wcześniejsza operacja kręgosłupa.
Wszystkie dowody na czerwone flagi wskazujące na infekcję kręgosłupa indywidualnie są na niskim poziomie. Ponownie, im więcej czerwonych flag zostanie znalezionych, tym bardziej powinien wzrosnąć poziom podejrzeń i należy w pewnym stopniu polegać na ocenie klinicznej. Pytania, które należy zadać i sprawdzić w badaniu podmiotowym, to stałość bólu (C/C), ból o dużej intensywności, nagły początek, gorączka, dreszcze, poty, wysypka skórna (półpasiec), zmęczenie, złe samopoczucie, niewyjaśniona utrata masy ciała, niedawna operacja lub infekcja (ostatnie 4 tygodnie) i ból nocny (>60 minut do ustąpienia).
Czas między wystąpieniem infekcji a diagnozą jest często wydłużony. Pacjenci mogą być względnie zdrowi, dopóki objawy nie pojawią się w późniejszych stadiach. Progresja jest zwykle bardziej liniowa (progresja nowotworu złośliwego może rosnąć i słabnąć). Z triady infekcji (ból kręgosłupa, gorączka i dysfunkcja neurologiczna), LBP jest najczęstszym objawem, który może przejść do objawów neurologicznych. Jednak u wielu osób nie występują wszystkie 3 objawy, tylko 50% pacjentów zgłasza gorączkę (Lener i wsp. 2018). Dlatego brak gorączki nie może wykluczyć infekcji kręgosłupa. Nieleczona progresja może prowadzić do paraliżu, niestabilności kręgosłupa i śmierci. Tak więc, podobnie jak w przypadku wszystkich tych schorzeń, warto zauważyć, że brak skierowania pacjenta w razie potrzeby jest formą wyrządzenia krzywdy pacjentowi, czemu staramy się zapobiec.
Wnioski:
Częstość występowania poważnych patologii kręgosłupa jest rzadka, a literatura cytuje od 1% (Wilk, 2004) do 14,8% (Street i in., 2020). Możemy jednak szybko zobaczyć 100 pacjentów z LBP, a kilku z nich może mieć złowrogą przyczynę i powinno być gdzie indziej niż w klinice. Dlatego klinicyści muszą być w stanie zidentyfikować pacjentów, którzy będą wymagać interwencji medycznej, a naszą najlepszą szansą na osiągnięcie tego jest odpowiednie, klinicznie uzasadnione, szczegółowe przesłuchanie.
Powodzenia i najlepsze życzenia,
Mateusz

Referencje:
Finucane, L. M., Downie, A., Mercer, C., Greenhalgh, S. M., Boissonnault, W. G., Pool-Goudzwaard, A. L., Beneciuk, J. M., Leech, R. L., & Selfe, J. (2020). Międzynarodowe ramy dla czerwonych flag dla potencjalnych poważnych patologii kręgosłupa. Journal of Orthopaedic & Sports Physical Therapy (Journal of Orthopaedic & Sports Physical Therapy), 50(7), 1-23. https://doi.org/10.2519/jospt.2020.9971
Fraser, S., Roberts, L., & Murphy, E. (2009). Cauda Equina Syndrome: A Literature Review of Its Definition and Clinical Presentation. Archiwum Medycyny Fizykalnej i Rehabilitacji, 90(11), 1964-1968. https://doi.org/10.1016/j.apmr.2009.03.021
Germon, T., Ahuja, S., Casey, A. T. H., Todd, N. V., & Rai, A. (2015). Standardy opieki nad zespołem ogona końskiego Brytyjskiego Stowarzyszenia Chirurgów Kręgosłupa. The Spine Journal, 15(3), S2-S4. https://doi.org/10.1016/j.spinee.2015.01.006
Greenhalgh, S., Finucane, L., Mercer, C., & Selfe, J. (2018). Ocena i leczenie zespołu ogona końskiego. Musculoskeletal Science and Practice, 37, 69-74. https://doi.org/10.1016/j.msksp.2018.06.002
Grieve, G. P. (1994). Nowoczesna terapia manualna Grieve'a: kręgosłup. 2nd Wydanie. Churchill Livingstone.
Grigoryan, M., Guermazi, A., Roemer, F. W., Delmas, P. D., & Genant, H. K. (2003). Rozpoznawanie i zgłaszanie osteoporotycznych złamań kręgów. European Spine Journal, 12(0), S104-S112. https://doi.org/10.1007/s00586-003-0613-0
Henschke, N., Maher, C. G., & Refshauge, K. M. (2007). Badania przesiewowe w kierunku nowotworów złośliwych u pacjentów z bólem krzyża: przegląd systematyczny. European Spine Journal, 16(10), 1673-1679. https://doi.org/10.1007/s00586-007-0412-0
Henschke, N., Maher, C. G., Ostelo, R. W., de Vet, H. C., Macaskill, P., & Irwig, L. (2013). Czerwone flagi do badań przesiewowych w kierunku nowotworów złośliwych u pacjentów z bólem krzyża. Baza danych przeglądów systematycznych Cochrane. https://doi.org/10.1002/14651858.cd008686.pub2
Jarvik, J. G., & Deyo, R. A. (2002). Ocena diagnostyczna bólu krzyża z naciskiem na obrazowanie. Annals of Internal Medicine, 137(7), 586. https://doi.org/10.7326/0003-4819-137-7-200210010-00010
Lener, S., Hartmann, S., Barbagallo, G. M. V., Certo, F., Thomé, C., & Tschugg, A. (2018). Leczenie infekcji kręgosłupa: przegląd literatury. Acta Neurochirurgica, 160(3), 487-496. https://doi.org/10.1007/s00701-018-3467-2
Ma, B., Wu, H., Jia, L., Yuan, W., Shi, G., & Shi, J. (2009). Zespół ogona końskiego: przegląd postępów klinicznych. 122(10), 1214-1222.
McCarthy J, Davis A. (2016). Diagnostyka i leczenie złamań kompresyjnych kręgów. Am Fam Physician. Jul 1;94(1):44-50. PMID: 27386723.
Nicholson, B. D., Aveyard, P., Hamilton, W., & Hobbs, F. D. R. (2019). Kiedy nieoczekiwana utrata masy ciała powinna uzasadniać dalsze badania w celu wykluczenia raka? BMJ, l5271. https://doi.org/10.1136/bmj.l5271
Scholz, N., (2015). Medycyna spersonalizowana: Właściwe leczenie dla właściwej osoby we właściwym czasie EPRS | European Parliamentary Research Service; Members' Research Service PE 569.009
Sizer, P. S., Brismée, J.-M., & Cook, C. (2007). Medical Screening for Red Flags in the Diagnosis and Management of Musculoskeletal Spine Pain. Praktyka leczenia bólu, 7(1), 53-71. https://doi.org/10.1111/j.1533-2500.2007.00112.x
Street, K. J., White, S. G., & Vandal, A. C. (2020). Kliniczna częstość występowania i populacyjna częstość występowania poważnych patologii wśród pacjentów poddawanych rezonansowi magnetycznemu z powodu bólu krzyża. The Spine Journal, 20(1), 101-111. https://doi.org/10.1016/j.spinee.2019.09.002
Turnpenney, J., Greenhalgh, S., Richards, L., Crabtree, A., & Selfe, J. (2013). Opracowanie systemu wczesnego ostrzegania o przerzutowej kompresji rdzenia kręgowego (MSCC): Karty kredytowe z czerwoną flagą. Badania i rozwój w zakresie podstawowej opieki zdrowotnej, 16(01), 14-20. https://doi.org/10.1017/s1463423613000376
Underwood, M., Buchbinder, R. (2013). Czerwone flagi dla bólu pleców. BMJ, 347: f7432.
Wilk, V. (2004). Ostry ból krzyża: ocena i leczenie. Australijski lekarz rodzinny, 33(6), 403-407.
Williams, C. M., Henschke, N., Maher, C. G., van Tulder, M. W., Koes, B. W., Macaskill, P., & Irwig, L. (2013). Red flags to screen for vertebral fracture in patients presenting with low-back pain. Baza danych przeglądów systematycznych Cochrane. https://doi.org/10.1002/14651858.cd008643.pub2
Yusuf, M., Finucane, L., & Selfe, J. (2019). Czerwone flagi dla wczesnego wykrywania infekcji kręgosłupa u pacjentów z bólem pleców. BMC Musculoskeletal Disorders, 20(1). https://doi.org/10.1186/s12891-019-2949-6
Uwagi
- {{ error[0] }}