Rote Fahnen der Wirbelsäule
Schon viel zu lange stellen Physiotherapeuten die gleichen Standardfragen, um einen Patienten medizinisch zu untersuchen. "Haben Sie Brust- oder Herzprobleme, Diabetes, Epilepsie oder Kreislaufprobleme?" ist ein gängiges Beispiel und oft klinisch irrelevant. In den letzten Jahren ist die Rückenmarkskompression vom Radar der Orthopäden auf das Radar der Physiotherapeuten gewandert, und daher wurden Fragen wie "Haben Sie Darm- oder Blasenprobleme?" in unsere subjektiven Untersuchungen aufgenommen. Dies ist jedoch immer noch nicht detailliert genug, da ein Patient zum Beispiel ein Symptom einer ernsthaften Pathologie nicht als "Problem" betrachten könnte, wenn es für ihn normal geworden ist.
Ich entschuldige mich für den provokanten Anfang, aber in meiner 34-jährigen klinischen Erfahrung habe ich diese standardisierte Befragung nur allzu oft erlebt.
Die Befragung eines Patienten zu roten Flaggen unterliegt wie alle unsere Fragen dem klinischen Denken. Daher sollten die Fragen zu den roten Flaggen auf jeden einzelnen Patienten zugeschnitten sein und die geeignete Hypothese verfolgen, die sich im Kopf des Physiotherapeuten auf der Grundlage der von jedem einzelnen Patienten gesammelten Informationen entwickelt. Die Entwicklung einer angemessenen medizinischen Hypothese kann jedoch unsere erste Herausforderung sein, denn in der Medizin (und in der Physiotherapie) "sieht man nur, wonach man sucht, und erkennt nur, was man bereits weiß". Dies wird oft als "Confirmation Bias" bezeichnet und basiert auf dem Grundsatz "wir sehen, was wir sehen wollen", denn nur dann können wir glauben, dass wir dem Patienten helfen können (wir müssen wissen, was wir behandeln, um zu wissen, wie wir es behandeln können). Aus diesem Grund ist es wichtig, unser medizinisches Wissen so weit wie möglich zu erweitern, um zu vermeiden, dass wir etwas übersehen, was wir nicht wissen!
Dies gilt sogar für einige der offensichtlicheren Diagnosen, ganz zu schweigen von den komplexeren und selteneren Diagnosen. So werden beispielsweise bis zu 70% der Wirbelbrüche falsch diagnostiziert und bis zu 75% der Wirbelsäuleninfektionen werden anfänglich falsch diagnostiziert (Grigoryan et al. 2003, McCarthy & Davis 2016). Eine Wirbelsäuleninfektion ist klinisch schwer zu erkennen. Bei den Patienten, die ich mit einer Wirbelsäuleninfektion gesehen habe, wusste ich, dass mit dem Patienten etwas nicht stimmte, aber ich wusste nicht genau, was, und erst durch entsprechende Untersuchungen wurde die Diagnose gestellt. Das ist also auch ein Teil unserer Aufgabe beim Screening: Wir müssen wissen, wann weitere Untersuchungen notwendig sind und welche Untersuchungen sinnvoll sein könnten.
Betrachten wir den Unterschied zwischen einer medizinischen Diagnose und einer physiotherapeutischen Diagnose, so versucht erstere, die Ursache für das Problem des Patienten zu finden, während wir als Physiotherapeuten die Folgen des Problems behandeln. Die Bestimmung der Folgen basiert hauptsächlich auf dem klinischen Befund, während die Bestimmung der Ursache des Leidens eines Patienten größtenteils auf theoretischem Wissen basiert und daher in den Bereich des biomedizinischen Modells fällt. Als Physiotherapeuten sollten wir also in erster Linie im Rahmen des bio-psycho-sozialen Modells arbeiten, doch müssen wir in unserer medizinischen Untersuchungsfunktion auch das bio-medizinische Modell berücksichtigen.
Kurz gesagt, der biomedizinische Ansatz kann verwendet werden, um den Patienten auf "rote Flaggen" und Zustände zu untersuchen, die eine frühzeitige medizinische Behandlung erfordern, und dann muss der biopsychosoziale Ansatz in Betracht gezogen werden, um zu verstehen, wie sich das Problem auf den Patienten auswirkt, wobei der Schwerpunkt eher auf den Anzeichen und Symptomen als auf der strukturellen Diagnose liegt. Wie aus dem nachstehenden Diagramm ersichtlich ist, sollte das Screening auf "rote Flaggen" bei allen unseren Patienten ein vorrangiger Bestandteil des Untersuchungsprozesses sein.
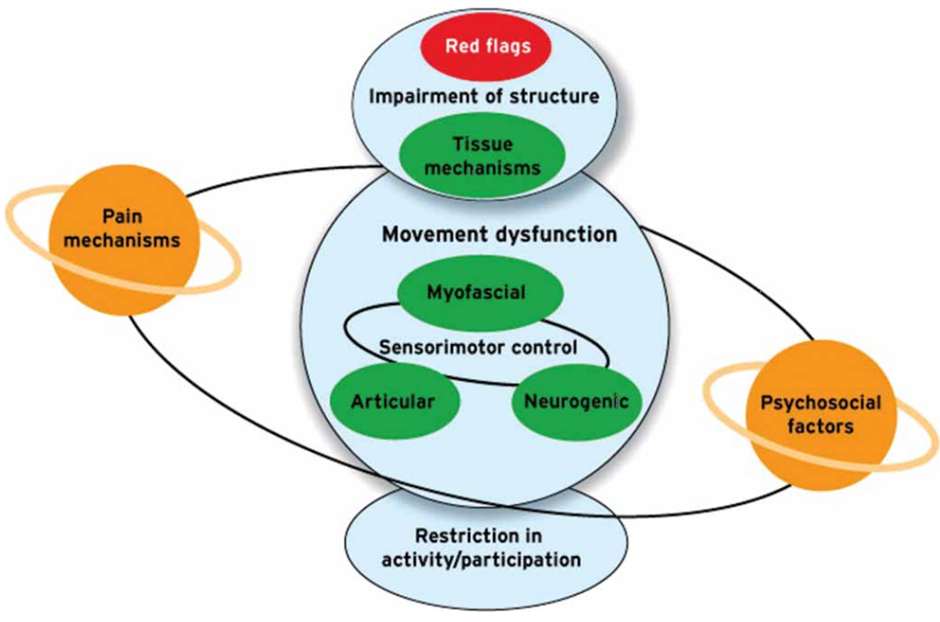
Wir müssen anerkennen, dass es schwierig ist, bei Patienten mit Lumbalpunktion eine medizinische Diagnose zu stellen, aber trotz alledem spielt das biomedizinische Modell immer noch eine Rolle bei der Entscheidungsfindung in Bezug auf das Management, die medizinische Vorsorge und die Prognose des Patienten. Wenn man die medizinische Diagnose in Betracht zieht, wird der Patient tatsächlich medizinisch eingeteilt, und dies kann in der Regel durch eine detaillierte Anamnese geschehen, die durch medizinische Untersuchungen (Bluttests, Scans usw.) unterstützt wird und nicht auf den Ergebnissen körperlicher Tests beruht.
Es ist unklug, davon auszugehen, dass Ihr Patient bereits medizinisch untersucht wurde, wenn er vor Ihrem Termin einen Arzt aufgesucht hat. Ärzte haben in der Regel nur sehr wenig Zeit für ihre Patienten, und ich kenne viele Beispiele von Patienten mit schwerwiegenden Erkrankungen, die bereits ihren Hausarzt gesehen haben. Außerdem denken wir als Physiotherapeuten sehr muskuloskelettal, und daher ist es verlockend zu glauben, dass jeder Patient, den wir sehen, ein muskuloskelettales Problem hat. Unabhängig davon, ob Sie als Erstbehandler (in einigen Ländern im öffentlichen Sektor und/oder in den meisten Ländern im privaten Sektor) oder als Zweitbehandler arbeiten, ist ein auf medizinischem Wissen basierendes Red Flag Screening erforderlich, um sicherzustellen, dass Sie keinen Patienten behandeln, der anderswo behandelt werden sollte. "Zur richtigen Person, zur richtigen Zeit, für die richtige Behandlung" (European Parliament Health Briefing 2015).
Rote Fahnen sind mögliche Indikatoren für eine ernsthafte Pathologie, Warnzeichen, die die Physiotherapie möglicherweise nicht indiziert sind, oder klinische Prognosehilfen. Sie sollten einen klaren Grund für weitere Untersuchungen oder eine Überweisung an einen Arzt darstellen.

Es ist schließlich in niemandes Interesse, einen Wolf im Schafspelz zu behandeln!
In den klinischen Leitlinien für die physiotherapeutische Behandlung von persistierendem LWS-Schmerz (CSP, 2007) wird berichtet, dass es 163 einzelne Punkte gibt, die als "Red Flags" für eine Wirbelsäulenpathologie in Frage kommen, 119 Punkte in der subjektiven Anamnese und 44 Punkte in der körperlichen Untersuchung. Dies stellt eindeutig ein Problem für den praktischen klinischen Nutzen der "Red Flags" dar. Darüber hinaus fehlt es an guten Belegen für die Aussagekraft der meisten "Red Flags". Henschke et al. (2013) haben berichtet, dass die Kombination roter Flaggen vielversprechend ist, aber weitere Validierungsstudien sind erforderlich.
Rote Flaggen gelten jedoch nach wie vor als der zuverlässigste klinische Indikator für eine potenziell schwerwiegende Pathologie und sind nach wie vor von grundlegender Bedeutung für unseren Bewertungsprozess (Underwood, 2013). Da der Schweregrad bestimmter "Red Flags" sofortige Maßnahmen erfordert, während andere nur eine konservative Beobachtung rechtfertigen, ist es wichtig, jeden Befund zu kategorisieren und je nach Schweregrad des Befunds zu reagieren. Manche Flaggen sind roter als andere!
Sizer et al. (2007) kategorisierten die roten Flaggen in 3 Gruppen:
- Kategorie I
- Faktoren, die sofortige medizinische Hilfe erfordern
- Kategorie II
- Faktoren, die eine subjektive Befragung und vorsorgliche Untersuchungs- und Behandlungsverfahren erfordern
- Kategorie III
- Faktoren, die weitere physikalische Tests und Differenzierungsanalysen erfordern
Alle roten Fahnen der Kategorie I können auf eine ernsthafte Pathologie hinweisen. Dazu gehören neurologische Defizite, die nicht durch eine Monoradikulopathie erklärt werden können, sensorische Veränderungen im perianalen Bereich, pathologische Veränderungen in Darm und Blase, nicht-mechanische Symptommuster, progressive neurologische Defizite und pulsierende abdominale Massen.
Zu den Warnsignalen der Kategorie II gehören ein Alter von mehr als 50 Jahren, Klonus, Fieber, erhöhte entzündliche Bluttests (ESR), Gangstörungen, eine Vorgeschichte mit einer Vorliebe für Infektionen oder Blutungen oder eine metabolische Knochenerkrankung oder Krebs, langfristige Einnahme von Kortikosteroiden, nicht heilende Wunden und ein unerklärlicher Gewichtsverlust in jüngster Zeit.
Ein einzelnes rotes Fähnchen der Kategorie II muss nicht unbedingt Anlass zur Besorgnis geben, doch je mehr rote Fähnchen bei einem Patienten festgestellt werden, desto mehr sollte der Verdachtsindex steigen. Bestimmte Gruppen roter Flaggen müssen ebenfalls in Betracht gezogen werden; ein Patient mit LWS-Schmerzen, der über 50 Jahre alt ist und langfristig Steroide einnimmt, hat ein dramatisch erhöhtes Risiko für eine Wirbelsäulenkompressionsfraktur. Nach Jarvik et al. (2002) hat ein Patient, bei dem eine frühere konservative Behandlung fehlgeschlagen ist + unerklärlicher Gewichtsverlust + Krebs in der Vorgeschichte + Alter 50+ = eine Sensitivität von fast 100% für die Erkennung eines Malignoms.
Zu den Warnhinweisen der Kategorie III gehören abnorme Reflexe, bilaterale oder unilaterale Radikulopathie oder Parästhesie, unerklärte Schmerzen und unerklärte erhebliche Schwäche der oberen oder unteren Gliedmaßen.
Darüber hinaus gibt es unspezifische Warnsignale, wie z. B. eine klinische Präsentation, die von bekannten klinischen Mustern abweicht, kein Ansprechen auf die Behandlung (besser oder schlechter) und ein Symptomverhalten im Laufe der Zeit, das nicht mit der Prognose übereinstimmt. Jede dieser klinischen Erscheinungen sollte Sie dazu veranlassen, über eine mögliche nicht mechanische Erkrankung nachzudenken, die weitere medizinische Untersuchungen und/oder Eingriffe erfordern kann.
Bei den schwerwiegenden Wirbelsäulenursachen sind die häufigsten 4 das Cauda-Equina-Syndrom, Frakturen, gutartige oder bösartige Läsionen und Infektionen. Die frühzeitige Erkennung einer schwerwiegenden Pathologie hängt eher von Bewusstsein, Wachsamkeit und Verdacht als von Regeln ab (Grieve, 1994). Das Bewusstsein entsteht durch die Erweiterung unseres medizinischen Wissens, und die Wachsamkeit hängt damit zusammen, wie genau wir jeden Patienten befragen und untersuchen. Da die meisten roten Fähnchen in der subjektiven Untersuchung zu finden sind, ist unsere aufmerksame Befragung jedes Patienten unerlässlich.
Cauda-Equina-Syndrom (CES):

Leider gibt es keine allgemein anerkannten definitiven Diagnosekriterien für CES. Fraser et al. (2009) haben 17 verschiedene Definitionen ermittelt! Unsere diagnostische Herausforderung wird noch dadurch verschärft, dass die anfänglichen Anzeichen und Symptome oft subtil und vage sind und in Intensität und Verlauf variieren. Nur durch eine sorgfältige, ausführliche Anamnese und Untersuchung des Patienten kann CES frühzeitig diagnostiziert und somit frühzeitig behandelt werden, um lebenslange Behinderungen zu vermeiden (Ma et al., 2009).
Von allen im Zusammenhang mit dem CES aufgelisteten roten Fahnen gibt es Es gibt 5 Hauptmerkmale, die in der Literatur einheitlich beschrieben werden und daher die Grundlage für Ihre Fragen zur Diagnose bilden sollten. Dabei handelt es sich um beidseitige neurogene Ischiasbeschwerden, verminderte perineale Empfindung, schmerzlose Blasenretention, Verlust des Analtonus und einen Verlust der Sexualfunktion. Der Grad der Evidenz für all diese Anzeichen und Symptome ist für sich genommen NIEDRIG. Auch hier müssen Sie sich also auf Ihr klinisches Urteilsvermögen verlassen und das Gesamtbild betrachten, und je mehr signifikante Befunde gemacht werden, desto mehr sollte Ihr Verdachtsindex steigen. Anamnese und Zeitrahmen sind wichtig. Wenn alle Veränderungen erst kürzlich eingetreten sind, ist möglicherweise eine dringende Überweisung erforderlich.
Greenhalgh et al. rieten 2018 dazu, unsere Darm- und Blasenbefragung etwas detaillierter zu gestalten, um das Screening auf CES zu unterstützen. Sie rieten zu 3 wichtigen Screening-Fragen:
Wichtige Frage 1: Haben Sie Taubheitsgefühle oder seltsame Empfindungen im Bereich des Gesäßes oder zwischen den Beinen festgestellt? Fühlt sich das Toilettenpapier normal an, wenn Sie Ihren Po abwischen?
Wichtige Frage 2: Hat Ihre Blase normal funktioniert? Können Sie feststellen, wann sie voll ist? Hatten Sie Kontrollverluste (Unfälle) oder Schwierigkeiten beim Wasserlassen? Oder hatten Sie das Gefühl, dass Sie ständig Wasser lassen müssen?
Wichtige Frage 3: Hatten Sie in letzter Zeit ungewöhnliche Probleme mit Ihrem Stuhlgang? Haben Sie Veränderungen in der sexuellen Funktion bemerkt, wie z. B. Gefühlsverlust in den Genitalien oder die Unfähigkeit, eine Erektion zu bekommen oder zu ejakulieren?
Besteht der Verdacht auf ein CES, so wird in der Literatur übereinstimmend eine dringende ärztliche Stellungnahme und Intervention empfohlen, weshalb eine Überweisung in die Notaufnahme angebracht ist. Eine frühzeitige chirurgische Dekompression ist unabdingbar, was durch eine Vielzahl von Literatur belegt wird, aber der Zeitpunkt ist umstritten - viele Autoren sind der Meinung, dass ein chirurgischer Eingriff innerhalb von 48 Stunden (ab Beginn der Darm- oder Harnwegsfunktionsstörung) optimal ist, um eine gute Genesung zu erreichen. Auch wenn eine frühzeitige Diagnose schwierig ist, ist es daher besser, auf Nummer sicher zu gehen und so schnell wie möglich eine Überweisung vorzunehmen, wenn Sie einen Verdacht haben. "Durch eine Verzögerung der Operation ist nichts zu gewinnen, und es kann viel verloren gehen" (Germon et al., 2015).
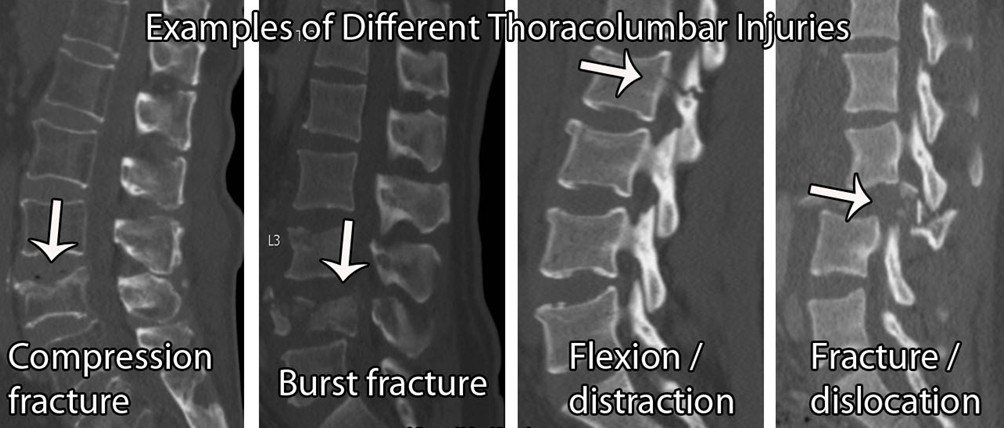
Wirbelsäulenfraktur:
Im Allgemeinen sind die "Red Flags" zur Diagnose von Wirbelfrakturen nicht hilfreich. Es gibt viele falsch-positive Ergebnisse mit einer geringen diagnostischen Genauigkeit (Williams et al. 2013). Bei Verdacht auf eine Fraktur ist es daher wichtig, den Patienten zu den allgemeinen Risikofaktoren zu befragen.
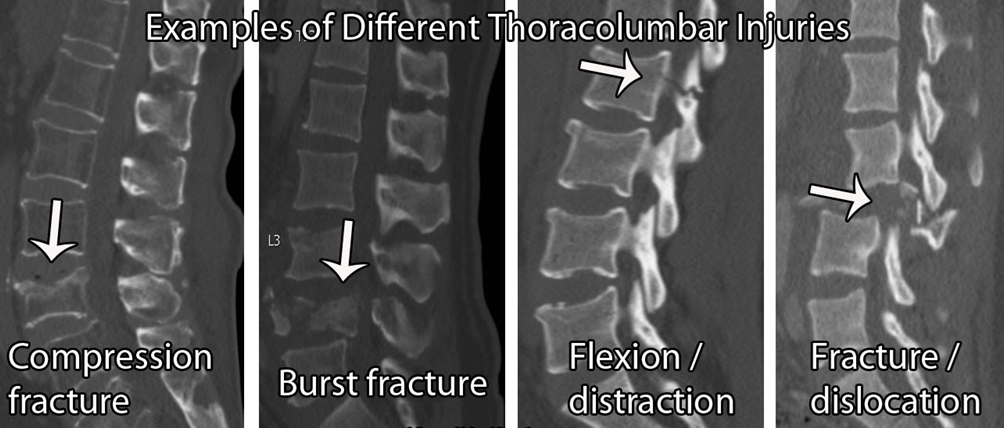
Zu den Risikofaktoren für eine Knochenschwächung gehören: übermäßiger Alkoholkonsum (≥ 3 Einheiten pro Tag), Vitamin-D-Mangel, langfristiger Steroidkonsum (≥5mg/Tag über 3 Monate), rheumatoide Arthritis, Diabetes, Rauchen ( ≥ 20/Tag), Diätbeschränkungen, Essstörungen, Resorptionsprobleme, z.B. Morbus Crohn. Aber auch hier gilt, dass die Beweiskraft der meisten dieser Indizien für sich genommen gering ist, so dass man umso misstrauischer wird, je mehr positive Ergebnisse man erhält.
Wenn sich ein Patient mit plötzlich auftretenden Schmerzen im Brust- oder Lendenbereich in Ihrer Klinik vorstellt, sollte eine Fraktur auf Ihrer Liste der Verdächtigen stehen. Diese Hypothese wird weiter gestützt, wenn der Patient eine Vorgeschichte von osteoporotischen Frakturen, andere osteoporotische Risikofaktoren (wie oben beschrieben), eine frühere Krebserkrankung, eine bekannte Osteoporose oder ein Myelom, knöcherne Empfindlichkeit in der Mittellinie und/oder ein Alter von über 65 Jahren bei Frauen bzw. über 75 Jahren bei Männern aufweist.
Bösartige Erkrankungen der Wirbelsäule:
Nach einer Wirbelsäulenfraktur ist die metastasierende Knochenerkrankung die 2und die häufigste schwere Wirbelsäulenerkrankung. Knochenmetastasen in der Wirbelsäule treten häufig bei Brust-, Bronchial-/Lungen-, Schilddrüsen-, Nieren- und Prostatakrebs auf. Auch hier ist die schlechte Nachricht, dass es keine spezifischen Anzeichen für bösartige Erkrankungen der Wirbelsäule gibt, weshalb wir die Anzeichen für Krebs im Allgemeinen berücksichtigen müssen.
Dazu gehören:
Schmerzen mit minimaler Linderung (konstant/konstant und nachts), aber bedenken Sie, dass manche Krebsschmerzen durch Medikamente gelindert werden und Schmerzen nicht immer ein frühes Symptom sind,
Vorgeschichte von Krebs,
Alter bei Beginn der Erkrankung > 50 Jahre oder weniger als 20 Jahre alt
Müdigkeit, systemisches Unwohlsein,
Gewichtsverlust (bis zu 5-10% des Körpergewichts über 3-6 Monate, Nicholson et al. 2019), aber beachten Sie, dass Gewichtsverlust nicht immer ein Faktor ist, insbesondere in den frühen Stadien.
In einer systematischen Übersichtsarbeit von Henschke et al. aus dem Jahr 2007 wurde festgestellt, dass die nützlichsten Merkmale und Tests beim Screening auf Malignität bei LBP-Patienten eine frühere Krebserkrankung, ein erhöhter ESR-Wert, ein verminderter Hämatokrit und eine klinische Beurteilung sind. Der einzige Faktor mit einem hohen Evidenzgrad ist die Vorgeschichte von Krebserkrankungen mit einer Neigung zur Metastasierung.
Das Vorhandensein von Metastasen in der Wirbelsäule könnte zu einer metastatischen Rückenmarkskompression (MSCC) führen. Von den 163 Warnsignalen ist keines spezifisch für MSCC. Die Herausforderung für uns besteht darin, dass die Diagnose schwierig ist und eine frühe Diagnose sehr wichtig ist, da Verzögerungen bei der Diagnose und Behandlung zu Querschnittslähmung und doppelter Inkontinenz führen können.
Turnpenney et al. (2013) haben eine Liste von Frühwarnzeichen für MSCC erstellt, die wir als Grundlage für unsere "Red Flag"-Befragung betrachten sollten:
RRückenschmerzen, die als multisegmental oder bandförmig bezeichnet werden,
ESkalierende Schmerzen, schlechte Reaktion auf die Behandlung,
Danderer Art oder an anderer Stelle als die früheren Symptome,
Funangenehme Gefühle, seltsame Empfindungen oder schwere Beine,
LDas flache Liegen verstärkt die Rückenschmerzen,
Agonisierende Schmerzen, die Ängste und Verzweiflung verursachen,
GGangstörung, Unruhe, besonders auf Treppen,
SStark gestörter Schlaf mit Schmerzen in der Nacht.
Jede Kombination dieser roten Flaggen sollte Ihren Verdacht erhöhen, und je mehr rote Flaggen, desto höher ist das Risiko und desto dringlicher ist es, den Patienten an einen Arzt zu überweisen.
Infektion der Wirbelsäule:

Unter einer Wirbelsäuleninfektion versteht man jede infektiöse Erkrankung der Wirbelsäulenstrukturen, z. B. der Wirbel, der Bandscheiben oder des angrenzenden paraspinalen Gewebes. Auch hier ist es leider schwierig, eine Wirbelsäuleninfektion klinisch zu erkennen. In Ländern mit hohem und höherem mittleren Einkommen hat die Infektionsrate stetig zugenommen, was möglicherweise auf die zunehmende Alterung der Bevölkerung und den vermehrten intravenösen Drogenkonsum zurückzuführen ist. In Ländern mit niedrigem Einkommen hat sie ebenfalls zugenommen, möglicherweise aufgrund von HIV/Aids- und Tuberkulose-Epidemien (Lener et al., 2018).
Auch bei einer Wirbelsäuleninfektion ist es wichtig, den Patienten angemessen zu befragen, was ein Screening auf die entsprechenden Risikofaktoren beinhaltet (Yusuf et al., 2019).
Dazu gehören:
Immunsuppressive Begleiterkrankungen wie Diabetes, langfristiger Steroidgebrauch, Rauchen, HIV/AIDS;
Soziale Faktoren wie intravenöser Drogenkonsum, Fettleibigkeit und eine Tuberkulose in der Familie;
Umweltfaktoren wie Lebensbedingungen (Überbelegung, Obdachlosigkeit, Inhaftierung) und das Geburtsland (geboren in einem TB-endemischen Land);
Frühere Wirbelsäulenoperationen.
Alle Indizien, die auf eine Wirbelsäuleninfektion hindeuten, sind von geringer Bedeutung. Auch hier gilt: Je mehr rote Fahnen Sie finden, desto mehr sollte Ihr Verdacht steigen, und Sie müssen sich bis zu einem gewissen Grad auf Ihr klinisches Urteil verlassen. Die Fragen, die bei der subjektiven Untersuchung gestellt und überprüft werden müssen, sind die Konstanz der Schmerzen (C/C), starke Schmerzen, plötzliches Auftreten, Fieber, Schüttelfrost, Schweißausbrüche, Hautausschlag (Herpes zoster), Müdigkeit, Unwohlsein, unerklärlicher Gewichtsverlust, kürzliche Operationen oder Infektionen (in den letzten 4 Wochen) und nächtliche Schmerzen (>60 Minuten bis zur Beruhigung).
Die Zeit zwischen dem Ausbruch einer Infektion und der Diagnose ist oft langwierig. Die Patienten können relativ gesund sein, bis sich die Symptome in den späteren Stadien manifestieren. Der Verlauf ist in der Regel eher linear (bei bösartigen Erkrankungen kann der Verlauf zunehmen und abnehmen). Von der Dreiergruppe der Infektionen (Wirbelsäulenschmerzen, Fieber und neurologische Funktionsstörungen) ist der Rückenschmerz das häufigste Symptom, das sich zu neurologischen Symptomen entwickeln kann. Bei vielen Menschen treten jedoch nicht alle 3 Symptome auf, nur 50% der Patienten berichten über Fieber (Lener et al. 2018). Daher kann das Fehlen von Fieber eine Wirbelsäuleninfektion nicht ausschließen. Ein unbehandeltes Fortschreiten kann zu Lähmungen, Instabilität der Wirbelsäule und zum Tod führen. Wie bei all diesen Erkrankungen ist es also erwähnenswert, dass das Versäumnis, einen Patienten bei Bedarf weiterzuleiten, eine Form der Schädigung des Patienten darstellt, die wir mit unserem Screening der roten Flaggen zu verhindern versuchen.
Schlussfolgerung:
Die Prävalenz schwerer Wirbelsäulenpathologien ist selten, in der Literatur werden Werte zwischen 1% (Wilk, 2004) und 14,8% (Street et al., 2020) angegeben. Es kann jedoch schnell passieren, dass wir 100 Patienten mit LWS sehen, und ein paar davon könnten eine unheilvolle Ursache haben und sollten woanders als in Ihrer Klinik behandelt werden. Daher müssen Kliniker in der Lage sein, Patienten zu identifizieren, die einen medizinischen Eingriff benötigen, und unsere beste Chance, dies zu erreichen, ist eine angemessene, klinisch begründete, detaillierte Befragung.
Viel Glück und beste Wünsche,
Matthew

Referenzen:
Finucane, L. M., Downie, A., Mercer, C., Greenhalgh, S. M., Boissonnault, W. G., Pool-Goudzwaard, A. L., Beneciuk, J. M., Leech, R. L., & Selfe, J. (2020). International Framework for Red Flags for Potential Serious Spinal Pathologies. Zeitschrift für orthopädische und sportliche Physiotherapie, 50(7), 1-23. https://doi.org/10.2519/jospt.2020.9971
Fraser, S., Roberts, L., & Murphy, E. (2009). Cauda-Equina-Syndrom: A Literature Review of Its Definition and Clinical Presentation. Archiv für Physikalische Medizin und Rehabilitation, 90(11), 1964-1968. https://doi.org/10.1016/j.apmr.2009.03.021
Germon, T., Ahuja, S., Casey, A. T. H., Todd, N. V., & Rai, A. (2015). British Association of Spine Surgeons standards of care for cauda equina syndrome. Das Wirbelsäulen-Journal, 15(3), S2-S4. https://doi.org/10.1016/j.spinee.2015.01.006
Greenhalgh, S., Finucane, L., Mercer, C., & Selfe, J. (2018). Bewertung und Management des Cauda-Equina-Syndroms. Muskuloskelettale Wissenschaft und Praxis, 37, 69-74. https://doi.org/10.1016/j.msksp.2018.06.002
Grieve, G. P. (1994). Grieve's moderne manuelle Therapie: die Wirbelsäule. 2und Auflage. Churchill Livingstone.
Grigoryan, M., Guermazi, A., Roemer, F. W., Delmas, P. D., & Genant, H. K. (2003). Erkennung und Meldung osteoporotischer Wirbelfrakturen. Europäische Wirbelsäulenzeitschrift, 12(0), S104-S112. https://doi.org/10.1007/s00586-003-0613-0
Henschke, N., Maher, C. G., & Refshauge, K. M. (2007). Screening auf Malignität bei Patienten mit Kreuzschmerzen: eine systematische Übersicht. Europäische Wirbelsäulenzeitschrift, 16(10), 1673-1679. https://doi.org/10.1007/s00586-007-0412-0
Henschke, N., Maher, C. G., Ostelo, R. W., de Vet, H. C., Macaskill, P., & Irwig, L. (2013). Rote Fahnen für die Bösartigkeitsprüfung bei Patienten mit Kreuzschmerzen. Cochrane-Datenbank für systematische Übersichten. https://doi.org/10.1002/14651858.cd008686.pub2
Jarvik, J. G., & Deyo, R. A. (2002). Diagnostische Bewertung von Kreuzschmerzen mit Schwerpunkt auf der Bildgebung. Annals of Internal Medicine, 137(7), 586. https://doi.org/10.7326/0003-4819-137-7-200210010-00010
Lener, S., Hartmann, S., Barbagallo, G. M. V., Certo, F., Thomé, C., & Tschugg, A. (2018). Management von Wirbelsäuleninfektionen: ein Überblick über die Literatur. Acta Neurochirurgica, 160(3), 487-496. https://doi.org/10.1007/s00701-018-3467-2
Ma, B., Wu, H., Jia, L., Yuan, W., Shi, G., & Shi, J. (2009). Cauda-Equina-Syndrom: ein Überblick über den klinischen Fortschritt. 122(10), 1214-1222.
McCarthy J, Davis A. (2016). Diagnose und Management von Wirbelkörperkompressionsfrakturen. Am Fam Physician. Jul 1;94(1):44-50. PMID: 27386723.
Nicholson, B. D., Aveyard, P., Hamilton, W., & Hobbs, F. D. R. (2019). Wann sollte ein unerwarteter Gewichtsverlust weitere Untersuchungen zum Ausschluss von Krebs rechtfertigen? BMJ, l5271. https://doi.org/10.1136/bmj.l5271
Scholz, N., (2015). Personalisierte Medizin: Die richtige Behandlung für die richtige Person zur richtigen Zeit EPRS | European Parliamentary Research Service; Members' Research Service PE 569.009
Sizer, P. S., Brismée, J.-M., & Cook, C. (2007). Medical Screening for Red Flags in the Diagnosis and Management of Musculoskeletal Spine Pain. Schmerz-Praxis, 7(1), 53-71. https://doi.org/10.1111/j.1533-2500.2007.00112.x
Street, K. J., White, S. G., & Vandal, A. C. (2020). Klinische Prävalenz und Populationsinzidenz schwerwiegender Pathologien bei Patienten, die sich wegen Kreuzschmerzen einer Magnetresonanztomographie unterziehen. Das Wirbelsäulen-Journal, 20(1), 101-111. https://doi.org/10.1016/j.spinee.2019.09.002
Turnpenney, J., Greenhalgh, S., Richards, L., Crabtree, A., & Selfe, J. (2013). Entwicklung eines Frühwarnsystems für metastatische Rückenmarkskompression (MSCC): Red Flag Credit Cards. Forschung und Entwicklung im Bereich der primären Gesundheitsversorgung, 16(01), 14-20. https://doi.org/10.1017/s1463423613000376
Underwood, M., Buchbinder, R. (2013). Rote Fahnen bei Rückenschmerzen. BMJ, 347: f7432.
Wilk, V. (2004). Akute Kreuzschmerzen: Bewertung und Management. Australischer Hausarzt, 33(6), 403-407.
Williams, C. M., Henschke, N., Maher, C. G., van Tulder, M. W., Koes, B. W., Macaskill, P., & Irwig, L. (2013). Rote Fahnen für das Screening auf Wirbelkörperfrakturen bei Patienten mit Kreuzschmerzen. Cochrane-Datenbank für systematische Übersichten. https://doi.org/10.1002/14651858.cd008643.pub2
Yusuf, M., Finucane, L., & Selfe, J. (2019). Rote Fahnen für die Früherkennung einer Wirbelsäuleninfektion bei Patienten mit Rückenschmerzen. BMC Muskuloskelettale Erkrankungen, 20(1). https://doi.org/10.1186/s12891-019-2949-6
Kommentare
- {{ error[0] }}