Drapeaux rouges de la colonne vertébrale
Depuis trop longtemps, les physiothérapeutes posent les mêmes questions standard pour examiner un patient d'un point de vue médical. La question "Avez-vous des problèmes thoraciques ou cardiaques, du diabète, de l'épilepsie ou des problèmes circulatoires ?" est un exemple courant et n'est souvent pas pertinente sur le plan clinique. Ces dernières années, la compression de la moelle épinière est passée du radar des orthopédistes à celui des kinésithérapeutes et des questions telles que "Avez-vous des problèmes d'intestin ou de vessie" ont donc été incluses dans nos examens subjectifs. Toutefois, cela n'est pas encore assez détaillé, car, par exemple, un patient peut ne pas considérer un symptôme de pathologie grave comme un "problème", s'il est devenu normal.
Je m'excuse pour ce début provocateur, mais au cours de mes 34 années d'expérience clinique, j'ai trop souvent été témoin de ce questionnement standardisé.
L'interrogation d'un patient sur les signaux d'alarme est soumise à un raisonnement clinique, comme toutes nos questions. Par conséquent, les questions sur les drapeaux rouges doivent être personnalisées pour chaque individu et doivent permettre au physiothérapeute de développer l'hypothèse appropriée à partir des informations recueillies auprès de chaque patient. Cependant, l'élaboration d'une hypothèse médicale appropriée peut constituer notre premier défi, car en médecine (et en physiothérapie) "on ne voit que ce que l'on cherche et on ne reconnaît que ce que l'on sait déjà". C'est ce que l'on appelle souvent le "biais de confirmation", qui repose sur le fait que l'on voit ce que l'on veut voir, car ce n'est qu'à cette condition que l'on peut croire que l'on peut aider le patient (il faut savoir ce que l'on traite pour savoir comment le traiter). C'est pourquoi il est important d'élargir autant que possible nos connaissances médicales, afin d'éviter de passer à côté de quelque chose que nous ne connaissons pas !
Cela s'applique même à certains des diagnostics les plus évidents, sans parler des diagnostics plus complexes et plus rares. Par exemple, jusqu'à 70% des fractures vertébrales sont mal diagnostiquées et jusqu'à 75% des infections rachidiennes sont initialement mal diagnostiquées (Grigoryan et al 2003, McCarthy & Davis 2016). L'infection spinale est difficile à reconnaître cliniquement. Chez les patients que j'ai vus avec une infection spinale, je savais que quelque chose n'allait pas du tout, mais je ne savais pas exactement quoi, et seuls des examens appropriés ont permis de découvrir le diagnostic. Cela fait donc aussi partie de notre rôle dans le dépistage, nous devons savoir quand des examens complémentaires sont nécessaires et quels examens peuvent être utiles.
Si l'on considère la différence entre le diagnostic médical et le diagnostic physiothérapeutique, le premier tente de trouver la cause du problème du patient et, en tant que physiothérapeute, nous traitons les conséquences du problème. La détermination des conséquences repose principalement sur les résultats cliniques, tandis que la détermination de la cause de la souffrance d'un patient repose en grande partie sur des connaissances théoriques et relève donc du modèle biomédical. En tant que physiothérapeutes, nous devrions donc travailler principalement dans le cadre du modèle bio-psycho-social, mais nous devons toujours tenir compte du modèle biomédical dans notre rôle de dépistage médical.
En résumé, l'approche biomédicale peut être utilisée pour dépister les signaux d'alarme et les affections qui nécessitent une attention médicale précoce, puis l'approche biopsychosociale doit être envisagée pour comprendre comment le problème affecte le patient, en se concentrant sur les signes et les symptômes plutôt que sur le diagnostic structurel. Comme le montre le diagramme ci-dessous, le dépistage des signaux d'alarme devrait être un élément prioritaire du processus d'examen de tous nos patients.
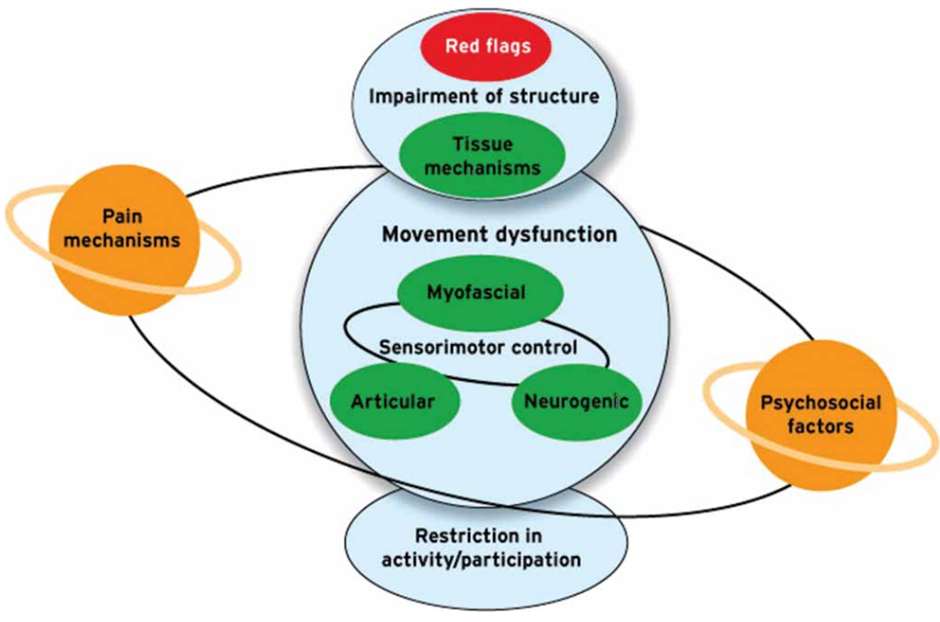
Il faut reconnaître que nous avons du mal à établir un diagnostic médical pour les patients souffrant de lombalgie, par exemple, mais malgré tout, le modèle biomédical joue un rôle dans l'orientation des décisions relatives à la prise en charge, au dépistage médical et au pronostic des patients. Lorsque l'on considère le diagnostic médical, le patient fait l'objet d'un triage médical et, en général, cela peut se faire par le biais d'une anamnèse détaillée étayée par des examens médicaux (analyses sanguines, scanners, etc.) plutôt que sur la base des résultats d'un quelconque test physique.
Il n'est pas raisonnable de supposer que si votre patient a vu un médecin avant votre rendez-vous, il a déjà fait l'objet d'un examen médical. Les médecins ont généralement très peu de temps à consacrer à leurs patients et j'ai de nombreux exemples de patients souffrant de pathologies graves qui ont déjà vu leur médecin généraliste. En outre, en tant que physiothérapeutes, nous pensons très musculo-squelettiquement, et il est donc tentant de croire que chaque patient que nous voyons a un problème musculo-squelettique. Ainsi, que vous travailliez en tant que praticien de premier contact (dans le secteur public dans certains pays et/ou dans le secteur privé dans la plupart des pays) ou en tant que praticien secondaire, un dépistage des signaux d'alerte basé sur les connaissances médicales est nécessaire pour s'assurer que vous ne traitez pas un patient qui devrait être traité ailleurs. "Voir la bonne personne, au bon moment, pour le bon traitement" (European Parliament Health Briefing 2015).
Les drapeaux rouges sont des indicateurs possibles d'une pathologie grave, des signes d'alerte que la physiothérapie peut pas ou des guides de prédiction clinique. Ils doivent constituer une raison claire de procéder à des examens complémentaires ou d'orienter le patient vers un médecin.

Après tout, il n'est dans l'intérêt de personne de traiter un loup déguisé en agneau !
Les directives cliniques pour la prise en charge physiothérapeutique de la lombalgie persistante (CSP, 2007) indiquent que 163 éléments individuels peuvent être considérés comme des signaux d'alerte pour une pathologie rachidienne, 119 éléments dans l'anamnèse subjective et 44 éléments dans l'examen physique. Il est clair que cela pose un problème quant à l'utilité clinique pratique des signaux d'alerte. En outre, il n'existe pas de preuves suffisantes pour étayer le caractère informatif de la majorité des signaux d'alerte. Henschke et al. (2013) ont rapporté que les signaux d'alerte combinés sont prometteurs, mais que des études de validation supplémentaires sont nécessaires.
Cependant, les signaux d'alerte sont toujours considérés comme l'indicateur clinique le plus fiable d'une pathologie potentiellement grave et restent fondamentaux dans notre processus d'évaluation (Underwood, 2013). La gravité de certains signaux d'alerte justifiant une action immédiate et d'autres une observation prudente, il est important de classer chaque constatation et de réagir en fonction du niveau de gravité qu'elle présente. Certains drapeaux sont plus rouges que d'autres !
Sizer et al (2007) ont classé les signaux d'alerte en trois catégories :
- Catégorie I
- Facteurs nécessitant une attention médicale immédiate
- Catégorie II
- Facteurs nécessitant un interrogatoire subjectif et des procédures d'examen et de traitement de précaution
- Catégorie III
- Facteurs nécessitant des tests physiques supplémentaires et une analyse de différenciation
Tous les signaux d'alerte de la catégorie I peuvent suggérer une pathologie grave. Il s'agit notamment d'un déficit neurologique non expliqué par une mono-radiculopathie, de changements sensoriels dans la région périanale, de changements pathologiques dans l'intestin et la vessie, d'un modèle non mécanique de symptômes, d'un déficit neurologique progressif et de masses abdominales pulsatiles.
Les signaux d'alerte de la catégorie II comprennent un âge d'apparition supérieur à 50 ans, un clonus, de la fièvre, des tests sanguins inflammatoires élevés (ESR), des déficits de la marche, des antécédents de troubles avec prédilection pour l'infection ou l'hémorragie, ou de troubles métaboliques osseux, ou de cancer, une utilisation prolongée de corticostéroïdes, des plaies ou des blessures ne cicatrisant pas et des antécédents récents d'amaigrissement inexpliqué.
Un seul signal d'alarme de catégorie II peut ne pas susciter d'inquiétude, mais plus vous en identifiez chez un patient, plus votre indice de suspicion doit augmenter. Certains groupes de signaux d'alarme doivent également être pris en considération : un patient souffrant de lombalgie, dont l'âge d'apparition est supérieur à 50 ans et qui prend des stéroïdes à long terme, a un risque considérablement accru de fracture par compression de la colonne vertébrale. Selon Jarvik et al (2002), un patient dont le traitement conservateur antérieur a échoué + une perte de poids inexpliquée + des antécédents de cancer + un âge supérieur à 50 ans = une sensibilité de près de 100% pour l'identification d'une tumeur maligne.
Les signaux d'alerte de la catégorie III comprennent des réflexes anormaux, une radiculopathie ou une paresthésie bilatérale ou unilatérale, une douleur référée inexpliquée et une faiblesse importante et inexpliquée des membres supérieurs ou inférieurs.
En outre, il existe des signaux d'alarme non spécifiques tels qu'une présentation clinique différente des schémas cliniques connus, l'absence de réponse au traitement (amélioration ou aggravation) et un comportement des symptômes dans le temps qui ne correspond pas au pronostic. L'une ou l'autre de ces manifestations cliniques doit vous inciter à réfléchir à une éventuelle affection non mécanique, qui pourrait nécessiter des examens médicaux complémentaires et/ou des interventions.
En ce qui concerne les étiologies rachidiennes graves, les plus courantes sont le syndrome de la cauda equina, les fractures, les lésions bénignes ou malignes et les infections. La reconnaissance précoce d'une pathologie grave dépend de la sensibilisation, de la vigilance et de la suspicion plutôt que des règles (Grieve, 1994). La prise de conscience découle de l'amélioration de nos connaissances médicales et la vigilance est liée aux détails de notre interrogatoire et de l'examen de chaque patient. Comme la plupart des signaux d'alerte se trouvent dans l'examen subjectif, il est essentiel de poser des questions vigilantes à chaque patient.
Syndrome de la cauda équine (SCE) :

Malheureusement, il n'existe pas de critères diagnostiques définitifs largement acceptés pour la SCE. Fraser et al (2009) ont recensé 17 définitions différentes ! Notre défi diagnostique est d'autant plus grand que les signes et symptômes initiaux sont souvent subtils et vagues, et qu'ils varient en intensité et en progression. Ce n'est qu'en procédant à une anamnèse détaillée et à un examen minutieux du patient que l'on peut diagnostiquer le SCE à un stade précoce et donc le traiter rapidement afin d'éviter un handicap à vie (Ma et al, 2009).
Parmi tous les signaux d'alerte énumérés en relation avec le CES, il y a Il existe cinq caractéristiques clés qui sont décrites de manière cohérente dans la littérature et qui devraient donc constituer la base de vos questions relatives au diagnostic. Il s'agit de la sciatique neurogène bilatérale, de la réduction de la sensation périnéale, de la rétention indolore de la vessie, de la perte du tonus anal et de la perte de la fonction sexuelle. Le niveau de preuve pour tous ces signes et symptômes pris isolément est FAIBLE. Une fois de plus, vous devez donc vous fier à votre jugement clinique et considérer l'ensemble du tableau. Plus les résultats sont significatifs, plus votre indice de suspicion doit augmenter. Les antécédents et la chronologie sont importants. Si tous les changements sont récents, une consultation urgente peut s'avérer nécessaire.
En 2018, Greenhalgh et al. ont conseillé de détailler un peu plus l'interrogatoire sur l'intestin et la vessie pour aider à dépister la SCE. Ils conseillent trois questions importantes pour le dépistage :
Question vitale 1 : Avez-vous remarqué un engourdissement ou des sensations étranges autour de vos fesses ou entre vos jambes ? Le papier hygiénique vous semble-t-il normal lorsque vous vous essuyez les fesses ?
Question vitale 2 : Votre vessie fonctionne-t-elle normalement ? Pouvez-vous dire quand elle est pleine ? Avez-vous eu des pertes de contrôle (accidents) ou des difficultés à uriner ? Ou avez-vous eu envie d'uriner tout le temps ?
Question vitale 3 : Avez-vous eu récemment des problèmes inhabituels avec vos intestins ? Avez-vous remarqué des changements dans votre fonction sexuelle, comme une perte de sensibilité dans vos organes génitaux ou l'impossibilité d'avoir une érection ou d'éjaculer ?
En cas de suspicion de SCE, toute la littérature s'accorde sur la nécessité d'un avis médical et d'une intervention urgents, et donc d'une orientation vers le service des urgences. Une décompression chirurgicale précoce est essentielle, ce qui est largement étayé par la littérature, mais il existe des divergences quant au moment de l'intervention - de nombreux auteurs affirment que la chirurgie est optimale dans les 48 heures (à partir de l'apparition d'un dysfonctionnement intestinal ou urinaire) pour un bon rétablissement. Par conséquent, bien qu'il soit difficile d'établir un diagnostic précoce, si vous avez le moindre soupçon, mieux vaut prévenir que guérir et consulter sans tarder. "Il n'y a rien à gagner à retarder l'intervention chirurgicale et beaucoup à perdre" (Germon et al, 2015).
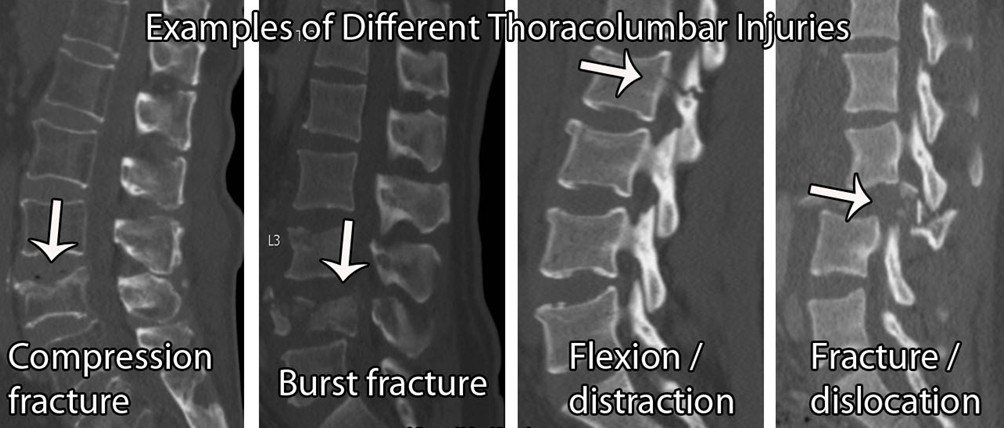
Fracture de la colonne vertébrale :
En général, les signaux d'alerte pour le diagnostic des fractures vertébrales ne sont pas utiles. Il y a beaucoup de faux positifs, avec une faible précision diagnostique (Williams et al 2013). Par conséquent, en cas de suspicion de fracture, il est important d'interroger le patient sur les facteurs de risque généraux.
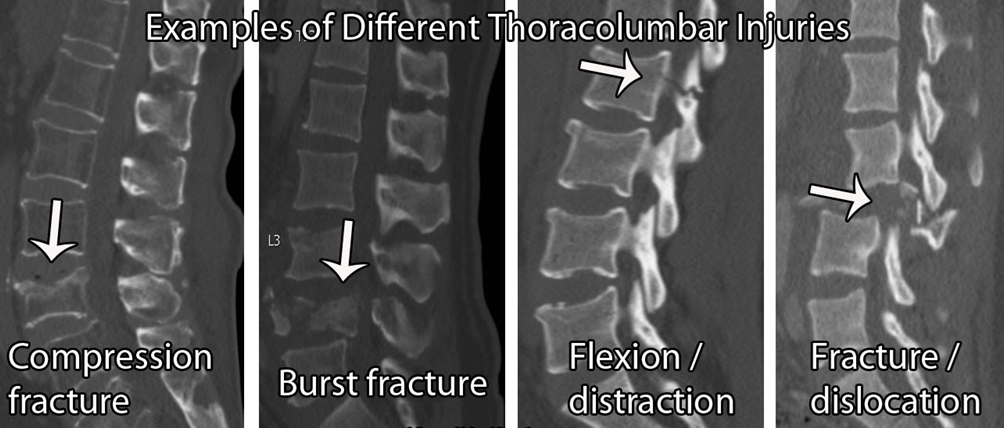
Les facteurs de risque d'affaiblissement des os comprennent l'excès d'alcool (≥ 3 unités par jour), la carence en vitamine D, l'utilisation prolongée de stéroïdes. (≥5mg/jour sur 3 mois), polyarthrite rhumatoïde, diabète, tabagisme ( ≥ 20/jour), restrictions alimentaires, troubles de l'alimentation, problèmes d'absorption, par exemple maladie de Crohn. Là encore, le niveau de preuve pour la plupart de ces éléments est faible et, par conséquent, plus on obtient de résultats positifs, plus on est méfiant.
Si un patient se présente dans votre clinique avec une douleur thoracique ou lombaire d'apparition soudaine, une fracture doit figurer sur votre liste de suspects. Cette hypothèse serait encore renforcée si le patient avait des antécédents de fractures ostéoporotiques, d'autres facteurs de risque ostéoporotiques (comme ci-dessus), des antécédents de cancer, d'ostéoporose ou de myélome connus, une sensibilité osseuse sur la ligne médiane et/ou une apparition après 65 ans chez les femmes ou après 75 ans chez les hommes.
Malignité de la colonne vertébrale :
Après une fracture de la colonne vertébrale, la maladie osseuse métastatique est la deuxième cause de décès chez les personnes âgées.et La métastase osseuse est l'affection grave la plus fréquente de la colonne vertébrale. Les métastases osseuses vertébrales sont fréquentes dans les cancers du sein, des bronches/poumons, de la thyroïde, des reins et de la prostate. Là encore, la mauvaise nouvelle est qu'il n'existe pas de signaux d'alerte spécifiques aux tumeurs malignes de la colonne vertébrale, et qu'il faut donc prendre en compte les signaux d'alerte du cancer en général.
Il s'agit notamment de
Douleur peu soulagée (constante/constante et nocturne), mais sachez que certaines douleurs cancéreuses sont soulagées par les médicaments et que la douleur n'est pas toujours une manifestation précoce,
Antécédents de cancer,
Un âge d'apparition > 50 ans ou moins de 20 ans
Fatigue, malaise systémique,
Perte de poids (jusqu'à 5-10% de poids corporel sur 3-6 mois, Nicholson et al 2019), mais il faut noter que la perte de poids n'est pas toujours un facteur, en particulier dans les premiers stades.
Dans le cadre du dépistage des tumeurs malignes chez les patients souffrant de lombalgie, une étude systématique réalisée par Henschke et al en 2007 a révélé que les caractéristiques et les tests les plus utiles sont les antécédents de cancer, une ESR élevée, un taux d'hématocrite réduit et un jugement clinique. Le seul facteur dont le niveau de preuve est élevé est l'antécédent de cancer avec une prédilection pour les métastases.
La présence de métastases dans la colonne vertébrale peut évoluer vers une compression métastatique de la moelle épinière (CSM). Sur les 163 signaux d'alerte, aucun n'est spécifique à la CSM. Le défi pour nous est qu'il est difficile à diagnostiquer, et un diagnostic précoce est très important car les retards dans le diagnostic et le traitement peuvent entraîner une paraplégie et une double incontinence.
Turnpenney et al (2013) ont dressé une liste de signes d'alerte précoce pour les MSCC, que nous devrions considérer comme la base de notre questionnement sur les drapeaux rouges :
Re mal de dos multisegmentaire ou en forme de bande,
Edouleur scalante, mauvaise réponse au traitement,
Différent des symptômes antérieurs, en termes de nature ou de localisation,
Fdes sensations bizarres ou des jambes lourdes,
LLe fait d'être à plat augmente les douleurs dorsales,
Aune douleur généralisée qui provoque l'angoisse et le désespoir,
GTroubles de l'humeur, instabilité, en particulier dans les escaliers,
Ssommeil très perturbé avec douleurs plus fortes la nuit.
Toute combinaison de ces signaux d'alarme doit éveiller les soupçons. Plus il y a de signaux d'alarme, plus le risque est élevé et plus il est urgent d'orienter le patient vers une aide médicale.
Infection de la colonne vertébrale :

L'infection rachidienne désigne toute maladie infectieuse des structures rachidiennes, c'est-à-dire des vertèbres, des disques ou des tissus paraspinaux adjacents. Malheureusement, là encore, l'infection rachidienne est difficile à reconnaître cliniquement. Dans les pays à revenu élevé et moyen supérieur, le taux d'infection a régulièrement augmenté, probablement en raison du vieillissement de la population et de l'augmentation de la consommation de médicaments par voie intraveineuse. Dans les pays à faible revenu, il a également augmenté, peut-être en raison des épidémies de VIH/sida et de tuberculose (Lener et al, 2018).
Lorsqu'on envisage une infection spinale, il est à nouveau important d'interroger le patient de manière appropriée, ce qui implique de rechercher les facteurs de risque associés (Yusuf et al, 2019).
Il s'agit notamment de
Comorbidités immunosuppressives telles que le diabète, l'utilisation prolongée de stéroïdes, le tabagisme, le VIH/SIDA ;
Des facteurs sociaux tels que la consommation de drogues par voie intraveineuse, l'obésité et les antécédents familiaux de tuberculose ;
Les facteurs environnementaux tels que les conditions de vie (surpeuplement, sans-abri, emprisonnement) et le pays de naissance (né dans un pays où la tuberculose est endémique) ;
Chirurgie de la colonne vertébrale antérieure.
Toutes les preuves des signaux d'alarme indiquant une infection de la colonne vertébrale sont, individuellement, de faible niveau. Encore une fois, plus vous trouvez de signaux d'alarme, plus votre niveau de suspicion doit augmenter, et vous devez vous fier, dans une certaine mesure, à votre jugement clinique. Les questions qui doivent être posées et examinées lors de l'examen subjectif sont les suivantes : constance de la douleur (C/C), douleur de forte intensité, apparition soudaine, fièvre, frissons, sueurs, éruption cutanée (herpès zoster), fatigue, malaise, perte de poids inexpliquée, intervention chirurgicale ou infection récente (4 dernières semaines) et douleur nocturne (>60 minutes pour s'installer).
Le délai entre l'apparition d'une infection et le diagnostic est souvent long. Les patients peuvent être relativement en bonne santé jusqu'à ce que les symptômes se manifestent à un stade avancé. La progression est généralement plus linéaire (la progression des tumeurs malignes peut varier). Parmi la triade infectieuse (douleur rachidienne, fièvre et dysfonctionnement neurologique), la lombalgie est le symptôme le plus courant, qui peut évoluer vers des symptômes neurologiques. Cependant, de nombreuses personnes ne présentent pas les trois symptômes, seuls 50% des patients déclarent avoir de la fièvre (Lener et al 2018). Par conséquent, l'absence de fièvre ne permet pas d'exclure une infection spinale. Une progression non traitée peut conduire à la paralysie, à l'instabilité de la colonne vertébrale et à la fatalité. Ainsi, comme pour toutes ces pathologies, il convient de noter que le fait de ne pas orienter un patient comme il se doit constitue une forme de préjudice pour le patient, ce que notre dépistage des signaux d'alerte tente d'éviter.
Conclusion :
La prévalence des pathologies rachidiennes graves est rare, la littérature citant de 1% (Wilk, 2004) à 14,8% (Street et al, 2020). Cependant, nous pouvons rapidement voir 100 patients souffrant de lombalgie et quelques-uns d'entre eux pourraient avoir une cause sinistre et devraient se trouver ailleurs que dans votre clinique. Les cliniciens doivent donc être en mesure d'identifier les patients qui nécessiteront une intervention médicale et notre meilleure chance d'y parvenir réside dans un interrogatoire approprié, cliniquement raisonné et détaillé.
Bonne chance et meilleurs vœux,
Matthieu

Références :
Finucane, L. M., Downie, A., Mercer, C., Greenhalgh, S. M., Boissonnault, W. G., Pool-Goudzwaard, A. L., Beneciuk, J. M., Leech, R. L., & Selfe, J. (2020). Cadre international des signaux d'alerte pour les pathologies rachidiennes potentiellement graves. Journal of Orthopaedic & Sports Physical Therapy (Journal de la thérapie physique orthopédique et sportive), 50(7), 1-23. https://doi.org/10.2519/jospt.2020.9971
Fraser, S., Roberts, L. et Murphy, E. (2009). Cauda Equina Syndrome : A Literature Review of Its Definition and Clinical Presentation. Archives de médecine physique et de réadaptation, 90(11), 1964-1968. https://doi.org/10.1016/j.apmr.2009.03.021
Germon, T., Ahuja, S., Casey, A. T. H., Todd, N. V. et Rai, A. (2015). Normes de soins de la British Association of Spine Surgeons pour le syndrome de la cauda equina. Le journal de la colonne vertébrale, 15(3), S2-S4. https://doi.org/10.1016/j.spinee.2015.01.006
Greenhalgh, S., Finucane, L., Mercer, C. et Selfe, J. (2018). Évaluation et prise en charge du syndrome de la cauda equina. Science et pratique de l'appareil locomoteur, 37, 69-74. https://doi.org/10.1016/j.msksp.2018.06.002
Grieve, G. P. (1994). Grieve's modern manual therapy : the vertebral column (en anglais). 2et Édition. Churchill Livingstone.
Grigoryan, M., Guermazi, A., Roemer, F. W., Delmas, P. D., & Genant, H. K. (2003). Reconnaître et signaler les fractures vertébrales ostéoporotiques. Journal européen de la colonne vertébrale, 12(0), S104-S112. https://doi.org/10.1007/s00586-003-0613-0
Henschke, N., Maher, C. G. et Refshauge, K. M. (2007). Dépistage des tumeurs malignes chez les patients souffrant de lombalgie : une revue systématique. Journal européen de la colonne vertébrale, 16(10), 1673-1679. https://doi.org/10.1007/s00586-007-0412-0
Henschke, N., Maher, C. G., Ostelo, R. W., de Vet, H. C., Macaskill, P., & Irwig, L. (2013). Drapeaux rouges pour dépister la malignité chez les patients souffrant de lombalgie. Base de données Cochrane des revues systématiques. https://doi.org/10.1002/14651858.cd008686.pub2
Jarvik, J. G. et Deyo, R. A. (2002). Évaluation diagnostique de la lombalgie avec accent sur l'imagerie. Annales de médecine interne, 137(7), 586. https://doi.org/10.7326/0003-4819-137-7-200210010-00010
Lener, S., Hartmann, S., Barbagallo, G. M. V., Certo, F., Thomé, C., & Tschugg, A. (2018). Prise en charge de l'infection rachidienne : une revue de la littérature. Acta Neurochirurgica, 160(3), 487-496. https://doi.org/10.1007/s00701-018-3467-2
Ma, B., Wu, H., Jia, L., Yuan, W., Shi, G. et Shi, J. (2009). Syndrome de la cauda equina : une revue des progrès cliniques. 122(10), 1214-1222.
McCarthy J, Davis A. (2016). Diagnostic et prise en charge des fractures de compression vertébrale. Am Fam Physician. Jul 1;94(1):44-50. PMID : 27386723.
Nicholson, B. D., Aveyard, P., Hamilton, W. et Hobbs, F. D. R. (2019). Quand une perte de poids inattendue devrait-elle justifier une investigation plus poussée pour exclure le cancer ? BMJ, l5271. https://doi.org/10.1136/bmj.l5271
Scholz, N., (2015). La médecine personnalisée : Le bon traitement pour la bonne personne au bon moment EPRS | Service de recherche du Parlement européen ; Service de recherche des députés PE 569.009
Sizer, P. S., Brismée, J.-M. et Cook, C. (2007). Dépistage médical des signaux d'alerte dans le diagnostic et la prise en charge des douleurs musculo-squelettiques de la colonne vertébrale. Pratique de la douleur, 7(1), 53-71. https://doi.org/10.1111/j.1533-2500.2007.00112.x
Street, K. J., White, S. G. et Vandal, A. C. (2020). Prévalence clinique et incidence sur la population de pathologies graves chez les patients subissant une imagerie par résonance magnétique pour une lombalgie. Le journal de la colonne vertébrale, 20(1), 101-111. https://doi.org/10.1016/j.spinee.2019.09.002
Turnpenney, J., Greenhalgh, S., Richards, L., Crabtree, A. et Selfe, J. (2013). Développement d'un système d'alerte précoce pour la compression métastatique de la moelle épinière (MSCC) : Red Flag credit cards. Recherche et développement en matière de soins de santé primaires, 16(01), 14-20. https://doi.org/10.1017/s1463423613000376
Underwood, M., Buchbinder, R. (2013). Red flags for back pain. BMJ, 347 : f7432.
Wilk, V. (2004). Lombalgie aiguë : évaluation et prise en charge. Médecin de famille australien, 33(6), 403-407.
Williams, C. M., Henschke, N., Maher, C. G., van Tulder, M. W., Koes, B. W., Macaskill, P. et Irwig, L. (2013). Drapeaux rouges pour dépister les fractures vertébrales chez les patients présentant une lombalgie. Base de données Cochrane des revues systématiques. https://doi.org/10.1002/14651858.cd008643.pub2
Yusuf, M., Finucane, L. et Selfe, J. (2019). Drapeaux rouges pour la détection précoce de l'infection spinale chez les patients souffrant de douleurs dorsales. BMC Musculoskeletal Disorders (en anglais), 20(1). https://doi.org/10.1186/s12891-019-2949-6
Commentaires
- {{ error[0] }}