Znaczenie kliniczne antetorsji kości udowej i retrowersji panewki w leczeniu upośledzenia funkcji biodra i dolnego kwadrantu.
Wprowadzenie:
W aktualnej literaturze istnieje kilka parametrów opisujących orientację panewki i asferyczność głowy kości udowej.
Nieprawidłowa antetorsja kości udowej i retrowersja panewki to dwie spośród wielu innych zmian, które również mogą być czynnikami przyczyniającymi się do rozwoju impingementu udowo-panewkowego (FAI), choroby zwyrodnieniowej stawu biodrowego i bólu w dolnej części pleców.
Różnice strukturalne mogą prowadzić do nieprawidłowych naprężeń kontaktowych w fizjologicznym zakresie ruchu, jak to widać w FAI, co skutkuje degeneracją chrząstki / labrum panewki i wczesnym początkiem choroby zwyrodnieniowej stawów (OA) u młodych pacjentów (Satpathy 2015).
Etiologia pierwotnego FAI pozostaje kontrowersyjna (Packer 2015), a patogeneza w przypadku idiopatycznego zapalenia kości nie została jeszcze ustalona.
Różne badania wskazują, że zmiany morfologiczne w obrębie głowy kości udowej i panewki nie są rzadkie wśród populacji bezobjawowej (Jung i wsp. 2010, Schmitz i wsp. 2013, Gosvig i wsp. 2007).
Dlatego istotne jest położenie większego nacisku na badanie kliniczne, oparte na wywiadzie i wynikach badań fizykalnych, niż skupianie się wyłącznie na obrazowaniu radiograficznym (Reiman 2015).
Celem tego artykułu na blogu jest po pierwsze zdefiniowanie antetorsji kości udowej i retrowersji panewki.
Po drugie opisać obraz kliniczny i testy kliniczne opisywane w literaturze dla tych zmian w morfologii biodra i po trzecie omówić ich konsekwencje kliniczne dla oceny i leczenia upośledzenia funkcji dolnego kwadrantu.
Definicja Antetorsja udowa
Antetorsja kości udowej opisuje kąt głowy i szyjki kości udowej w stosunku do trzonu kości udowej. Normalny kąt skręcenia (AOT) u bezobjawowych dorosłych jest opisany jako 12,7° +/- 10 mierzony za pomocą obrazowania MR w badaniu Sutter i wsp. 2012 (rysunek 1a i rysunek 1b).
W przypadku zwiększonego AOT wynikiem jest zakres rotacji przyśrodkowej biodra, który wydaje się być nadmierny, natomiast zakres rotacji bocznej wydaje się być ograniczony.
Zmniejszona AOT powoduje retrotorsję kości udowej. W takim przypadku głowa i szyjka kości udowej obraca się w kierunku tylnym w stosunku do trzonu. W rezultacie zakres rotacji przyśrodkowej wydaje się ograniczony, ale zakres rotacji bocznej wydaje się nadmierny.
Badania Gelbermana i wsp. (1987) wskazują, że strukturalna antytorsja biodra jest obecna, gdy asymetria pomiędzy rotacją przyśrodkową i boczną występuje w 90° zgięcia biodra, jak również w 0° wyprostu biodra.
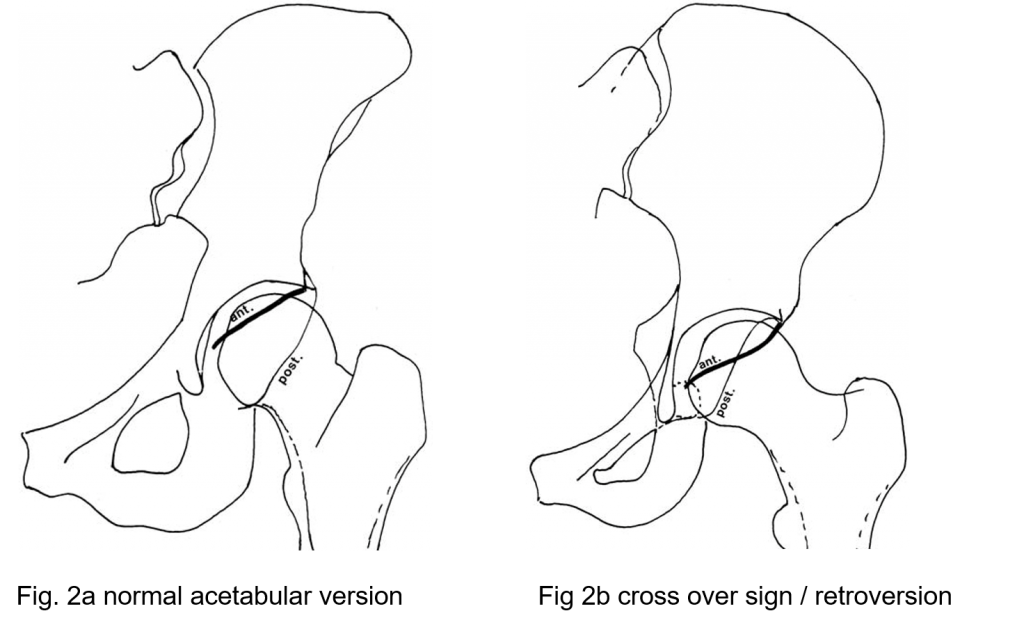
Definicja retrowersji panewki
W odwróconej panewce przedni brzeg ujścia pozostaje w pozycji bardziej bocznej niż jest to normalne, a tylny brzeg jest bardziej przyśrodkowy. Określa się to jako dodatni objaw cross over (przednia ściana panewki jest bardziej boczna niż ściana tylna Rycina 2a i 2b), albo dodatni objaw tylnej ściany (tylna ściana panewki jest bardziej przyśrodkowa niż ściana przednia) (Reynolds 1999).
Prezentacja kliniczna zmienionego AOT
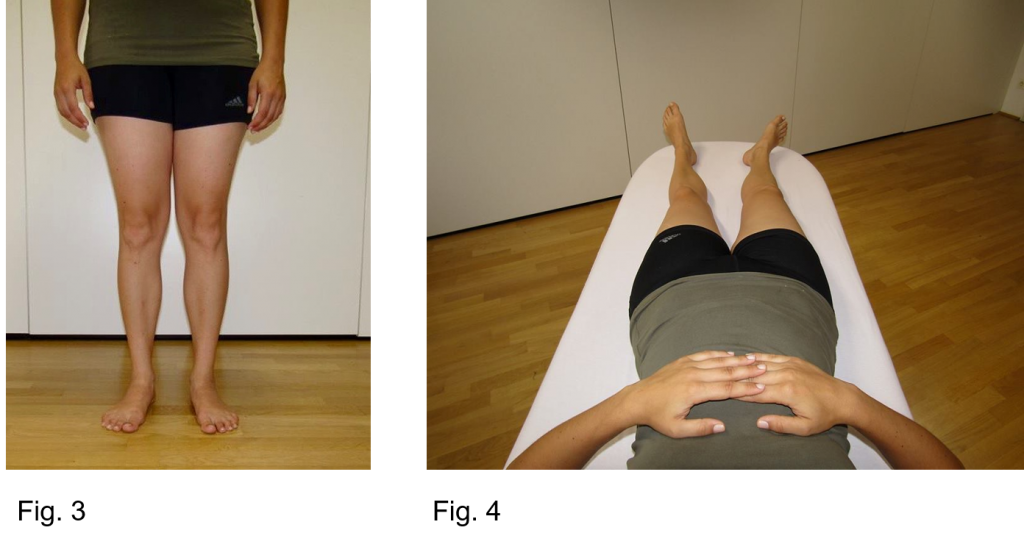
Rycina 3-8 przedstawia wyniki badania fizycznego wskazujące na retorsję kości udowej w prawym biodrze.
Na rycinie 3 widać lekką rotację zewnętrzną całej nogi w naturalnej pozycji wysuwania stopy do przodu przez modela.
W pozycji spoczynkowej w supinacji prawa noga jest również rotowana zewnętrznie (Rycina 4).
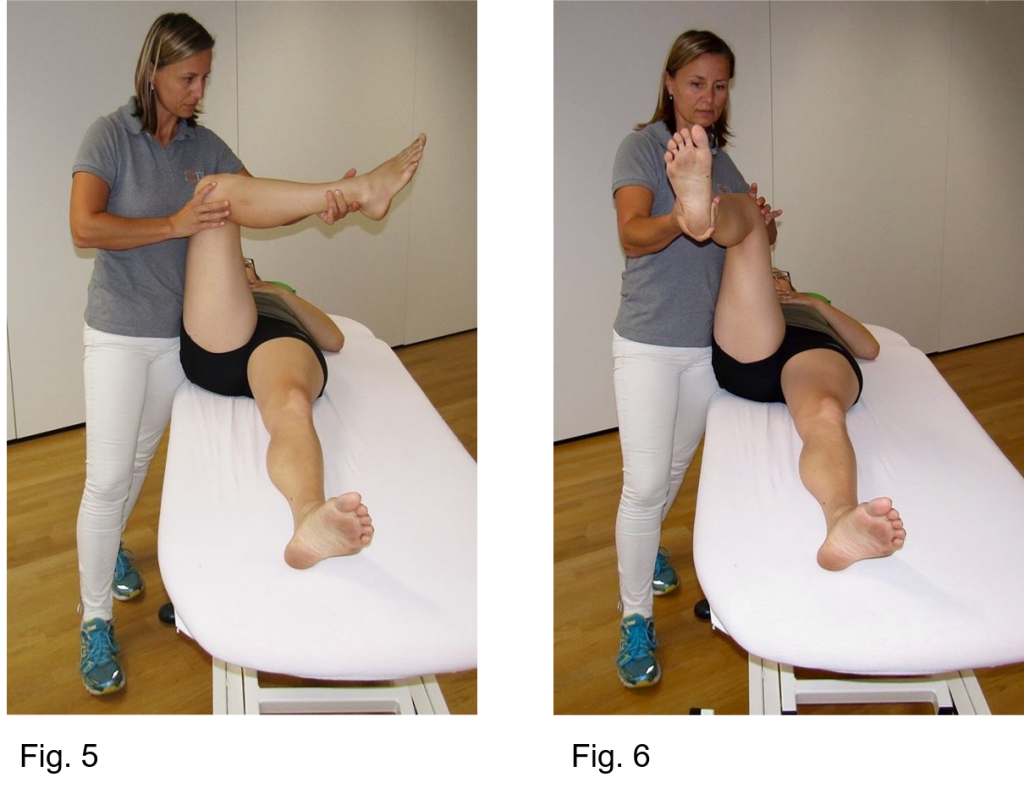
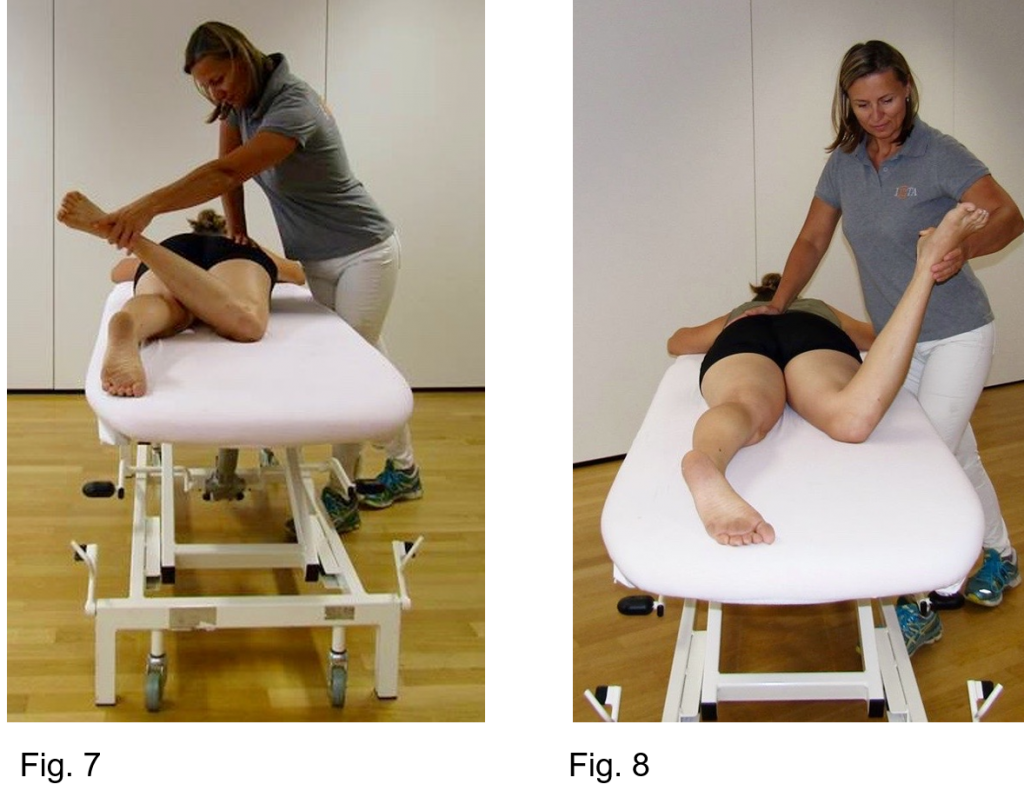
Badanie rotacji wewnętrznej i zewnętrznej biodra skutkuje ograniczeniem rotacji wewnętrznej i nadmierną rotacją zewnętrzną w 90° zgięcia i w 0° wyprostu (Rysunek 5-8).
Badanie biomechaniczne przeprowadzone przez Satpathy i wsp. (2015) wykazało, że retrotorsja kości udowej zwiększa szczytowe ciśnienie w stawie w pozycji zgiętej bez dowodów na zmiany krzywkowe, a autorzy badania wnioskują, że może ona działać jako przyczyna FAI.
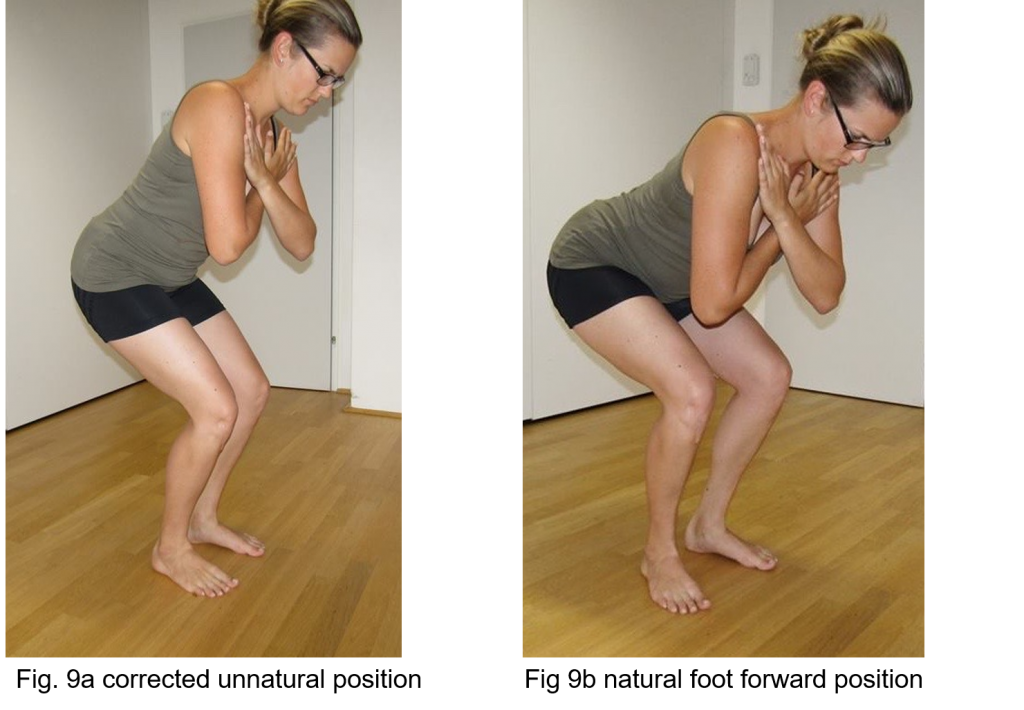
Na rycinie 9a i 9b modelka demonstruje, jak głęboko jest w stanie kucnąć do momentu wystąpienia bólu przy skorygowanej nienaturalnej, symetrycznej pozycji stóp do przodu (ryc. 9a) w porównaniu z jej naturalną, bardziej wyciągniętą na zewnątrz pozycją z lekką rotacją zewnętrzną prawego biodra, skutkującą znacznie większym kątem zgięcia biodra (ryc. 9b).
Zachowanie
Gdy pacjenci z obniżoną antetorsją zmuszają biodra do utrzymywania pozycji rotacji przyśrodkowej lub zgięcia/rotacji przyśrodkowej, biodro może stać się bolesne, ze względu na wadliwe ustawienie skutkujące podrażnieniem przednim z powodu zwiększonego nacisku na obręcz panewki i szyjkę kości udowej oraz nadmiernym rozciągnięciem tylnym rotatorów bocznych biodra (Sahrmann 2002).
Osoby z retrotorsją kości udowej preferują chodzenie z wyciągniętymi palcami, siedzenie ze skrzyżowanymi nogami poprzez oparcie kostki na przeciwległym udzie lub w pozycji siadu krawieckiego.
Pozycje lub czynności nasilające ból to: siedzenie ze skrzyżowanymi nogami (udo za udem), pozycja leżąca boczna z biodrami w przywiedzeniu i rotacji przyśrodkowej, praca lub zajęcia rekreacyjne wymagające ruchów rotacyjnych (np. golf, piłka nożna, balet...).
Uzasadnione jest założenie, że AOT biodra ma wpływ na biomechaniczne wzorce ruchowe kończyny dolnej ze względu na wynikające z tego ograniczenie dostępnego zakresu rotacji wewnętrznej lub zewnętrznej biodra. Podczas czynności funkcjonalnych może zaistnieć konieczność wystąpienia dostosowanych wzorców ruchowych w łańcuchu kinetycznym, aby skompensować ograniczenie ruchu biodra (Tansey 2015).
Brak rotacji przyśrodkowej lub bocznej biodra może spowodować, że miejscem ruchu kompensacyjnego stanie się kręgosłup lędźwiowy.
Jako konsekwencja kliniczna AOT musi być brana pod uwagę w ocenie i leczeniu upośledzenia funkcji lędźwiowych i kończyn dolnych.
Badania kliniczne
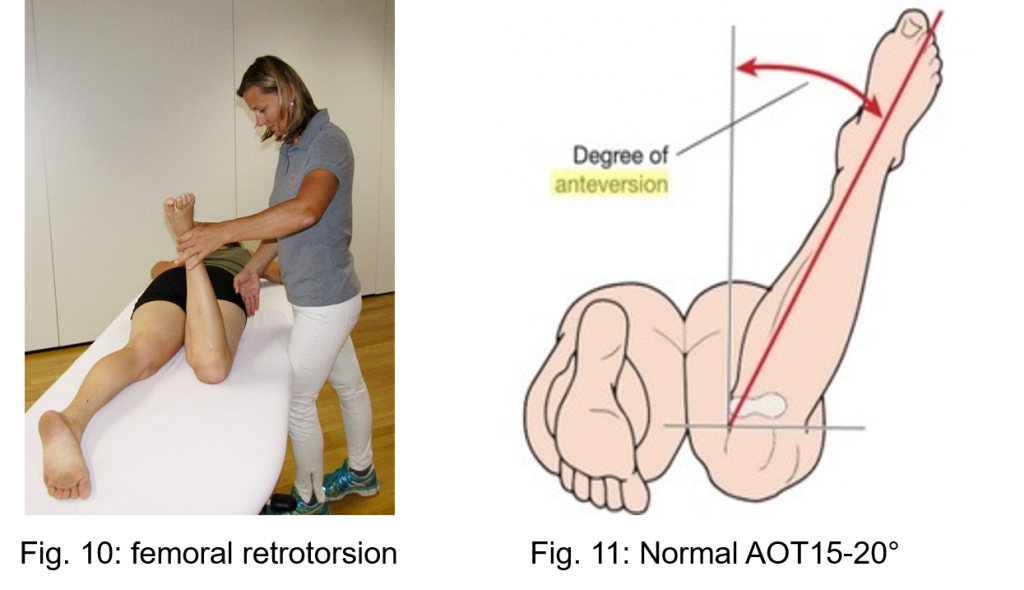
Narzędziem klinicznym służącym do pomiaru AOT jest test Craiga (zwany również testem kąta wyrostka troczkowatego / testem Ruwe'a) (Rycina 10 i 11). Test wykonuje się w pozycji leżącej, ze stawem kolanowym w 90° zgięciu. Prawa ręka obmacuje trochanter większy, podczas gdy lewa ręka wewnętrznie i zewnętrznie obraca biodro. W punkcie maksymalnego uwypuklenia trochanterium, reprezentującym maksymalną odległość pomiędzy głową kości udowej a trochanterium, można zmierzyć goniometrem kąt pomiędzy piszczelą a wyimaginowaną osią pionową.
Rycina 10 przedstawia piszczel pod kątem 10 stopni przyśrodkowo do osi pionowej, co skutkuje zmniejszeniem AOT o około 30 stopni w porównaniu z normalnym kątem AOT wynoszącym 15-20 stopni (Rycina 11).
Test Craiga był badany przez Ruwe i wsp. w 1992 roku. Autorzy ocenili antetorsję kości udowej w 59 niemowlęcych biodrach za pomocą testu Craiga, radiogramów i tomografii komputerowej i porównali wyniki z pomiarami śródoperacyjnymi. W tym badaniu test Craiga miał silniejsze korelacje niż tomografia komputerowa i radiogramy.
Souza i wsp. (2009) porównali kliniczny pomiar antetorsji kości udowej z MRI u osiemnastu zdrowych dorosłych osób i ocenili rzetelność między- i wewnątrztestową. Wykazano, że test wykazuje znaczną rzetelność (88 - 90%) i umiarkowaną zgodność z MRI.
Ponadto Gelberman (1987) stwierdził, że istnieje silna korelacja pomiędzy zwiększoną AOT, gdy rotacja wewnętrzna jest przekroczona, a rotacja zewnętrzna ograniczona zarówno w 90° zgięcia, jak i 0° wyprostu.
Prezentacja kliniczna odwróconej panewki
Reynolds i collegues (1999) przebadali klinicznie i radiologicznie 43 symptomatyczne biodra z izolowaną retrowersją panewki.
Wyniki badań klinicznych w tym badaniu można podsumować następująco:
Symptomy:
- Często zdarza się, że w ostatnim czasie podejmowano szczególne aktywności fizyczne lub sportowe, lub wykonywano wymagający fizycznie zawód
- Przejście od szkoły do dorosłego życia jest okresem wrażliwym
- Stopniowy początek bólu
- Ból w pachwinie, czasami promieniujący do uda lub kolana i nasilający się podczas aktywności
- Ból w okolicy trochanterium
- Ból dolnej części pleców
Znaki fizyczne:
- zmiana wzorca zgięcia stawu biodrowego w linii neutralnej, może być ograniczone do 90°, przechodząc do pełnego zakresu tylko wtedy, gdy pozwala się na jednoczesne przejście do rotacji zewnętrznej i abdukcji
- osoby mają tendencję do leżenia w spoczynku w pozycji z rotacją zewnętrzną w biodrach
- rotacja zewnętrzna w pozycji zgiętej jest bardziej obfita niż zwykle
- zakres rotacji wewnętrznej może być ograniczony proporcjonalnie
- siedzenie na podłodze: pacjenci czują się komfortowo tylko z biodrami zgiętymi, przywiedzionymi i obróconymi zewnętrznie
Objawy impingementu:
- po wystąpieniu objawów pojawią się wykrywalne oznaki impingementu
- Zgięcie, przywiedzenie i rotacja wewnętrzna, odtworzą wyraźny i powtarzalny dyskomfort.
Konsekwencje kliniczne i implikacje dla leczenia
- Cofnięcie panewki ma wiele podobieństw w obrazie klinicznym w porównaniu do zmniejszonej antytorsji kości udowej.
- AOT musi być brana pod uwagę w ocenie i leczeniu upośledzenia kończyn dolnych, a także w bólu dolnego odcinka kręgosłupa
Badanie fizyczne
- rotacja wewnętrzna i zewnętrzna biodra powinna być zawsze badana w 90° zgięcia biodra i 0° wyprostu biodra
- Test Craiga powinien być stosowany w celu potwierdzenia AOT
- Zwiększone zgięcie biodra z abdukcją w retrowersji panewki i retorsji kości udowej
- W przypadku retrowersji panewki może dojść do zwiększenia translacji tylnej kości udowej i zmniejszenia translacji przedniej.
- Bierne ruchy fizjologiczne, zwłaszcza zgięcie, rotacja wewnętrzna i przywodzenie stawu biodrowego, mogą wykazać lepsze wyczucie kości w retrotorsji kości udowej i retrowersji panewki.
- Należy ocenić równowagę mięśniową w dolnej części pleców, miednicy i okolicy bioder.
Leczenie
- zmodyfikować ustawienie kończyn dolnych do pozycji bardziej zewnętrznej lub wewnętrznej we wszystkich ćwiczeniach zamkniętego łańcucha kinetycznego w zależności od zmian strukturalnych
- dostosowanie czynności sportowych i ADL (np. gra w golfa, kucanie, wchodzenie po schodach, zmiana pozycji z siedzącej na stojącą, ze stojącej na siedzącą...)
- unikać ADL w EOR F/IR
- dostosowanie testów siły mięśniowej i ćwiczeń wzmacniających do większej rotacji zewnętrznej lub wewnętrznej w zależności od AOT dla optymalnej długości mięśni i ustawienia stawów
Wniosek
Odchylenia strukturalne w biodrze, które odbiegają od wartości średnich, mogą same w sobie nie być patologicznymi nieprawidłowościami, ale mogą przyczyniać się do rozwoju upośledzenia funkcji dolnego kwadrantu.
Powstaje pytanie, dlaczego tak wiele osób z nieprawidłowościami strukturalnymi pozostaje bezobjawowych, a u innych pojawiają się objawy.
Dlatego przyczyna powstania bolesności źródła nie leży w samym układzie kostnym.
W leczeniu należy wziąć pod uwagę kilka czynników: ruchomość sąsiednich stawów, układ kontroli motorycznej, korekcję kończyny dolnej w pozycji unnaturel z upływem czasu, obciążenie w wywiadzie oraz w codziennych czynnościach zawodowych lub rekreacyjnych z dużym obciążeniem udarowym lub nadmiernym obciążeniem rotacyjnym.
Identyfikacja wszystkich czynników i mechanizmów leżących u podstaw jest wielkim wyzwaniem dla fizjoterapeutów i terapeutów manualnych.
Maria Brugner-Seewald PT OMT-ÖVMPT, nauczyciel IMTA
Referencje
Chadayammuri, V., Garabekyan, T., Bedi, A., Pascual-Garrido, C., Rhodes, J., OHara, J., Mei-Dan, O., 2016. Passive Hip Range of Motion Predicts Femoral Torsion and Acetabular Version. The Journal of Bone & Joint Surgery 98, 127-134. doi:10.2106/JBJS.O.00334
Gelberman, R.H. 1987 Femoral Anteversion, A clinical assessment of idiopathic intoeing gait in children. J Bone Joint Surg 69-B, 75-79
Gosvig, K.K., Jakobsen, S., Sonne-Holm, S. 2010. Prevalence of malformations of the hip joint and their relationship to sex, groin pain, and risk of osteoarthritis. J Bone Joinj Surg Am 92, 1162-1169
Jung, K., Restrepo, C., Hellman, M., AbdelSalam, H., Morrison, W., Parvizi, J., 2011. The prevalence of cam-type femoroacetabular deformity in asymptomatic adults. J Bone Joint Surg Br 93, 1303-1307.
Packer, J.D., Safran, M.R., 2015. The etiology of primary femoroacetabular impingement: genetics or acquired deformity? Journal of Hip Preservation Surgery. doi:10.1093/jhps/hnv046
Reiman, M.P., Thorborg, K., 2015. Femoroacetabular impingement surgery: czy poruszamy się zbyt szybko i zbyt daleko poza dowodami? British Journal of Sports Medicine 49, 782-784.
Reynolds, D., Lucas, J., Klaue, K., 1999. Retroversion of the acetabulum a cause of hip pain. Journal of Bone & Joint Surgery, British Volume 81, 281-288.
Ruwe, P., b.d. Clinical Determination of Femoral Anteversion.pdf.
Satpathy, J., Kannan, A., Owen, J.R., Wayne, J.S., Hull, J.R., Jiranek, W.A., 2015. Hip contact stress and femoral neck retroversion: a biomechanical study to evaluate implication of femoroacetabular impingement. Journal of Hip Preservation Surgery 2, 287-294. doi:10.1093/jhps/hnv040
Sahrman, S. 2002 Diagnoza i leczenie zespołów zaburzeń ruchu. Mosby Verlag
Schmitz, M.R., Bittersohl, B., Zaps, D., Bomar, J.D., Pennock, A.T., Hosalkar, H.S., 2013. Spectrum of Radiographic Femoroacetabular Impingement Morphology in Adolescents and Young Adults: An EOS-Based Double-Cohort Study. The Journal of Bone and Joint Surgery (American) 95, e90 1. doi:10.2106/JBJS.L.01030
Souza, R.B., Powers, C.M., 2009. Concurrent Criterion-Related Validity and Reliability of a Clinical Test to Measure Femoral Anteversion. Journal of Orthopaedic & Sports Physical Therapy 39, 586-592. doi:10.2519/jospt.2009.2996.
Srimathi, T., Muthukumar, T., Anandarani, V.S., Umapathy, S., Rameshkumar, S., 2012. A study on femoral neck anteversion and its clinical correlation. J. Clin. Diagn. Res 6, 155-8.
Tansey, P., 2015. Ból biodra i niskich pleców w obecności antewersji kości udowej. A case report. Manual Therapy 20, 206-211. doi:10.1016/j.math.2014.04.00
Uwagi
- {{ error[0] }}