Klinische Relevanz der femoralen Antetorsion und acetabulären Retroversion für die Behandlung von Beeinträchtigungen der Hüfte und des unteren Quadranten
Hintergrund:
In der aktuellen Literatur finden sich mehrere Parameter zur Beschreibung der Hüftpfannenausrichtung und der Asphärizität des Hüftkopfes.
Eine abnormale Antetorsion des Oberschenkels und eine Retroversion der Hüftpfanne sind zwei Veränderungen unter vielen anderen, die ebenfalls zur Entwicklung von femoroacetabulärem Impingement (FAI), Hüftarthrose und Kreuzschmerzen beitragen können.
Strukturelle Veränderungen können zu abnormalen Kontaktbelastungen innerhalb eines physiologischen Bewegungsbereichs führen, wie sie bei FAI zu beobachten sind, was zu einer Degeneration des Knorpels / Labrums der Hüftpfanne und dem frühen Auftreten von Arthrose (OA) bei jungen Patienten führt (Satpathy 2015)
Die Ätiologie der primären FAI ist nach wie vor umstritten (Packer 2015), und die Pathogenese der idiopathischen Osteoarthritis ist noch nicht geklärt.
Verschiedene Studien zeigen, dass morphologische Veränderungen am Hüftkopf und an der Hüftpfanne in der asymptomatischen Bevölkerung nicht selten sind (Jung et al 2010, Schmitz et al 2013, Gosvig et al 2007).
Daher ist es wichtig, der klinischen Untersuchung auf der Grundlage von Anamnese und körperlichen Befunden mehr Bedeutung beizumessen als der radiologischen Bildgebung allein (Reiman 2015).
In diesem Blog-Artikel sollen zunächst die Antetorsion des Oberschenkels und die Retroversion der Hüftpfanne definiert werden.
Zweitens sollen die klinische Präsentation und die klinischen Tests beschrieben werden, die in der Literatur für diese Veränderungen der Hüftmorphologie beschrieben werden, und drittens sollen die klinischen Konsequenzen für die Beurteilung und Behandlung von Beeinträchtigungen des unteren Quadranten erörtert werden.
Definition der Antetorsion des Oberschenkels
Die femorale Antetorsion beschreibt den Winkel von Oberschenkelkopf und -hals gegenüber dem Oberschenkelschaft. Der normale Torsionswinkel (AOT) bei asymptomatischen Erwachsenen wird in einer Studie von Sutter et al. aus dem Jahr 2012 mit 12,7° +/- 10, gemessen mit MR-Bildgebung, beschrieben (Abbildung 1a und Abbildung 1b).
Im Falle einer erhöhten AOT ist das Ergebnis eine mediale Hüftrotation, die übermäßig groß zu sein scheint, während die laterale Rotation eingeschränkt zu sein scheint.
Eine reduzierte AOT führt zu einer Retrotorsion des Oberschenkels. In diesem Fall drehen sich der Kopf und der Hals des Oberschenkelknochens in Bezug auf den Schaft nach hinten. Dies hat zur Folge, dass der Bereich der medialen Rotation eingeschränkt, der Bereich der lateralen Rotation jedoch übermäßig groß erscheint.
Eine Studie von Gelberman et al. (1987) zeigt, dass eine strukturelle Antetorsion der Hüfte vorliegt, wenn die Asymmetrie zwischen medialer und lateraler Rotation sowohl bei 90° Hüftbeugung als auch bei 0° Hüftstreckung vorhanden ist.
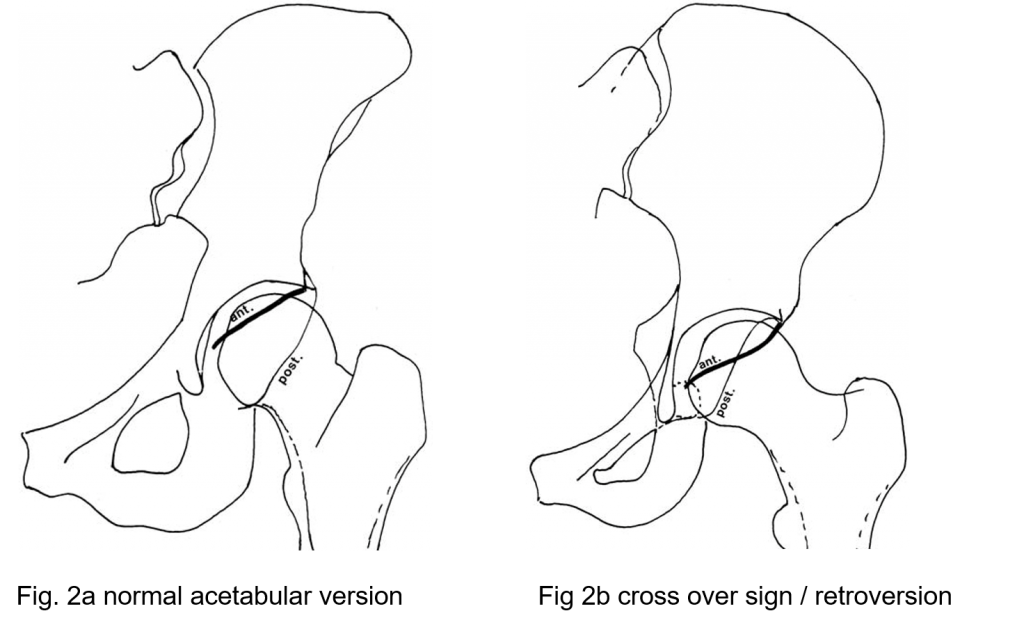
Definition der Acetabular-Retroversion
Bei der retrovertierten Hüftpfanne bleibt der vordere Rand des Mundes in einer mehr lateralen Position als normal, und der hintere Rand ist mehr medial. Dies wird entweder als ein positives Cross-Over-Zeichen (die vordere Wand der Hüftpfanne steht weiter lateral als die hintere Wand, Abbildung 2a und 2b) oder als ein positives Hinterwandzeichen (die hintere Wand der Hüftpfanne steht weiter medial als die vordere Wand) definiert (Reynolds 1999).
Klinisches Bild einer veränderten AOT
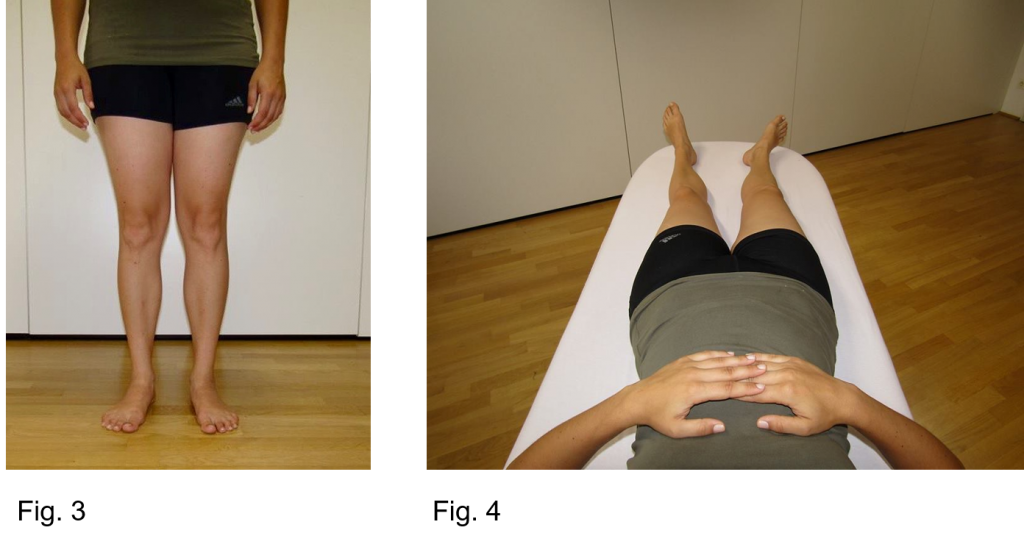
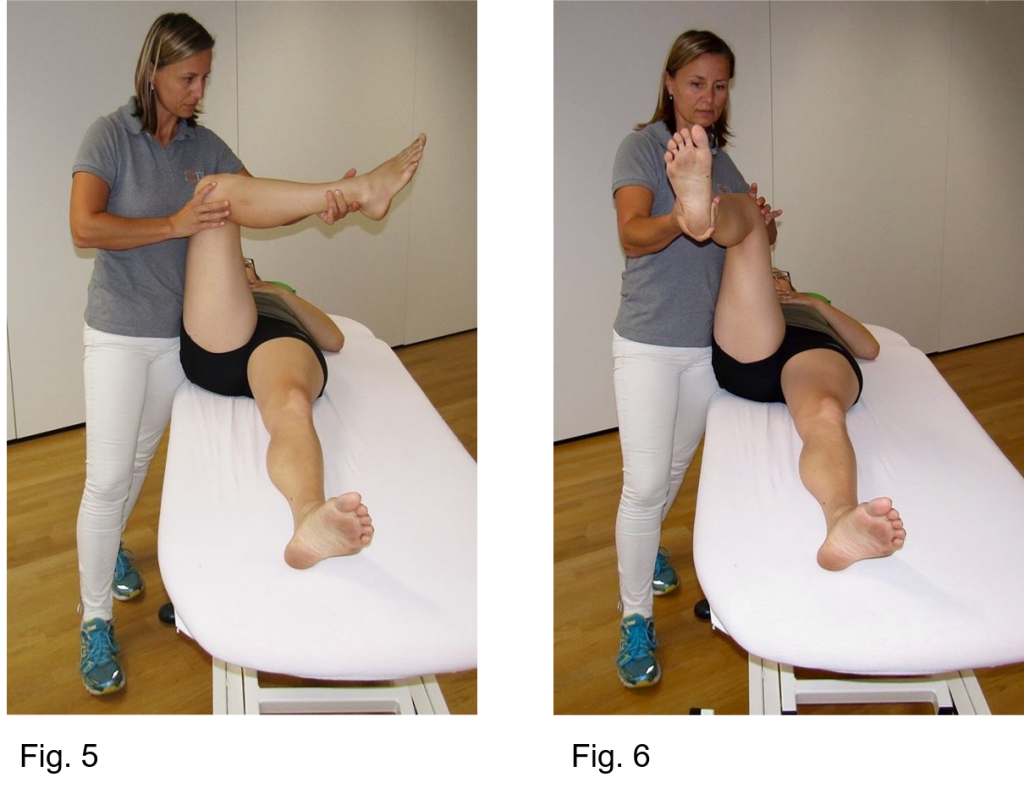
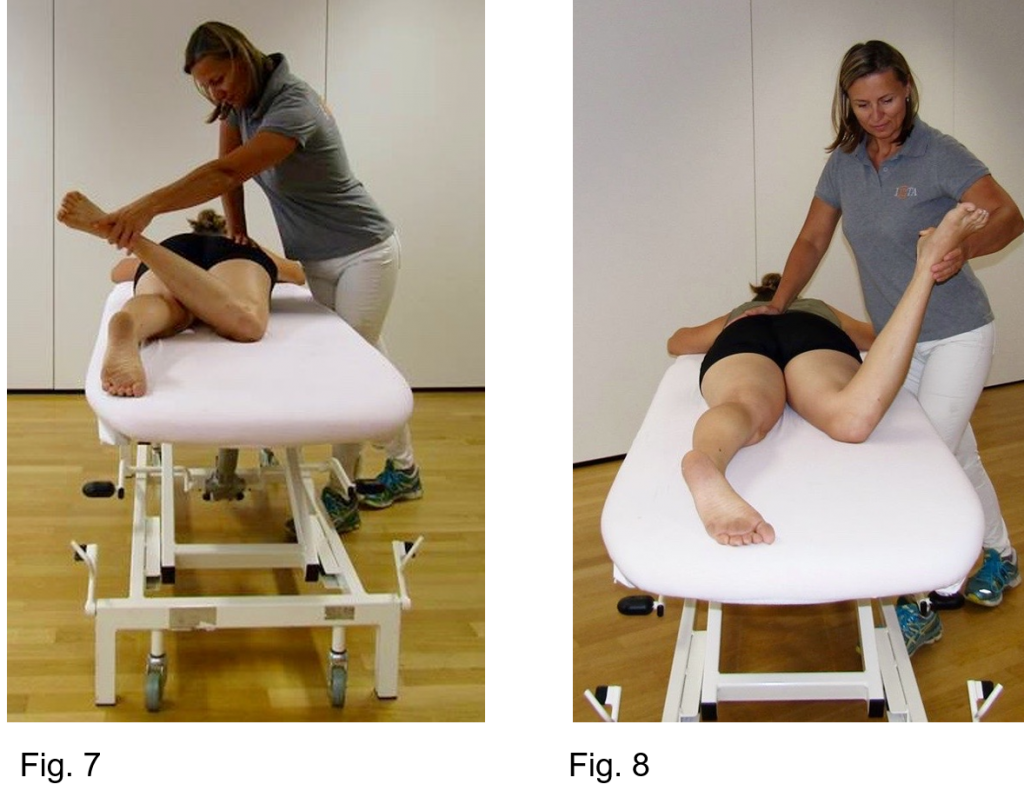
Abbildung 3-8 zeigt die Befunde der körperlichen Untersuchung, die auf eine Retrotorsion des rechten Hüftgelenks hindeuten.
Abbildung 3 zeigt eine leichte Außenrotation des gesamten Beins in der natürlichen Fußvorwärtsstellung des Modells.
In der Ruheposition in Rückenlage ist das rechte Bein ebenfalls nach außen gedreht (Abbildung 4).
Die Prüfung der Innen- und Außenrotation der Hüfte ergibt eine eingeschränkte Innenrotation und eine übermäßige Außenrotation in 90° Flexion und in 0° Extension (Abbildung 5-8).
Eine biomechanische Studie von Satpathy et al. (2015) zeigte, dass die Retrotorsion des Oberschenkels den Spitzendruck des Gelenks in der Beugestellung erhöht, ohne dass eine Nockenläsion nachweisbar ist, und die Autoren der Studie kommen zu dem Schluss, dass sie eine Ursache für FAI sein könnte.
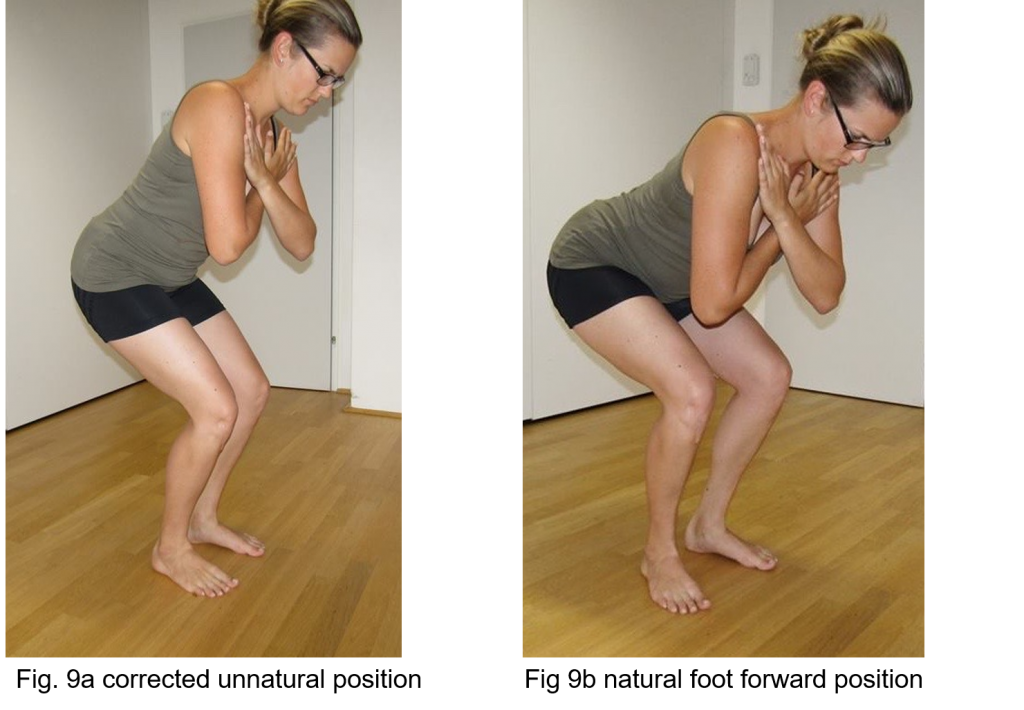
In den Abbildungen 9a und 9b zeigt das Modell, wie tief sie bis zum Auftreten der Schmerzen in die Hocke gehen kann, und zwar mit einer korrigierten, unnatürlichen, symmetrischen Fußstellung nach vorn (Abbildung 9a) im Vergleich zu ihrer natürlichen, mehr nach außen gerichteten Position mit leichter Außenrotation der rechten Hüfte, was zu einem viel größeren Hüftbeugewinkel führt (Abbildung 9b).
Verhalten
Wenn Patienten mit verminderter Antetorsion ihre Hüfte in eine anhaltende Position der Medialrotation oder Flexion/Medialrotation zwingen, kann die Hüfte schmerzhaft werden, da die falsche Ausrichtung zu einer anterioren Irritation aufgrund eines erhöhten Drucks am Pfannenrand und Schenkelhals und einer übermäßigen Dehnung der Seitenrotatoren der Hüfte nach hinten führt (Sahrmann 2002).
Menschen mit einer Retrotorsion des Oberschenkels bevorzugen das Gehen mit ausgestreckten Zehen, das Sitzen mit gekreuzten Beinen, indem sie den Knöchel auf den gegenüberliegenden Oberschenkel legen, oder die Schneidersitzposition.
Schmerzverschlimmernde Positionen oder Aktivitäten sind: Sitzen mit gekreuzten Beinen (Oberschenkel über Oberschenkel), seitliche Liegeposition mit adduzierter Hüfte und medialer Rotation, Arbeits- oder Freizeitaktivitäten, die Rotationsbewegungen erfordern (z. B. Golf, Fußball, Ballett).
Es kann davon ausgegangen werden, dass die AOT der Hüfte einen Einfluss auf die biomechanischen Bewegungsmuster der unteren Gliedmaßen hat, da der verfügbare Bereich der Hüftinnen- oder -außenrotation reduziert ist. Bei funktionellen Aktivitäten müssen möglicherweise angepasste Bewegungsmuster in der kinetischen Kette auftreten, um die Einschränkung der Hüftbewegung zu kompensieren (Tansey 2015).
Die fehlende mediale oder laterale Rotation der Hüfte könnte dazu führen, dass die Lendenwirbelsäule zum Ort der kompensatorischen Bewegung wird.
Als klinische Konsequenz muss die AOT bei der Beurteilung und Behandlung von Beeinträchtigungen der Lendenwirbelsäule und der unteren Gliedmaßen berücksichtigt werden.
Klinische Tests
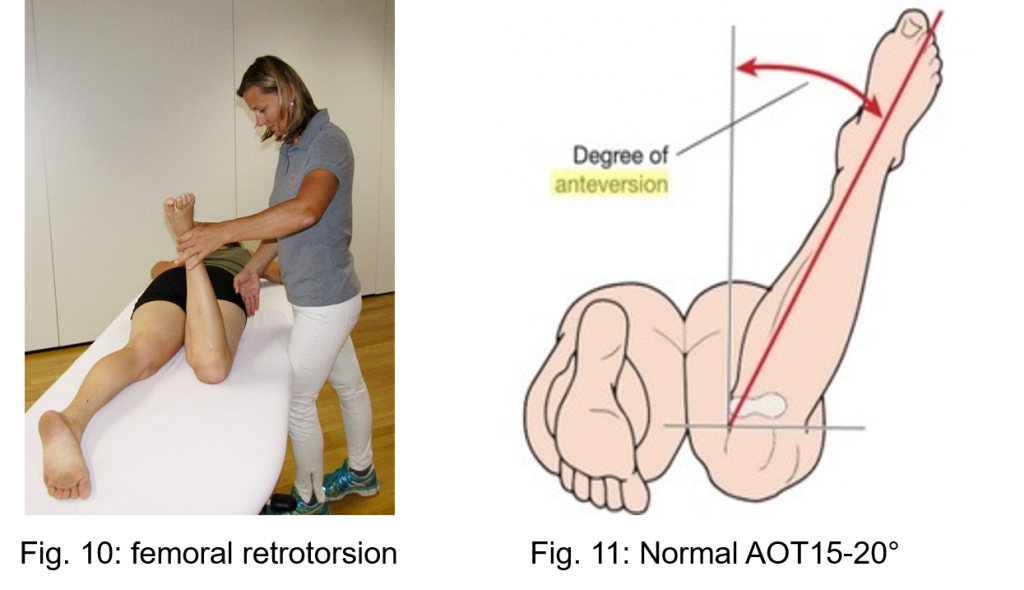
Ein klinisches Instrument zur Messung der AOT ist der Craig-Test (auch Trochantervorwinkeltest / Ruwe-Test genannt) (Abbildung 10 und 11). Der Test wird in Bauchlage durchgeführt, wobei das Kniegelenk in 90°-Flexion gehalten wird. Die rechte Hand tastet den Trochanter major ab, während die linke Hand die Hüfte nach innen und außen rotiert. An der Stelle, an der der Trochanter am stärksten hervortritt, was dem maximalen Abstand zwischen dem Hüftkopf und dem Trochanter entspricht, kann der Winkel zwischen dem Schienbein und der imaginären vertikalen Achse mit einem Goniometer gemessen werden.
Abbildung 10 zeigt die Tibia in einem Winkel von 10 Grad medial zur vertikalen Achse, was zu einer AOT-Reduktion von etwa 30 Grad im Vergleich zu einem normalen AOT-Winkel von 15-20 Grad führt (Abbildung 11).
Der Craig-Test wurde von Ruwe et al. 1992 untersucht. Die Autoren untersuchten die femorale Antetorsion bei 59 kindlichen Hüften mit dem Craig-Test, Röntgenbildern und CT-Scans und verglichen die Ergebnisse mit intraoperativen Messungen. In dieser Studie wies der Craig-Test stärkere Korrelationen auf als CT-Scans und Röntgenbilder.
Souza et al. (2009) verglichen die klinische Messung der femoralen Antetorsion mit der MRT bei achtzehn gesunden Erwachsenen und bewerteten die Zuverlässigkeit zwischen den Prüfern und zwischen den Prüfern. Es zeigte sich, dass der Test eine hohe Zuverlässigkeit (88 - 90%) und eine mäßige Übereinstimmung mit der MRT aufweist.
Darüber hinaus stellte Gelberman (1987) fest, dass es eine starke Korrelation zwischen einer erhöhten AOT gibt, wenn die Innenrotation überschritten und die Außenrotation sowohl bei 90° Flexion als auch bei 0° Extension begrenzt wird.
Klinisches Bild der retrovertierten Hüftpfanne
Reynolds und Kollegen (1999) untersuchten klinisch und radiologisch 43 symptomatische Hüften mit isolierter Retroversion des Acetabulums.
Die Ergebnisse der klinischen Befunde in dieser Studie lassen sich wie folgt zusammenfassen:
Die Symptome:
- Oft gibt es eine Vorgeschichte, in der bestimmte körperliche oder sportliche Aktivitäten oder körperlich anstrengende Berufe aufgenommen wurden.
- Der Übergang von der Schule zum Leben als Erwachsener ist eine heikle Phase
- Allmähliches Auftreten von Schmerzen
- Schmerzen in der Leiste, die manchmal in den Oberschenkel oder das Knie ausstrahlen und sich durch Aktivität verschlimmern
- Trochanterschmerz
- Schmerzen im unteren Rückenbereich
Körperliche Anzeichen:
- Veränderung des Musters der Hüftbeugung in der neutralen Linie, die auf 90° begrenzt sein kann und nur dann den vollen Umfang erreicht, wenn gleichzeitig eine Außenrotation und Abduktion möglich ist
- Personen neigen dazu, in der Ruheposition in der Hüfte nach außen gedreht zu liegen
- die Außenrotation in gebeugter Position ist großzügiger als üblich
- der Bereich der Innenrotation kann proportional eingeschränkt sein
- auf dem Boden sitzend: die Patienten fühlen sich nur mit gebeugten, abduzierten und nach außen gedrehten Hüften wohl
Anzeichen von Impingement:
- Sobald die Symptome beginnen, gibt es erkennbare Anzeichen von Impingement
- Flexion, Adduktion und Innenrotation führen zu deutlichen und wiederholbaren Beschwerden.
Klinische Konsequenzen und Auswirkungen auf die Behandlung
- Die Retroversion der Hüftpfanne weist im klinischen Bild viele Parallelen zur verminderten Antetorsion des Oberschenkels auf.
- Die AOT muss bei der Beurteilung und Behandlung von Beeinträchtigungen der unteren Gliedmaßen und auch bei Schmerzen im unteren Rückenbereich berücksichtigt werden.
Körperliche Untersuchung
- die Innen- und Außenrotation der Hüfte sollte immer bei 90° Hüftbeugung und 0° Hüftstreckung untersucht werden
- Der Craig-Test sollte zur Bestätigung der AOT verwendet werden.
- Erhöhte Hüftflexion mit Abduktion bei Retroversion der Hüftpfanne und Retrotorsion des Oberschenkels
- Bei einer Retroversion der Hüftpfanne kann die posteriore Translation des Oberschenkels verstärkt und die anteriore Translation vermindert sein.
- Passive physiologische Bewegungen, insbesondere Hüftbeugung, Innenrotation und Adduktion, könnten bei der Retrotorsion des Oberschenkels und der Retroversion der Hüftpfanne ein stärkeres Knochen-Knochen-Gefühl vermitteln.
- Das muskuläre Gleichgewicht muss im Bereich des unteren Rückens, des Beckens und der Hüfte beurteilt werden.
Behandlung
- die Ausrichtung der unteren Gliedmaßen bei allen Übungen der geschlossenen kinetischen Kette in Abhängigkeit von der strukturellen Veränderung in eine mehr äußere oder innere Position zu ändern
- Anpassung von sportlichen Aktivitäten und ADL-Aktivitäten (z. B. Golf spielen, in die Hocke gehen, Treppen steigen, Positionswechsel vom Sitzen zum Stehen, vom Stehen zum Sitzen...)
- ADLs in EOR F/IR vermeiden
- Anpassung von Muskelkrafttests und Kräftigungsübungen an mehr Außen- oder Innenrotation in Abhängigkeit von der AOT für optimale Muskellänge und Gelenkausrichtung
Schlussfolgerung
Strukturelle Abweichungen in der Hüfte, die von den Mittelwerten abweichen, sind möglicherweise keine pathologischen Anomalien an sich, könnten aber zur Entwicklung von Beeinträchtigungen im unteren Quadranten beitragen.
Es stellt sich die Frage, warum so viele Menschen mit strukturellen Anomalien symptomlos bleiben und warum andere Symptome entwickeln.
Die Ursache dafür, dass die Quelle schmerzhaft wird, liegt also nicht allein im knöchernen System.
Bei der Behandlung müssen mehrere Faktoren berücksichtigt werden: die Beweglichkeit der benachbarten Gelenke, das motorische Kontrollsystem, die Korrektur einer unnatürlichen Stellung der unteren Extremität im Laufe der Zeit, die Belastung in der Vorgeschichte und bei täglichen Arbeits- oder Freizeitaktivitäten mit hohen Stoß- oder übermäßigen Drehbelastungen.
Die große Herausforderung für Physiotherapeuten und Manualtherapeuten besteht darin, alle beitragenden Faktoren und zugrunde liegenden Mechanismen zu ermitteln.
Maria Brugner-Seewald PT OMT-ÖVMPT, IMTA-Lehrerin
Referenzen
Chadayammuri, V., Garabekyan, T., Bedi, A., Pascual-Garrido, C., Rhodes, J., OHara, J., Mei-Dan, O., 2016. Passive Hip Range of Motion Predicts Femoral Torsion and Acetabular Version. The Journal of Bone & Joint Surgery 98, 127-134. doi:10.2106/JBJS.O.00334
Gelberman, R.H. 1987 Femoral Anteversion, Eine klinische Beurteilung des idiopathischen Einwärtsgangs bei Kindern. J Bone Joint Surg 69-B, 75-79
Gosvig, K. K., Jakobsen, S., Sonne-Holm, S. 2010. Prävalenz von Fehlbildungen des Hüftgelenks und ihre Beziehung zu Geschlecht, Leistenschmerzen und Arthroserisiko. J Bone Joinj Surg Am 92, 1162-1169
Jung, K., Restrepo, C., Hellman, M., AbdelSalam, H., Morrison, W., Parvizi, J., 2011. Die Prävalenz der nockenförmigen femoroacetabulären Deformität bei asymptomatischen Erwachsenen. J Bone Joint Surg Br 93, 1303-1307.
Packer, J.D., Safran, M.R., 2015. Die Ätiologie des primären femoroacetabulären Impingements: Genetik oder erworbene Deformität? Journal of Hip Preservation Surgery. doi:10.1093/jhps/hnv046
Reiman, M.P., Thorborg, K., 2015. Femoroacetabular impingement surgery: are we moving too fast and too far beyond the evidence? British Journal of Sports Medicine 49, 782-784.
Reynolds, D., Lucas, J., Klaue, K., 1999. Retroversion der Hüftpfanne als Ursache von Hüftschmerzen. Journal of Bone & Joint Surgery, Britischer Band 81, 281-288.
Ruwe, P., n.d. Clinical Determination of Femoral Anteversion.pdf.
Satpathy, J., Kannan, A., Owen, J.R., Wayne, J.S., Hull, J.R., Jiranek, W.A., 2015. Hüftkontaktbelastung und Schenkelhals-Retroversion: eine biomechanische Studie zur Bewertung der Auswirkungen des femoroacetabulären Impingements. Journal of Hip Preservation Surgery 2, 287-294. doi:10.1093/jhps/hnv040
Sahrman, S. 2002 Diagnose und Behandlung von Bewegungsbeeinträchtigungssyndromen. Mosby Verlag
Schmitz, M.R., Bittersohl, B., Zaps, D., Bomar, J.D., Pennock, A.T., Hosalkar, H.S., 2013. Spectrum of Radiographic Femoroacetabular Impingement Morphology in Adolescents and Young Adults: An EOS-Based Double-Cohort Study. The Journal of Bone and Joint Surgery (American) 95, e90 1. doi:10.2106/JBJS.L.01030
Souza, R.B., Powers, C.M., 2009. Gleichzeitige kriteriumsbezogene Validität und Reliabilität eines klinischen Tests zur Messung der Femur-Anteversion. Journal of Orthopaedic & Sports Physical Therapy 39, 586-592. doi:10.2519/jospt.2009.2996
Srimathi, T., Muthukumar, T., Anandarani, V.S., Umapathy, S., Rameshkumar, S., 2012. Eine Studie über die Anteversion des Oberschenkelhalses und ihre klinische Korrelation. J. Clin. Diagn. Res 6, 155-8.
Tansey, P., 2015. Schmerzen in der Hüfte und im unteren Rücken bei Anteversion des Oberschenkels. A case report. Manual Therapy 20, 206-211. doi:10.1016/j.math.2014.04.00
Kommentare
- {{ error[0] }}