Douleur musculo-squelettique et considérations relatives à la PNEI
Douleurs musculo-squelettiques et
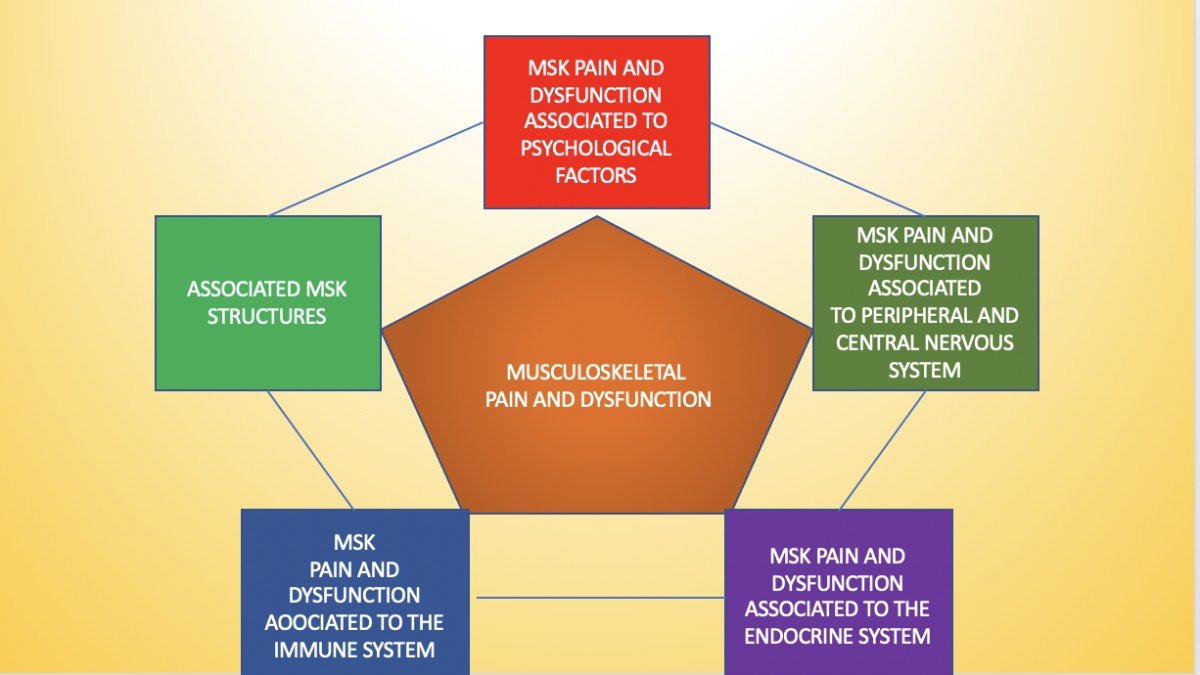
Interaction bio-psycho-neuro-endocrine-immunitaire
Rolf Walter
Le modèle biologique basé sur les tissus :
Le diagnostic et la gestion des douleurs et des dysfonctionnements musculo-squelettiques s'appuient traditionnellement sur des modèles biologiques ou associés aux tissus, bien qu'environ 77% de scénarios de cas soient signalés comme présentant des inexactitudes diagnostiques potentielles dans une étude systématique en raison de traits de personnalité, de problèmes cognitifs, de biais d'ancrage, de confirmation et de disponibilité (Saposnik et al. 2016).
Malgré la disponibilité de modèles de raisonnement simultanés La recherche suggère que les physiothérapeutes continuent à se concentrer sur les aspects liés aux tissus. L'analyse suggère qu'en général, la formation en kinésithérapie est guidée par des "attentes établies" sur ce qu'un kinésithérapeute "devrait" étudier, et les circonstances institutionnelles attirent fortement l'attention des kinésithérapeutes sur les aspects biologiques (Mescouto et al 2022).
Les modèles traditionnels de thérapie manuelle sont basés sur le test de mobilité des problèmes "liés aux articulations" (Van Trijffel et al 2010) et plusieurs dérivés de ce modèle traditionnel peuvent être trouvés dans les modèles de raisonnement clinique éducatif proposés et les organigrammes tels que le modèle de composant ci-dessous.
Il n'y a évidemment rien de mal à utiliser des "modèles basés sur les tissus", des "problèmes basés sur les tissus" existent chez certains de nos patients, mais sans surprise, et comme nous le savons et le reconnaissons tous, le raisonnement s'arrête trop souvent là. Le pourcentage de précision ainsi que la pertinence des diagnostics et des modèles "basés sur les tissus" sont toutefois remis en question car ils présentent un nombre élevé de faux positifs en imagerie et dans les examens cliniques. Les tests de provocation positive de la douleur ne sont pas, par définition, fiables et précis dans les tests de diagnostic, comme le montre en détail le livre de Chad Cook et d'Eric Hegedus sur les tests orthopédiques. De même, les tests en grappe positifs ne sont peut-être pas aussi précis qu'on le pensait (Saueressig et al 2021, Salahm et al 2020). Des faux positifs ou des fluctuations fréquentes et quotidiennes de la sensibilité des tests peuvent se produire. L'évolution des symptômes et des signes avant et après le traitement est souvent observable, mais l'interprétation et la cohérence des tests symptomatiques utilisés peuvent fluctuer considérablement chez certains patients en fonction de l'importance du processus inflammatoire chez l'individu ; l'interleukine 1 (I) et l'interleukine 2 (II) sont également des facteurs importants. bLe cycle menstruel est également influencé par le rythme circadien, la substance P et les cytokines, ainsi que par les fluctuations des symptômes dans les troubles anxieux, les troubles du stress post-traumatique et les troubles obsessionnels compulsifs (Green et al., 2022). Plusieurs autres scénarios sont expliqués plus loin dans ce blog. Ainsi, la provocation, la modification et la modulation des signes et des symptômes peuvent être utilisées comme paramètres dans un concept hypothético-déductif, mais peuvent manquer de cohérence et l'interprétation doit être faite avec beaucoup de soin et certainement pas uniquement dans un modèle basé sur les tissus. Nous voyons tous des patients qui nous montrent des incohérences dans les résultats obtenus, des fluctuations inexplicables des signes et des symptômes.
L'inflammation locale et systémique post-traumatique et post-chirurgicale n'est pas deux entités distinctes et vous ne pouvez pas " éteindre " les " systèmes de fond " psycho-neuro-endocriniens-immunologiques impliqués dans les processus inflammatoires qui régulent constamment l'homéostasie et le métabolisme du corps (Klyne et al. 2021). Certains de nos patients se rétablissent avec un retard considérable après un traumatisme ou une intervention chirurgicale, au mépris de la " chronologie physiologique normale " du rétablissement des tissus. Les modèles que nous utilisons reflètent nos processus de raisonnement.
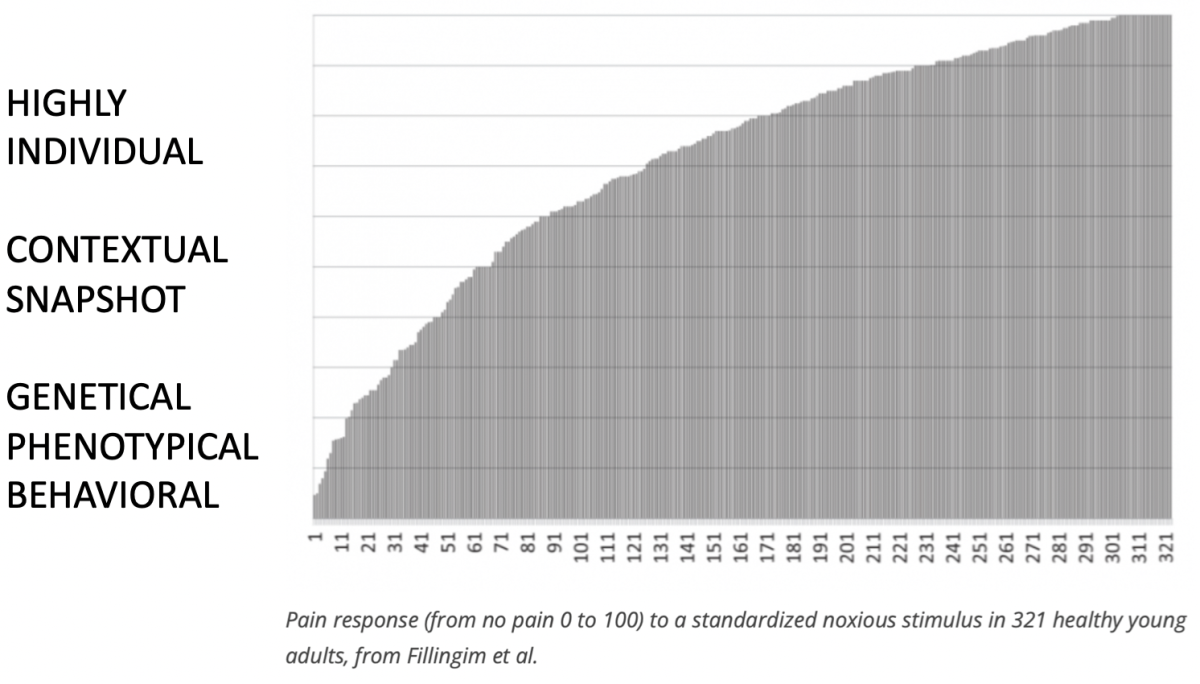
Dans le concept de Maitland, nous n'utilisons pas seulement des modèles de raisonnement basés sur les tissus, l'IMTA englobe également des modèles plus holistiques comme le modèle bio-psycho-social et des modèles liés à la douleur comme le modèle input-elaboration-output ou le modèle ''organisme mature'' de feu Louis Gifford. Le modèle de " l'organisme mature " ainsi que d'autres explications, en vogue dans les publications relatives à la douleur, ont fait l'objet d'un examen minutieux de la part de plusieurs chercheurs dans le domaine de la douleur et ont été accusés d'être beaucoup trop " centrés sur le cerveau ". Ainsi, les discussions et les défis autour de la question de la douleur sont plus intenses et controversés que jamais, et de nouvelles découvertes qui alimentent les discussions émergent à grande vitesse. En d'autres termes, ce n'est pas le moment de soutenir avec fanatisme des opinions tranchées sur une quelconque théorie de la douleur ou des opinions spécifiques partagées par des groupes ayant des intérêts directs sur le sujet de la douleur. D'où la question : où va la science de la douleur, qu'est-ce qu'elle nous réserve, y a-t-il une réponse ultime à la discussion ? Le fait est que les réactions de la douleur à la stimulation sensorielle sont extrêmement individuelles, comme l'ont montré Fillingim et al. et qu'elles sont certainement observables cliniquement chez nos patients.
''La stimulation sensorielle est nécessaire mais pas suffisante pour provoquer la douleur''
La stimulation sensorielle peut entraîner une douleur, mais l'intensité de la douleur dépend du seuil sensoriel de la personne, qui est très individuel.
Il est nécessaire de disposer d'indications claires pour le choix d'une prise en charge conservatrice des NMSK, fondée sur les meilleures données probantes. La prise de décision concernant la meilleure pratique ne devrait pas dépendre de la technique, de l'application, des intérêts particuliers ou de l'exercice préférés du praticien, mais dépendre du choix basé sur les meilleures preuves disponibles et centré sur le patient. Il s'agit des mêmes conseils fondés sur les meilleures données disponibles que ceux que vous attendriez de votre médecin sur la prise en charge chirurgicale des NMSK ou sur la nécessité de prendre des médicaments. Nous sommes tous conscients que la prise de décision dans le domaine médical n'est pas si facile. Nous voyons tous régulièrement des patients dont la prise en charge médicale a entraîné des effets indésirables.
Je crois personnellement qu'il y a, si c'est effectivement indiqué, une place pour l'examen manuel ainsi que pour une certaine forme de soins manuels dans le processus de réadaptation. Je ne pense pas non plus que les soins manuels seront un jour complètement abandonnés en tant que partie intégrante possible des processus de rééducation, et je ne crois pas non plus que ce soit une "action sage" que d'abandonner les soins "manuels". Si j'utilise les soins manuels dans le cadre des soins NMSK globaux prodigués aux patients, j'utilise les modèles de raisonnement qui font partie intégrante de la thérapie NMSK. Je soutiens cependant fortement le processus actuel de réflexion, de discussions et de publications sur le thème de la modernisation et sur le thème des soins manuels et des soins de la main.
Pour un grand pourcentage de mes patients, la prise en charge manuelle n'est tout simplement pas indiquée, de même que tous les patients qui vont voir un chirurgien pour obtenir un avis ne devraient pas être opérés. Cela ne signifie pas pour autant qu'il existe un groupe de patients qui pourraient bénéficier de soins manuels en plus d'autres modalités de soins, de même qu'il existe des patients qui ne recherchent pas d'autres soins que des soins manuels, ce qui peut entraîner des problèmes de prise en charge en soi. Une fois de plus, nous avons besoin d'indications pour choisir les modalités correctes et étayées par des preuves. En l'absence d'antécédents clairs d'un événement provoquant, et c'est le cas pour la majorité de mes patients, la question devrait être la suivante. Quels sont les éléments qui alimentent le problème du patient ?
Il y avait et il y a une raison pour laquelle nous préférons actuellement parler de prise en charge neuro-musculo-squelettique plutôt que de prise en charge par thérapie manuelle, car la formulation utilisée élargit ou restreint les processus de raisonnement ainsi que le choix des options de prise en charge (préférées ?).
Si nous examinons nos patients d'un point de vue analytique, nous ne pouvons pas nier qu'il existe potentiellement un large spectre de diversité, qui a été largement abordé dans le webinaire de l'IMTA que j'ai organisé il y a quelques années. La vulnérabilité que nous pouvons rencontrer chez certains de nos patients semble n'avoir aucune limite et n'est certainement pas uniquement liée à la vulnérabilité physique ou tissulaire, il existe un ensemble massif de preuves qui montrent que divers modèles de vulnérabilité existent et que divers systèmes sont impliqués dans la vulnérabilité (Delgado-Sanchez et al 2023).
Réfléchissons d'abord aux données épidémiologiques concernant la population générale, ce qui pourrait nous donner une idée de l'orientation que je souhaite donner à ce blog. Environ 30% de la population générale est atteinte d'une forme ou d'une autre de cancer du sein. la sensibilité sensorielle, un trait individuel influencé par la génétique, non lié à un âge spécifique mais associé à une plus grande profondeur de traitement de l'information, à un abaissement du seuil sensoriel et à une facilité à la surstimulation, donc un événement neurophysiologique à la base de la sensibilisation neuronale et donc corrélé à la douleur (Acevedo et al 2014, Koechlin et al 2023). Je suppose qu'il s'agit là des patients que Geoff Maitland appelait les "jointy people".
Tout d'abord, je doute fortement que nous, praticiens, voyions une distribution égale de la sensibilité sensorielle (30%) de la population générale dans nos cliniques puisque la population que nous avons tendance à voir a été présélectionnée, dans la plupart des cas, par des praticiens médicaux. Un pourcentage substantiel de ces patients reçoit un diagnostic médical biologique, basé sur les tissus, qui peut comporter une charge émotionnelle et entraîner des souffrances inutiles chez certains patients. Le diagnostic médical peut ne pas couvrir complètement les facteurs psycho-neuro-endocriniens-immunologiques potentiellement complexes dont ils souffrent et qui influencent leur état de santé général, leur dysfonctionnement physique ainsi que la douleur liée aux NMSK. Nous pouvons supposer qu'il existe un risque substantiel que les pourcentages de sensibilité sensorielle dans nos cliniques soient beaucoup plus élevés, car je n'ai connaissance d'aucune publication existante traitant de cette question.
L'évaluation de la sensation corporelle de douleur, en revanche, est appelée souffrance et est liée à l'expérience passée, à la signification, aux influences sociales, aux traits psychologiques, au contexte et peut-être aussi aux influences culturelles, et conduit à une production comportementale, à des réactions émotionnelles et à une sensibilisation comportementale (Klein C. 2015). La douleur est une sensation, tandis que la souffrance est une perception ; la douleur n'est pas la même chose que la souffrance.
La souffrance est une réaction émotionnelle,
la souffrance peut être avec ou sans douleur".
''La douleur n'est donc pas la même chose que la souffrance''
Malgré les différences substantielles entre les divers systèmes impliqués dans la psycho-neuro-endocrine-immunologie (PNEI), ils s'influencent fortement dans leur rôle mutuel pour tenter de maintenir l'homéostasie tout au long de la vie humaine (Hachmeriyan et al 2022). La PNEI est toujours impliquée, pour le bien comme pour le mal. Les systèmes PNEI sont impliqués dans les processus inflammatoires locaux et systémiques (Klyne et al 2021),
Mais les facteurs liés au PNEI dans la douleur et le dysfonctionnement de l'appareil locomoteur peuvent être moins évidents, partiellement cachés, mal compris et donc non reconnus, bien que ces facteurs puissent influencer la prise en charge, le pronostic, les attentes et le résultat. Si vous observez les caractéristiques suivantes chez vos patients, vous pouvez penser à des facteurs systémiques perturbateurs :
n'ont pas d'antécédents clairs quant à l'apparition de leurs symptômes et souffrent de fluctuations de leurs symptômes dans le temps
- des épisodes de douleur sans début cohérent, des dysfonctionnements physiques qui montrent une incohérence ou des épisodes de dysfonctionnements physiques,
- résultats du traitement de courte durée ou incohérents, aggravation ou amélioration soudaine et inexplicable
- le stress, l'anxiété, la dépression ou, en général, les douleurs liées à l'état d'esprit
- les troubles du sommeil
- surcharge pondérale et troubles métaboliques
- troubles de l'intestin et des selles liés à des douleurs dorsales de longue durée éventuellement liées à des modifications du bas du dos Modic 1
- épisodes douloureux mensuels cycliques chez les femmes, fluctuations circadiennes de la douleur
- l'apparition de troubles musculo-squelettiques après la ménopause
- douleur qui n'est pas clairement liée à un mouvement ou à une position, ou inconsistance des symptômes dans le temps
- douleur liée à la nutrition
- problèmes de santé généraux, comorbidités
- signes et symptômes liés à la peau
Ci-dessous suit une série de facteurs et de détails sélectionnés pour les besoins de ce blog, dont le but est de mettre en évidence et de sensibiliser le lecteur aux différentes influences systématiques du PNEI sur la douleur et le dysfonctionnement des membres du système musculo-squelettique :
- Votre système endocrinien est un système de messages bidirectionnel, il comporte une partie neuro-endocrine ainsi qu'une partie liée aux glandes qui régule la vitesse de tous les processus physiologiques importants de notre corps inhérents au métabolisme, à l'homéostasie (Hironori et al 2023), au bien-être psychologique et à toutes les autres fonctions vitales de l'organisme (Plunk et al 2020).
- Votre intestin est un organe endocrinien, il est impliqué dans diverses pathologies psychologiques (Lie et al 2023), la dépression (Liu et al 2023), la lombalgie (Geng et al 2023), l'ostéoporose, la sarcopénie, la polyarthrite rhumatoïde, la spondylarthrite ankylosante ainsi que les fractures (Dekker Niter M. 2020) (Chen S. 2023) et il fait partie d'un axe bidirectionnel entre l'intestin et le cerveau. Le micriobiome de l'intestin interagit de manière bidirectionnelle avec la prise de médicaments et détermine la toxicité des médicaments couramment utilisés (Weersma et al 2020).
- La dépression est liée aux symptômes et signes du NMSK (Sapolsky 2015, Shao et al 2023, Danielson et al 2015, Hannibal et al 2015).
- Le stress et les émotions peuvent susciter de fortes réactions physiologiques et hormonales qui modifient la cognition, l'affect et le comportement (Sapolsky 2015).
- Le stress active l'axe hypothalamus-hypophyse-surrénale ainsi que plusieurs marqueurs du stress (cortisol, épinéphrine, adrénaline) et l'activation du système nerveux sympathique (Shao et al 2023).
- Le stress génère des effets descendants sur les systèmes biologiques et, bien qu'il ne soit pas douloureux en soi, il peut induire des effets neurohormonaux à l'origine de douleurs diffuses (Hannibal et al 2014).
- Un grand nombre de recherches longitudinales ont démontré que la dépression est un facteur prédictif de lombalgie, de cervicalgie et de douleur musculo-squelettique en général (Leino et al 1993, Croft et al 1995).
- Un stress élevé peut être à l'origine de la maladie de Crohn et de la colite ulcéreuse (Schneider et al 2023).
- Il a été constaté que les femmes dépressives et la dépression post-partum présentent de faibles niveaux d'estradiol (Holsen et al 2011).
- Le système neuro-endocrinien et le système immunitaire partagent une biologie commune, les changements neuro-endocriniens induits par le stress activent le système immunitaire (Dalacheck et al 2023).
- La graisse corporelle est un organe endocrinien et un excès de graisse peut induire des processus inflammatoires de bas grade (Coelho et al 2013), contribuant ainsi à la douleur NMSK.
- L'obésité est corrélée à la dépression, au syndrome métabolique, à l'hypertension, à l'hyperglycémie, à l'hyperlipidémie et au diabète (Lopresti et al 2013, Martiac et al 2014).
- La graisse corporelle fait partie d'un réseau interactif dynamique de fonctions métaboliques, immunologiques et endocriniennes ayant des effets significatifs sur l'homéostasie corporelle (Mraz et al 2014).
- Les muscles sont des organes endocriniens avec des effets immunologiques, anti-inflammatoires et métaboliques qui communiquent avec les tissus non musculaires (Schnyder et al 2015, Ellingsgaard et al 2019), les muscles stimulés par l'exercice produisent des exerkines (Interleukin-6, Irisin) appelées myokines qui communiquent avec d'autres organes comme le foie, le pancréas, les os (ostéokines), la graisse corporelle du cerveau (adipokines), les neurones (neurokines), avec la capacité d'influencer la santé cardiovasculaire, les pathologies métaboliques et immunitaires, le diabète de type 2, le surpoids, la suppression de la croissance tumorale et la facilitation de la santé générale liée à l'âge (Chow et al 2022, Kirk et al 2020, Ellingsgaard et al 2019). Les voies endocriniennes impliquées dans l'activité musculaire influencent la santé métabolique de vos os, de votre foie, de votre cœur et de votre cerveau et évidemment aussi le trophisme musculaire lui-même (Shao et al 2023).
- Muscles stimulés par l'exercice : les exercices d'intensité élevée ont plus d'effets sur les myokines que les exercices d'intensité modérée et ont des effets sur
o BDNF (Brain Derived Neurtrophic Factor) et son rôle dans la neuroplasticité, le développement du cerveau, la mémoire, la pensée créative, la dépression, l'homéostasie, les états inflammatoires, l'obésité.
o la cathepsine B, qui joue un rôle essentiel dans la protéolyse de la matrice extracellulaire
o Facteur de croissance 21 des fibroblastes, rôle dans la protection de l'immunité
o Follistatin Related Protein 1, fonction cardioprotectrice
- Les os sont considérés comme un organe endocrinien ayant un rôle dans la diaphonie intracellulaire entre les neurones et les structures MSK (ostéokines et neurokines) et donc impliqués dans les maladies neurodégénératives comme Alzheimer où l'exercice a montré des effets positifs (Huhaa et al 2022), l'ostéoarthrite et l'ostéoporose (Schurman et al 2023), L'exercice créant des effets mécaniques a des propriétés ostéogénétiques, des effets hormonaux (effets de croissance comme l'insuline) ainsi que sur les hormones sexuelles (Andrukhova et al 2016, Kajimura et al 2013).
- Le système nerveux est un organe endocrinien qui contrôle la douleur (ocytocine, progestérone, œstrogène, prégnénolone, DHEA et gonadotrophine) et qui contrôle la neurogenèse et la neuroplasticité (Aloisi et al 2006).
- Le cœur est un organe endocrinien, les facteurs liés au mode de vie, au stress, les profils de vulnérabilité psychologique, les taux élevés de cholestérol peuvent augmenter le risque d'infarctus du myocarde malgré la présence d'une bonne santé artérielle et de faibles profils lipidiques, en particulier chez les femmes (Daniel et al 2015).
- Les hormones féminines protègent moins bien la douleur que les hormones masculines (Maurer et al 2016, Admandusson et al 2013, Craft et al 2007, Smith et al 2002, Vincent et al 2013).
- Les femmes transgenres ont en effet moins de douleur lors de la transformation de femme en homme alors que l'inverse, la transformation d'homme en femme prenant des œstrogènes, crée plus de douleur (Aloisi et al 2007, Athnaiel et al 2023).
- Les fluctuations hormonales, en particulier les hormones féminines, peuvent influencer les états douloureux aigus et chroniques (Averitt et al 2019).
- Les hormones mâles sont impliquées dans les douleurs musculo-squelettiques (Tajar et al 2011)
- L'intensité des symptômes est liée à de faibles niveaux de testostérone chez les femmes comme chez les hommes (Kaergaard et al, 2000, Wiholm et al 1997).
- La ménopause peut exacerber les signes et les symptômes de la NMSK
- Les maux de tête, comme les migraines chroniques, sont liés à des facteurs métaboliques-endocriniens complexes tels que l'obésité, le diabète, l'hypertension, le syndrome métabolique, l'hyperthyroïdie et la résistance à l'insuline (Rainero et al 2018, Fava et al 2014, Bhoi et al 2012).
- Les maux de tête sont liés au stress et modifient les taux de glucose et d'insuline, ce qui contribue aux troubles métaboliques.
Il me faudrait certainement plusieurs blogs pour décrire toutes les interactions complexes mais très intéressantes en bio-pyscho-neuro-endorine-immunologie. Ce blog a pour but de sensibiliser les lecteurs et ne couvre que la partie émergée de l'iceberg. Les patients présentant des symptômes et des signes de NMSK sont souvent complexes. Plusieurs de mes patients souffrent de problèmes de sensibilité sensorielle, de maladies thyroïdiennes, de diabète, de ménopause, de surpoids, de troubles intestinaux ainsi que de douleurs dorsales, de comorbidités telles que des douleurs diffuses ou des maux de tête, de problèmes psychologiques tels que la peur, l'anxiété ou la dépression, voire de caractéristiques psychiatriques, plusieurs d'entre eux sont physiquement déconditionnés, souffrent de troubles du sommeil, sont d'un âge avancé, mais des douleurs adolescentes sans antécédents de facteurs provocateurs peuvent également être associées à des facteurs PNEI. Plusieurs de nos patients ont des problèmes de sensibilité sensorielle innée ou acquise. Dans l'ensemble, il s'agit d'une bonne raison d'envisager d'autres scénarios possibles et de se demander ce qui est à l'origine du problème du patient, quelles seraient les diverses modalités de traitement qui pourraient être mises en œuvre dans le cadre d'un traitement de la douleur. modifier et améliorer la qualité de vie de vos patients. Le style de vie, la gestion du stress, l'information, l'éducation, la relaxation, la gestion des activités, l'exercice et la gestion pratique peuvent tous avoir une influence sur la qualité de vie et sur les facteurs biologiques et PNEI sous-jacents à la douleur et au dysfonctionnement des NMSK.
1. Hachmeriyan A., Pashalieva I., Stefanova N., Influence du thymus et de la glande pinéale sur l'activité de l'organisme. l'immunité et le vieillissement, Scripta Scientifica Medica, 2022;54(3):15-20, doi : 10.14748/ssm.v54i2.8149
2. Saposnik G, Redelmeier D, Ruff CC, Tobler PN. Biais cognitifs associés aux décisions médicales : une revue systématique. BMC Med Inform Decis Mak. 2016 Nov 3;16(1):138. doi : 10.1186/s12911-016-0377-1.
3. Mescouto K, Olson RE, Hodges PW, et al. Physiotherapists Both Reproduce and Resist Biomedical Dominance when Working With People With Low Back Pain : A Qualitative Study Towards New Praxis (Les physiothérapeutes reproduisent et résistent à la domination biomédicale lorsqu'ils travaillent avec des personnes souffrant de lombalgie : une étude qualitative vers une nouvelle pratique). Recherche qualitative en matière de santé. 2022;32(6):902-915. doi :10.1177/10497323221084358
4. Van Trijffel et al, the role and position of passive intervertebral motion assessment within clinical reasoning and decision making in manual physical therapy : a qualitative interview study, JMMT 2010 (Le rôle et la place de l'évaluation du mouvement intervertébral passif dans le raisonnement clinique et la prise de décision en kinésithérapie manuelle : une étude qualitative par entretien).
5. Acevedo B.P. et al, The highly sensitive brain ; an fMRI study of sensory processing sensitivity and response to others' emotions, Brain and Behavior 2014;4(4):580-594, doi:10.1002/brb.242
6. Koechlin H. et al, sensory processing sensitivity in adolescents reporting chronic pain : an exploratory study, Pain reports 8, 2023
7. Klein C. What the Body Commands. Massachusetts : MIT Press ; 2015.
8. Plunk E. et al, International journal of endocrinology 2020 ; Epigenetic Modifications due to Environment, Ageing, Nutrition, and Endocrine Disrupting Chemicals and Their Effects on the Endocrine System).
9. Hironori A. et al, Handbook of hormones, comparative endocrinology for basic and clinical research, vol 1, 2et édition Elsevier 2023
10. Liu L., Wang H., Chen X., Zhang Y., Zhang H., Xie P., Gut microbiota and its metabolites in depression : from pathogenesis to treatment, The Lancet eBioMedicine 2023;90 : 104527, https://doi.org/10. 1016/j.ebiom.2023. 104527
11. Geng Z., Wang J., Chen G., Liu J., Lan J., Zhang Z., Miao J., Gut microbiota and intervertebral disc degeneration : a bidirectional two-sample Mendelian randomization study, Journal of Orthopaedic Surgery and Research https://doi.org/10.1186/s13018-023-04081-0 (2023) 18:601
12. Dekker Niter M. et al, La modification de la composition du microbiote intestinal est associée à des douleurs dorsales chez les personnes en surpoids et obèses, Frontiers in Endocrinology, www.frontiersin.org 1 Septembre 2020, volume 11, article 605
13. Chen S. et al, (2023) Causal effects of specific gut microbiota on musculoskeletal diseases : a bidirectional two-sample Mendelian randomization study. Front. Microbiol. 14:1238800.doi: 10.3389/fmicb.2023.1238800
14. Klyne D.M. et al, l'interaction entre l'inflammation locale et systémique fournit-elle un lien entre la psychologie et le mode de vie et la santé des tissus dans les conditions musculo-squelettiques ?, IJMS, 2021
15. Delgado-Sanchez et al, Are We Any Closer to Understanding How Chronic Pain Develops ? A Systematic Search and Critical Narrative Review of Existing Chronic Pain Vulnerability Models, Journal of pain research 2023
16. Cook C., Hegedus E., Orthopedic physical examination tests : an evidence based approach 2et édition. 2011
17. Saueressig T. et al, Diagnostic accuracy of clusters of pain provocation tests for detecting sacro-iliac joint pain : systematic review with meta-analysis, 2021
18. Salahm P. et al, is it time to put special tests for rotator cuff-related shoulder pain out to pasture, JOSPT 2020
19. Green S.A. et al, Symptom fluctuations over the menstrual cycle in anxiety disorders, PTSD, and OCD : a systematic review, Arch Womens Mental Health, 2022
20. Coelho M. et al, Biochemistry of adipose tissue : an endocrine organ, Arch Med Sci 2, April / 2013
21. Liu L., Wang H., Chen X., Zhang Y., Zhang H., Xie P., Gut microbiota and its metabolites in depression : from pathogenesis to treatment, The Lancet eBioMedicine 2023;90 : 104527, https://doi.org/10. 1016/j.ebiom.2023. 104527
22. Sapolsky, R. Stress and the brain : individual variability and the inverted-U. Nat Neurosci18, 1344-1346 (2015).
23. Shao R., Man I.S.C., Yau S.Y., Li C., Li P.Y.P., Hou W.K., Li S.X., Liu F.Y., Wing Y.K., Lee T.M.C., The interplay of acute cortisol response and trait affectivity in associating with stress resilience, nature mental health, vol1, 2023, 114-123
24. Danielson, C. K., Hankin, B. L. & Badanes, L. S. Youth offspring of mothers with posttraumatic stress disorder have altered stress reactivity in response to a laboratory stressor. Psychoneuroendocrinology 53, 170-178 (2015).
25. Hannibal K.E., Bishop M.D., Chronic Stress, Cortisol Dysfunction, and Pain : A Psychoneuroendocrine Rationale for Stress Management in Pain Rehabilitation.
Phys Ther. Publié en ligne le 17 juillet 2014, doi : 10.2522/ptj.20130597
26. Lopresti A.L.,et al Obesity and psychiatric disorders : commonalities in dysregulated biological pathways and their implications for treatment. Prog Neuropsychopharmacol Biol Psychiatry (2013) 45:92-9. doi:10.1016/j.pnpbp. 2013.05.005
27. Martinac M. et al, Metabolic syndrome, activity of the hypothalamic-pituitary-adrenal axis and inflammatory mediators in depressive disorder. Acta Clin Croat (2014) 53:55-71
28. Mraz M. et al, The role of adipose tissue immune cells in obesity and low grade inflammation, Journal of Endocrinology 2014, 222 R113-R127
29. Schnyder S. et al, Skeletal muscle as an endocrine organ : PGC-1α, les myokines et l'exercice, Os. 2015 November ; 80 : 115-125. doi:10.1016/j.bone.2015.02.008
30. Ellingsgaard H. et al, Exercise and health-emerging roles of IL-6, Current opinion in physiology, 10:49-54, 2019
31. Chow L.S. et al, Exerkines in health, resilience and disease, Nature Reviews, Endocrinology, vol. 18, mai 2022, 237-289
32. Kirk B. et al, Muscle, bone and fat crosstalk : the biological role of myokines, osteokines and adipokines, Springer Current Osteoporosis Research, 2020, https://doi.org/10.1007/s11914-020-00599-y
33. Shao M. et al, Advances in the research on myokine-driven regulation of bone metabolism, HELIYON (2023)
34. Huuha A.M. et al, L'entraînement physique peut-il nous apprendre à traiter la maladie d'Alzheimer ? Ageing Research Reviews 2022
35. Schurman C.A. et al, La diaphonie moléculaire et cellulaire entre l'os et le cerveau : Accessing Bidirectional Neural and Musculoskeletal Signaling during Aging and Disease, J Bone Metab 2023
36. Andrukhova O. et al, Fgf23 and parathyroid hormone signaling interact in kidney and bone. Mol. Cell Endocrinol. 436, 224-239 (2016).
37. Kajimura D. et al, Adiponectin regulates bone mass via opposite central and peripheral mechanisms through FoxO1. Cell Metab. 17, 901-915 (2013).
38. Aliosi A.M. et al, Sex hormones, central nervous system and pain. Comportement hormonal. 2006;50:1-7.
39. Daniel M. et al, Risk factors and markers for acute myocardial infarction with angiographically normal coronary arteries. Am J Cardiol. 2015;116:838-44. doi: 10.1016/j.amjcard.2015.06.011
40. Maurer A.J. et al, pain and sex hormones : a review of current understanding, pain management 2016, doi : 10.2217/pmt-2015-0002
41. Amandusson Å. et al, Estrogenic influences in pain processing. Front. Neuroendocrinol. 34(4), 329-349 (2013).
42. Craft R.M., Modulation of pain by estrogens. Douleur 132 (Suppl. 1), S3-S12 (2007).
43. Smith M.D. et al, Sex differences in hippocampal slice excitability : role of testosterone. Neurosciences 109(3), 517-530 (2002).
44. Smith M.J. et al, Effects of ovarian hormones on human cortical excitability. Ann. Neurol. 51(5), 599-603 (2002).
45. Vincent K. et al, Brain imaging reveals that engagement of descending inhibitory pain pathways in healthy women in a low endogenous estradiol state varies with testosterone. Douleur 154(4), 515-524 (2013).
46. Tajar A. et al, for the European Male Aging Study Group, Elevated levels of gonadotrophins but not sex steroids are associated with musculoskeletal pain in middle-aged and older European men, Pain 2011, 1495-1501, doi : 10.1016j.pain.2011.01.048
47. Averitt D.L. et al, Role of sex hormones on pain, Oxford Research Encyclopedia of Neuroscience 2019
48. Rainero I. et al, Is migraine primarily a metaboloendocrine disorder, Current pain and headache reports, 2018.
49. Fava A. et al, Chronic migraine in women is associated with insulin resistance : a cross-sectional study. Eur J Neurol. 2014
50. Bhoi S.K. et al , Metabolic syndrome and insulin resistance in migraine. J Headache Pain. 2012;13:321-6.
51. Aloisi A.M. et al, Cross-sex hormone administration changes pain in transsexual women and men. Pain 2007.
52. Athnaiel O. et al, The role of sex hormones in pain-related conditions, Int J Mol Sci. 2023
53. Leino P. et al, Depressive and distress symptoms as predictors of low back pain, neck-shoulder pain, and other musculoskeletal morbidity : a 10-year follow- up of metal industry employees. Pain. 1993;53:89-94.
54. Croft P.R et al, Psychologic distress and low back pain. Evidence from a prospective study in the general population. Spine. 1995;20:2731-7.
55. Holsen L.M. et al. Hypoactivation du circuit de la réponse au stress liée au dysfonctionnement hormonal chez les femmes souffrant de dépression majeure. J Affect Disord (2011)
56. Dalecheck D. et al, An analysis on history of childhood adversity, anxiety, and chronic pain in adulthood and the influence of inflammatory biomarker C-protéine réactive, Rapports scientifiques 2023
57. Kaergaard A. et al, Association entre la testostérone plasmatique et les troubles du cou et de l'épaule liés au travail chez les femmes, Scand J Work Environ Health 2000
58. Wiholm C. et al, Musculoskeletal symptoms and head- aches in VDU users - a psychophysiological study. Work Stress 1997.
59. Schneider K.M. et al, The enteric nervous system relays psychological stress to intestinal inflammation, Cell, 2023
60. Weersma R.K. et al, Interaction between drugs and the gut microbiome, Recent advances in basic science 2020




Commentaires