Mam dobry rapport z moimi pacjentami - czy powinienem zawracać sobie głowę sojuszem terapeutycznym?
Elly Hengeveld, MSc, B.Health (PT), OMPTsvomp, Clin. Spec. MSK PhysioSwiss, starszy nauczyciel IMTA
Ten blog jest fragmentem: Hengeveld i Silvernail, Komunikacja i relacja terapeutyczna. W: Hengeveld & Bucher Dollenz. Zasady koncepcji Maitlanda w fizjoterapii NMSK, Vol. 1, 9th ed
(złożony do publikacji)
Zawartość tego bloga:
1.1. Wprowadzenie do sojuszu terapeutycznego
1.2. Paradygmat biopsychosocjalny
1.3. Intersubiektywność
1.4. Opieka ukierunkowana na osobę i ból
1.5. Charakterystyka przymierza terapeutycznego
1.6. Badania i sojusz terapeutyczny
1.7. Wspólne podejmowanie decyzji
1.8. Badania i wspólne podejmowanie decyzji
1.9. Ramy sojuszu fizjoterapeutycznego wg Miciaka
1.10. Wniosek
1.11. Referencje
1.1 Wprowadzenie do sojuszu terapeutycznego
Większość, jeśli nie wszyscy, fizjoterapeuci przystępują do zawodu, ponieważ lubią pracować z ludźmi. Oczywiście z takim nastawieniem będą w stanie zbudować dobry kontakt ze swoimi pacjentami w atmosferze zaufania i akceptacji. W ostatnich latach w literaturze fizjoterapeutycznej można znaleźć wiele publikacji na temat przymierza terapeutycznego, a terapeuci mogą się zastanawiać, po co im więcej refleksji na temat relacji terapeutycznej.
Ten blog zawiera przegląd cech charakterystycznych dla sojuszu terapeutycznego z zachętą dla naszych czytelników klinicystów do zastanowienia się nad tymi aspektami, które naturalnie wyrażają w swojej codziennej praktyce, a które elementy mogą wymagać dalszego rozważenia lub rozwoju.
|
Opis sojuszu terapeutycznego Przymierze terapeutyczne jest opisywane jako robocza relacja pomiędzy pacjentami i terapeutami, oparta na pozytywnym połączeniu poprzez współpracę, komunikację, empatię terapeuty i wzajemny szacunek (Babatunde, MacDermid, & MacIntyre, 2017). Przymierze terapeutyczne jest dynamicznym aspektem procesu terapeutycznego, w którym dominującym mediatorem jest komunikacja. Wpływ na niego mają zarówno klient, jak i terapeuta, a także czynniki biologiczne, społeczne i psychologiczne (Søndenä, Dalusio-King, & Hebron, 2020). Duży wpływ na świadomość miał psycholog Carl Rogers (1980) relacje terapeutyczne z nastawieniem na osobę. Liczne badania zostały podjęte od czasu publikacji Rogersa na temat praktyki skoncentrowanej na osobie, z punktem widzenia na osobę jako narzędzie do zwiększenia indywidualnej odpowiedzialności za zdrowie. Również podejścia skoncentrowane na osobie w praktyce klinicznej szanują autonomię jednostek, co pozwala im brać udział w decyzjach dotyczących ich opieki i opcji leczenia. Rogers (1980) postulował, że (terapeutyczne) relacja między klinicystami a pacjentami ma fundamentalne znaczenie dla procesu motywacji i zmiany, w którym wiodącymi czynnikami są indywidualne doświadczenia pacjentów związane z ich indywidualnymi potrzebami, myślami, uczuciami, znaczeniami i elementami kontekstowymi. Rogers opisał następujące zasady postawy skoncentrowanej na osobie: - Empatia: - Bezwarunkowy szacunek: - Congruence (Autentyczność / autentyczność): Rogers postrzegał sztukę (aktywnego) słuchania jako najpotężniejsze narzędzie wzmacniające relacje. Podkreślał jednak, że dobrze rozwinięte umiejętności prowadzenia rozmowy i zadawania pytań towarzyszą dobrym umiejętnościom słuchania (Owen, 2022) |
1.2 Paradygmat biopsychospołeczny
Każdy pacjent ma unikalny układ odniesienia, z myślami, przekonaniami, emocjami i uczuciami, wartościami, kontekstem społeczno-kulturowym i indywidualną biografią. Wszystkie te aspekty, a nawet więcej, mogą mieć istotny wpływ na to, jak dana osoba działa, reaguje i przetwarza doświadczenia w swoim życiu. Dla fizjoterapeutów zalecana jest refleksja nad tymi aspektami jako potencjalnymi czynnikami przyczyniającymi się do objawów i ograniczeń funkcjonalnych pacjenta (jako "właściciel kręgosłupa parasolowego"), a także konstruktywnie odnieść się do tych czynników w procesie terapeutycznym.
Rozpoczynając proces terapeutyczny, fizjoterapeuci muszą opracować hipotezy dotyczące przyczyn i czynników wpływających na trudną sytuację klienta, jak również optymalnych strategii postępowania. Ponadto, kluczowe jest aktywne włączanie pacjentów w proces terapeutyczny (Mattingly & Fleming, 1994). (patrz rys. 1). Aby osiągnąć ten ostatni cel, niezbędne jest humanistyczne, skoncentrowane na osobie podejście do leczenia z dbałością o relację terapeutyczną ("sojusz") i przemyślane umiejętności komunikacyjne.
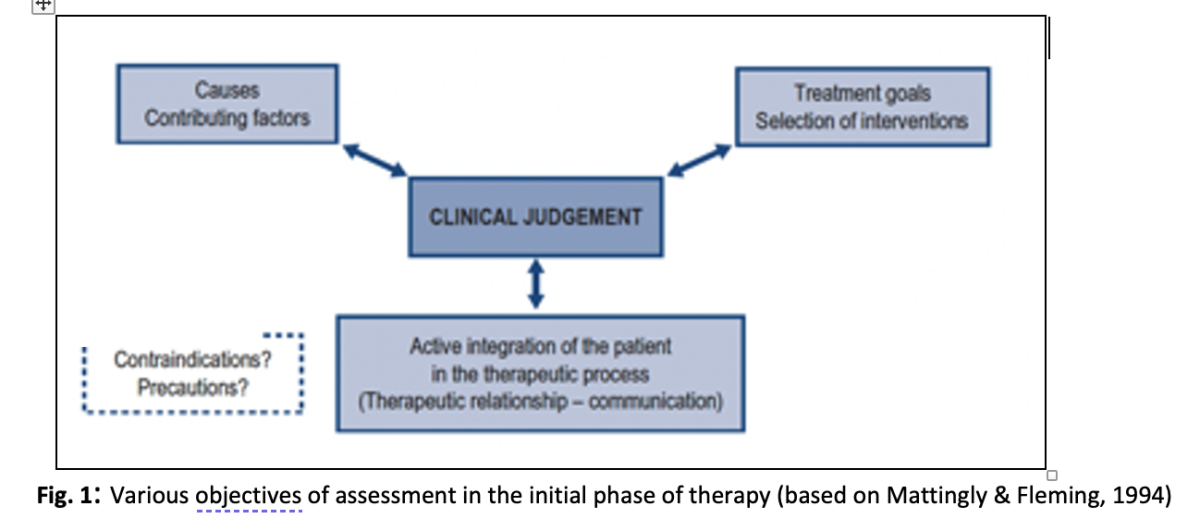
Wydaje się, że wielu fizjoterapeutów w ciągu lat doświadczeń klinicznych rozwija postawę skoncentrowaną na osobie w stosunku do swoich pacjentów, choć często odbywa się to bardziej na poziomie intuicyjnym. Jensen, Gwyer, Shepard & Hack (2000) zaobserwowali, że. ekspert praktyka fizjoterapeutyczna wyróżnia się na tle zaawansowana fizjoterapeutów z wiedzą skoncentrowaną na kliencie, rozwijaną poprzez regularną refleksję nad procesem terapeutycznym i interakcjami, wspólne rozwiązywanie problemów z klientem oraz postawę troski i zaangażowania wobec pacjentów.
|
Wskazówka dotycząca refleksji: - Jak widzisz swoją bazę wiedzy skoncentrowaną na osobie? - Czy często zastanawiasz się nad procesem terapeutycznym i interakcją z/ze swoim klientem? - Co oznacza dla Ciebie wspólne rozwiązywanie problemów? - Jak oceniasz swoją rolę przywódczą i coachingową w kontaktach z pacjentem? Czy miałbyś tendencję do bycia bardziej dyrektywnym w swojej komunikacji, czy wolałbyś prowadzić poprzez zadawanie pytań i aktywne słuchanie? |
1.3 Intersubiektywność
Kiedy pacjenci i fizjoterapeuci angażują się w proces terapeutyczny, zaczynają dzielić intersubiektywne doświadczenie, które opisuje się następująco (Leeming, 2014):
"Między dwiema osobami lub "podmiotami" zachodzi wymiana myśli i uczuć, zarówno świadomych, jak i nieświadomych, co ułatwia empatia. Aby zrozumieć intersubiektywność, należy najpierw zdefiniować pojęcie subiektywności, czyli postrzegania lub doświadczania rzeczywistości z własnej perspektywy (zarówno świadomej, jak i nieświadomej) i z konieczności ograniczonej granicą lub horyzontem własnego światopoglądu"
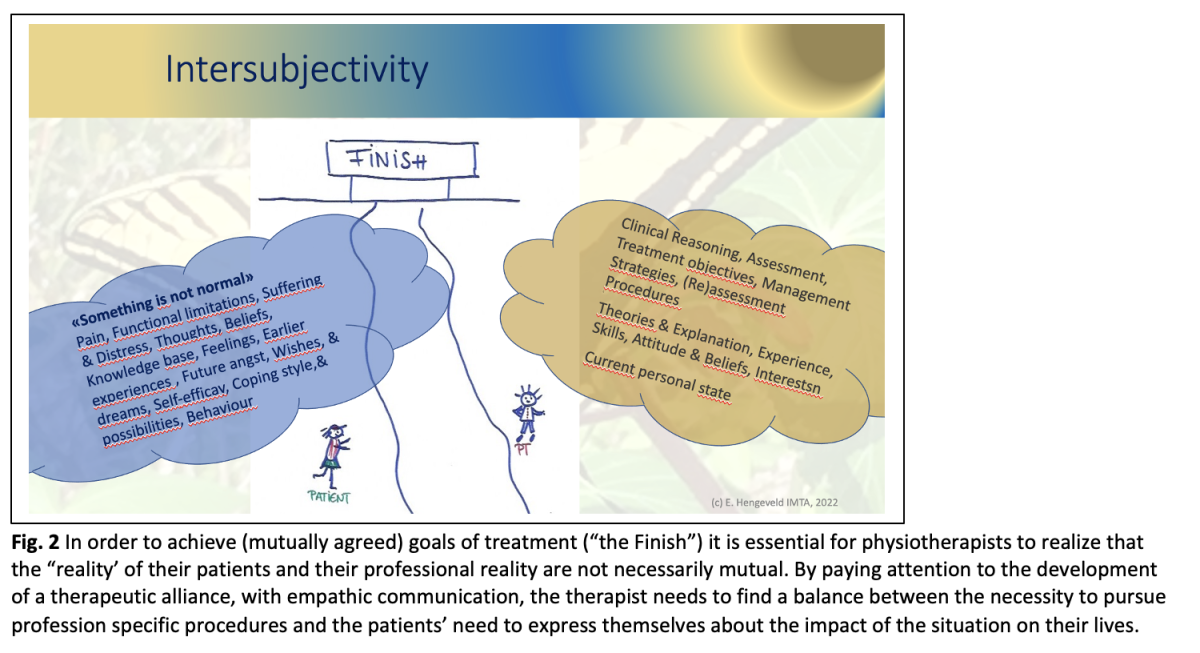
- Brak równowagi sił w ocenach
W analizie dyskursu interakcji pomiędzy lekarzami i pacjentami, Wodak (1997) zaobserwowała dominujący dyskurs skoncentrowany na klinicyście, który jest głównie związany z jego profesjonalnymi, diagnostycznymi zadaniami. Zauważyła ona brak równowagi sił pomiędzy "rzeczywistościami" lekarza i pacjenta, w których lekarze muszą jak najszybciej postawić diagnozę, podczas gdy pacjenci często chcą wyjaśnić aspekty swojej biografii i wpływ objawów lub choroby na ich życie. (Wodak, 1997).
Podobna nierównowaga sił może wystąpić również w praktyce fizjoterapeutycznej. Zarówno fizjoterapeuta jak i klient wejdą w spotkanie terapeutyczne ze swoją rzeczywistością indywidualnych perspektyw (rys. 2). Z jednej strony pacjenci mogą szukać pomocy fizjoterapeuty, ponieważ czują, że "coś nie jest normalne", co w szczególny sposób dotyczy ich i ich życia. Z drugiej strony, fizjoterapeuci naturalnie będą przede wszystkim przestrzegać profesjonalnych wymagań dotyczących procedur oceny i zarządzania. Jednakże sugeruje się włączenie narracyjnego podejścia skoncentrowanego na kliencie do procedur fizjoterapii, ze zwróceniem uwagi na rozwój sojuszu terapeutycznego, aby zapobiec nierównowadze sił wynikającej z dominacji agendy skoncentrowanej na terapeucie. (Moore & Jull, 2012) (CSP, 2020).
Program skoncentrowany na osobie powinien umożliwić pacjentom przedstawienie ich indywidualnych doświadczeń bez kontrolowania pacjentów za pomocą zbyt surowych kryteriów oceny, w których mogą oni mówić tylko o tych aspektach, które są istotne dla diagnostyki fizjoterapeutycznej i planowania leczenia z perspektywy fizjoterapeutów. (Thomson, 1998).
1.4 Opieka zorientowana na osobę i ból
Koncepcja opieki skoncentrowanej na osobie jest coraz bardziej akceptowana w fizjoterapii jako postawa ogólna. Okazuje się jednak, że przełożenie zasad zorientowanych na osobę, z uwzględnieniem aspektów psychospołecznych, na praktykę kliniczną stanowi wyzwanie dla fizjoterapeutów (Derghazarian & Simmonds, 2011) (Naylor, Killingback, & Green, 2022).
W badaniu obserwacyjnym przeprowadzonym wśród ośmiu fizjoterapeutów oferujących edukację w zakresie bólu dolnego odcinka kręgosłupa, Trede i wsp. (2000) stwierdzili, że tylko jeden uczestnik stosował podejście skoncentrowane na osobie, z aktywnym wsłuchiwaniem się w potrzeby pacjentów, podczas gdy pozostali fizjoterapeuci, którzy myśleli, że stosują się do podejścia skoncentrowanego na osobie, w rzeczywistości stosowali podejście skoncentrowane na terapeucie.
W badaniu dotyczącym empatii dyskutowano, że fizjoterapeuci wydawali się być bardziej zainteresowani zbieraniem danych w pierwszej sesji leczenia i wykazywali więcej empatii w drugiej sesji niż w pierwszej. (Thomson, Hassenkamp, & Mansbridge, 1997).
Daluiso-King & Hebron (2020) omówił, że niektórzy fizjoterapeuci nadmiernie upraszczają model bio-psycho-społeczny poprzez kompartmentalizację elementów bio, psycho i społecznych oraz postrzeganie go w ramach redukcjonistycznej, dualistycznej filozofii. Fizjoterapeuci zdają się rozpatrywać model w ramach dwóch jednostek, w których aspekty biomedyczne są oddzielone od wymiarów psychospołecznych. Ponadto opisują, że fizjoterapeuci mogą nie zawsze czuć się pewnie w zajmowaniu się aspektami psychospołecznymi z powodu niepełnej konceptualizacji modelu bio-psycho-społecznego. Również (Hutting, Oswald, Staal, & Heerkens, 2020) zauważyli w badaniu jakościowym, że fizjoterapeuci w Holandii wydają się czuć bardziej komfortowo z dostarczaniem informacji o biomechanicznych i fizycznych czynnikach stanu pacjenta dla strategii samokontroli niż o czynnikach psychospołecznych.
|
Empatyczna akceptacja indywidualnych doświadczeń pacjenta, jest prawdopodobnie jedną z najważniejszych cech pierwszego kroku w rozwoju silnego sojuszu terapeutycznego.
Intersubiektywność jako "budowanie mostów": - Klinicyści wykazują szczere zainteresowanie narracją o indywidualnych doświadczeniach swoich pacjentów i uznają je. - Klinicyści wyjaśniają pacjentom, dlaczego podejmują określone kroki w procedurach oceny, aby uzyskać zrozumienie ze strony pacjenta i zaangażowanie w proces terapii (np. poprzez zaangażowanie w procedury ponownej oceny) |
1.5 Charakterystykasojuszu terapeutycznego
Definiując cechy relacji terapeutycznej, Rogers pracował głównie z cechami i zachowaniami terapeuty. Ponadto psychoterapeuta Bordin (1976, 1980 cytowany przez (Horvath & Greenberg, 1989)koncentrował się na. pojęcie wzajemności jako podstawowy element sojuszu terapeutycznego. Bordin zdefiniował trzy składowe, które określają jakość i siłę wszystkich sojuszy:
- - Więzi: odnoszą się do złożonej sieci pozytywnych osobistych przywiązań między klientem a terapeutą, opartych na zaufaniu, akceptacji i pewności.
- - Cele: klienci i terapeuci wspólnie sprecyzować cele, które są znaczące dla klienta
- - Zadania: wzajemne uzgodnienie interakcji i interwencji, które obaj partnerzy w sojuszu postrzegają jako skuteczne i istotne dla osiągnięcia celów.
Babatunde, MacDermid i McIntyre (2017) w obszernym przeglądzie literatury na temat cech sojuszu terapeutycznego skategoryzowali osiem podstawowych elementów, z kilkoma rankingami reprezentowanych badań. Sugerują, aby w przyszłych badaniach szczególnie zająć się tymi tematami i wdrożyć je w kształcenie licencjackie fizjo- i terapeutów zajęciowych (tabela 1).
Tabela 1.: Charakterystyka sojuszu terapeutycznego (Babatunde i in., 2017)
|
Temat |
Szczegóły |
|
- Kongruencja |
o Porozumienie w sprawie celów o Identyfikacja problemu o Porozumienie w sprawie zadań |
|
- Powiązania |
o Postrzegane dobre relacje o Przyjazność o Empatia o Opieka o Ciepło o Szczere zainteresowanie/ troska o Wiara / przekonania terapeuty w klienta o Szczerość (Genuineness) o Dzięki uprzejmości |
|
- Komunikacja |
o Nie werbalnie o Umiejętność słuchania (aktywne słuchanie) o Pomoce wizualne o Jasne wyjaśnienia i informacje o Pozytywne opinie |
|
- Oczekiwania |
o Terapia o Wyniki |
|
- Indywidualna terapia |
o Responsywność (do okoliczności osobistych) o Praktyka holistyczna (związane z indywidualnymi okolicznościami i kontekstem) |
|
- Czynniki wpływające |
|
|
- Czynniki zewnętrzne |
o Struktury, procesy i środowisko o Planowanie opieki |
|
- Warunek konieczny dla terapeuty |
o Umiejętności, kompetencje i doświadczenie o Humor o Doświadczenia życiowe o Inteligencja emocjonalna |
|
- Warunek konieczny dla klienta |
o Cechy osobiste o Istniejące zasoby o Doświadczenie życiowe o Gotowość do zaangażowania się |
|
- Partnerstwo |
o Zaufanie / niezawodność o Szacunek o Wzajemne zrozumienie o Wymiana wiedzy o Równowaga sił o Aktywny udział/zaangażowanie |
|
- Role i obowiązki |
o Aktywizacja zasobów pacjentów o Motywuje/zachęca o Profesjonalny sposób o Edukator/Doradca/Przewodnik o Aktywna kontynuacja o Wsparcie autonomii |
1.6 Badania naukowe a przymierze terapeutyczne
Kilka badań z udziałem pacjentów badających ich doświadczenia związane z relacją terapeutyczną wykazało, że pacjenci cenili w relacji terapeutycznej następujące elementy:
- Początkowo pacjenci mieli oczekiwania dotyczące ćwiczeń, diagnozy, jasnej informacji o ocenie i diagnozie, porady i uspokojenia (Unsgaard-Tøndel & Søderstrøm (2021) Kamper i wsp. (2018). Jednak po kilku sesjach z terapeutą szczególnie cenili sobie relację terapeutyczną z następującym budulcem, co zwiększało ich zrozumienie i motywację do przestrzegania porad i samokontroli:
o Aktywne słuchanie
o Indywidualne dopasowanie
o Ciągłe monitorowanie
o Dostosowanie leczenia
o Empatyczna komunikacja
o Wystarczająca ilość czasu z terapeutą.
W badaniu Kampera i wsp. godne uwagi było to, że ponad 50% uczestników wyraziło potrzebę
omówić wpływ ich bólu na ich życie.
- Ponadto pacjenci dostrzegali silniejsze przymierze terapeutyczne, gdy style interakcji klinicystów ułatwiały interakcje z pacjentami, takie jak badanie indywidualnych doświadczeń pacjenta związanych z chorobą, uważne słuchanie i zajmowanie się kwestiami emocjonalnymi. Szczególnie omówienie opcji, pytanie o opinie pacjentów, zachęcanie do zadawania pytań i udzielania odpowiedzi, wyjaśnianie tego, co pacjenci powinni wiedzieć, miało pozytywny wpływ. Doradzanie i dawanie wskazówek było istotnie negatywnie związane z relacją terapeutyczną. Pinto, Ferreira, Oliviera i in. (2012)
- Wśród podobnych czynników jak wyżej wymienione, (Bishop, et al., 2021) stwierdził, że sojusz terapeutyczny jest również wzmacniany przez sprawy organizacyjnetakie jak procedury umawiania się na wizyty, czas oczekiwania, organizacja i wyposażenie
- W badaniu o mieszanej metodzie z kwestionariuszami dla pacjenta i terapeuty oraz obserwacjami nagranej na wideo pierwszej sesji, (Myers, et al., 2022) zauważyli, że postrzegane silniejsze przymierze terapeutyczne miało natychmiastowy wpływ na wyniki dotyczące bólu, aczkolwiek po miesiącu wystąpił efekt pułapowy. Jednakże, gdy relacja terapeutyczna poprawiła się w ciągu miesiąca, ból i funkcjonowanie miały tendencję do dalszej poprawy. Interesujące było to, że zmienne kliniczne, takie jak *brak ludzkiego dotyku, *brak informacji/edukacji oraz *brak odzwierciedlenia w kliencie były znacząco związane z niższymi ocenami sojuszu terapeutycznego. Z drugiej strony, *pauza na słuchanie, *używanie humoru, *transakcje, *używanie pytań otwartych i *wyjaśniające pytania były jednymi z głównych praktyk behawioralnych związanych z wyższym postrzeganym przez pacjenta przymierzem terapeutycznym. Stosowanie strategii komunikacyjnych skoncentrowanych na pacjencie w trakcie spotkania klinicznego wydaje się budować silniejsze przymierze terapeutyczne.
- Wydaje się, że postrzegane silne przymierze terapeutyczne wiąże się z wynikami leczenia, takimi jak
- Trzystanie z leczenia (osoby z urazami mózgu lub licznymi patologiami; dorośli z przewlekłym bólem MSK)
- Objawy depresyjne (osoby z objawami kardiologicznymi)
- Satysfakcja z leczenia (osoby z chorobami układu mięśniowo-szkieletowego)
- Funkcja (osoby geriatryczne, osoby z przewlekłym bólem lub bólem lędźwiowym)
Na podstawie (Hall, Ferreira, Maher, Latimer , & Ferrreira, 2010) (Kinney, et al., 2018) (Alodaibi, et al., 2021) (Moore, Holden, Foster, & Jinks, 2019)
- Natychmiastowy wpływ na NRS odczuwanego bólu (Myers i wsp., 2022), Fuentes i inni (2014 r.
- Wpływ na poczucie własnej skuteczności, postrzeganie i przekonania na temat LBP oraz dystres psychospołeczny (Bishop i in., 2021).
1.7 Wspólne podejmowanie decyzji
Koncepcja wzajemnego porozumienia lub zgodności celów, zadań i więzi jest kluczowa w podejściu skoncentrowanym na osobie. (Bordin, 1976, cytowany przez Horvath & Greenberg, 1989) (Babatunde, MacDermid, & MacIntyre, 2017). Termin "shared decision making" jest coraz częściej stosowany w literaturze fachowej i stanowi wyraz rozumowania opartego na współpracy (Edwards, Jones, Higgs, Trede, & Jensen, 2004).
"Shared Decision Making" (SDM) umieszczono w kontekście zmian w opiece zdrowotnej, ze zwiększonym naciskiem na upodmiotowienie pacjentów, etyczną praktykę świadomej zgody, prawa pacjenta, współpracę, poszanowanie autonomii osób poszukujących opieki (Hoffmann, i in., 2014) (Stiggelbout i in., 2012).
Uczestnictwo w podejmowaniu decyzji powinno prowadzić pacjentów do zachowania optymalnej kontroli nad decyzjami i działaniami związanymi z ich opieką zdrowotną (WHO, Glosariusz promocji zdrowia, 1998).. Stanowi on równowagę dla paternalistycznych struktur władzy i może być postrzegany jako spotkanie ekspertów: klinicystów z ich wiedzą z jednej strony i pacjentów jako ekspertów w ich własnym życiu z drugiej strony (Godolphin, 2009).
(NICE, 2017) opisuje proces wspólnego podejmowania decyzji w następujący sposób:
Wspólne podejmowanie decyzji to proces, w którym osoba i jej pracownik służby zdrowia współpracują w celu podjęcia wspólnej decyzji dotyczącej opieki. Może to być opieka, której dana osoba potrzebuje natychmiast lub opieka w przyszłości, na przykład poprzez planowanie opieki z wyprzedzeniem. Wiąże się to z wyborem badań i zabiegów opartych zarówno na dowodach, jak i na indywidualnych preferencjach, przekonaniach i wartościach danej osoby. Oznacza to upewnienie się, że dana osoba rozumie ryzyko, korzyści i możliwe konsekwencje różnych opcji poprzez dyskusję i dzielenie się informacjami. Wspólny proces upoważnia ludzi do podejmowania decyzji o opiece, która jest dla nich odpowiednia (z uwzględnieniem opcji wyboru leczenia lub niezmieniania tego, co obecnie robią).
(Hoffmann, et al., 2014) podkreślają, że wspólne podejmowanie decyzji jest ciągłym procesem w ramach opieki nad pacjentem, a nie pojedynczym momentem spotkania klinicznego.
- Różnice w podkreślenie decyzji w medycynie i rehabilitacji
W praktyka lekarska, shared decision making to przede wszystkim zajmowanie się opcjami, ryzykiem i korzyściami z badania i leczenia przy różnych diagnozach biomedycznych (Hoffmann, et al., 2014, s. 2).
W praktykach rehabilitacyjnych, takich jak fizjo- i terapia zajęciowa, proces wspólnego podejmowania decyzji obejmuje w przeważającej mierze decyzje dotyczące (Hengeveld & Banks, 2014)
- znaczące cele leczenia
- sensowne interwencje prowadzące do wspólnie uzgodnionych celów.
- parametry, za pomocą których zarówno pacjent, jak i terapeuta monitorują postępy w procesie leczenia i wyniki różnych interwencji terapeutycznych
Znamienne jest, że ta różnica w akcentowaniu wspólnego podejmowania decyzji nie jest jeszcze uwzględniana w obecnych opisach procesów wspólnego podejmowania decyzji.
Wdrażanie procesów wspólnego podejmowania decyzji wydaje się być ograniczone w wielu dziedzinach klinicznych, pomimo ogólnego uznania wartości jego koncepcji w praktyce.
Jednak brak możliwości udziału w podejmowaniu decyzji może mieć głęboki wpływ na życie niektórych pacjentów:
(Hack, Degner, & Watson, 2006) badali sytuację kobiet z rakiem piersi, trzy lata po leczeniu. Za pomocą kwestionariuszy badali, jak kobiety postrzegają procesy wspólnego podejmowania decyzji w fazach diagnostyki i leczenia. Kobiety, które były bardziej zaangażowane w proces podejmowania decyzji, dostrzegały lepszą jakość życia, mniejsze zmęczenie, znaczące lepsze funkcjonowanie fizyczne i społeczne niż kobiety, które dostrzegały mniejsze zaangażowanie w ten proces. Z perspektywy czasu ta druga grupa żałowała, że nie dano im możliwości uczestniczenia w decyzjach dotyczących ich opieki.
1.8 Badania fizjoterapeutyczne w procesie wspólnego podejmowania decyzji
- W randomizowane badanie kliniczne z udziałem 75 pacjentów z przewlekłym bólem dolnej części pleców, (Gardner, et al., 2019) wykazał, że edukacja pacjentów w połączeniu z procesami wspólnego podejmowania decyzji doprowadziło do lepszych wyników funkcjonalnych (n=37) niż w grupie kontrolnej (która otrzymała standaryzowany program ćwiczeń n= 38). Zmiennymi pierwotnymi były: natężenie bólu, ograniczenia funkcjonalne. Zmienne wtórne obejmowały jakość życia, zachowania związane z unikaniem lęku, depresję, poczucie własnej skuteczności, lęk i stres. Zmienne te, w tym korzystanie z opieki zdrowotnej, były oceniane odpowiednio po 2, 4 i 12 miesiącach. Po 12 miesiącach zmienne podstawowe, jak również jakość życia, zachowania związane z unikaniem lęku i poczucie własnej skuteczności, były istotnie lepsze w grupie interwencyjnej niż w grupie kontrolnej. Jedynie niewielkie rozmiary efektu zaobserwowano w przypadku lęku, depresji i stresu. Nie zaobserwowano zmian w korzystaniu z opieki zdrowotnej.
- Uznano, że zgodność między celami pacjenta i terapeuty jest często niedopasowana, a procesy wspólnego podejmowania decyzji nie są w pełni wykorzystywane. (Moore & Kaplan, 2018) (Dierckx, Deveugele, Roosen, & Devisch, 2013).:
W systematycznym przeglądzie 15 artykułów dotyczących wspólnego podejmowania decyzji i wyznaczania celów w warunkach rehabilitacji, (Rose, Rosewiliam, & Soundy, 2017) stwierdził, że tylko dwa artykuły dotyczyły decyzji skoncentrowanych na pacjencie, podczas gdy pozostałe badania wykazały, że podejmowano decyzje tylko częściowo partycypacyjne. Jednak we wszystkich badaniach klinicyści i pacjenci zgodzili się co do zalet wspólnego podejmowania decyzji. Pacjenci w czterech badaniach zauważyli poczucie własności i kontroli nad własnym procesem terapeutycznym, czuli się bardziej zmotywowani i byli na równi z terapeutą. Szczególnie doceniali cele leczenia i interwencje, które były dostosowane do ich unikalnej sytuacji. Terapeuci doświadczyli podobnych barier i błędnych przekonań, jak te wymienione przez (Hoffmann, i in., 2014)ale zgodzili się, że procesy wspólnego podejmowania decyzji promują motywację pacjenta
- (Leach, Cornwell, Fleming, & Haines, 2010).W pół-ustrukturyzowanych wywiadach z fizjoterapeutami zauważyli, że większość terapeutów definiuje cele leczenia na podstawie poziomu upośledzenia. (WHO, 2001) na podstawie ich badania fizycznego. Cele dotyczące poziomu aktywności nie były omawiane, aby zbadać ich znaczenie z perspektywy pacjenta.
- W badaniu z udziałem dziesięciu fizjoterapeutów i 21 pacjentów z hemiplegią, (Parry, 2004) przeanalizowali 74 nagrane sesje. Tylko w ośmiu sesjach terapeuci kierowali procesem wspólnego podejmowania decyzji dotyczących wyznaczania celów. Ograniczenia czasowe, wyzwania w kontaktach z pacjentem oraz sytuacje o złym rokowaniu utrudniały terapeutom optymalizację wspólnie podejmowanych decyzji.
- Jednakże poziom edukacji i specyficzne szkolenie w zakresie wspólnego podejmowania decyzji wydaje się optymalizować ten proces. (Couët, et al., 2015) , (Hausherr, Suter, & Kool, 2020).
1.9 Ramy sojuszu fizjoterapeutycznego wg Miciaka
Miciak (2015) w wywiadach semistrukturyzowanych z 11 fizjoterapeutami i 7 pacjentami opracował ramy koncepcyjne relacji terapeutycznej w fizjoterapii. Uznała, że wiele spostrzeżeń dotyczących relacji terapeutycznych opiera się na praktyce psychoterapeutycznej. Jednak niewiele wiadomo, jak rozwijają się więzi i jakie warunki stanowią fundament konstruktywnej relacji terapeutycznej w praktyce fizjoterapeutycznej. Relacja terapeutyczna w praktyce fizjoterapeutycznej ma pewne unikalne cechy, które odróżniają ją od innych zawodów. Na przykład stosowanie dotyku w ocenie i leczeniu, co jest mniej prawdopodobne w praktyce psychoterapeutycznej; więcej czasu spędzonego w ciągu kilku kolejnych spotkań z pacjentami w przeciwieństwie do czasu konsultacji z lekarzami medycyny; pacjenci często pracują z tym samym terapeutą, co pozwala na wypracowanie spójnej relacji, w porównaniu np. z pielęgniarkami, które zmieniają zmiany.
Rama ta obejmuje następujące komponenty, które są warunkami wstępnymi sojuszu terapeutycznego:
a) Warunki zaangażowania: (Miciak, Mayan, Brown, Gross, & Joyce, 2018b):
- Obecność
(np. rozpoznanie, że pacjent może potrzebować więcej czasu 1:1, pomimo napiętego harmonogramu; zachowanie koncentracji
na pacjenta mimo natłoku spraw lub osobistych stresorów. Pacjenci muszą czuć, że leczenie i
uczenie się rozumienia ich reakcji).
- Receptywny
(np. wchodzenie w interakcje z otwartą postawą w celu negocjowania odpowiednich planów leczenia i
skupioną otwartość na identyfikację istotnych kwestii i potrzeb. Pozwolenie pacjentom na opowiedzenie swojej historii może być
ważne, aby stworzyć bezpieczną i otwartą atmosferę).
- Oryginalny
(np. bycie sobą w ciepły i troskliwy sposób; bezpośredniość, z byciem jasnym i fortright w tonie
przekazywanie troski lub współczucia; inwestowanie w osobę poprzez okazywanie autentycznego zainteresowania osobą
i gotowość do ujawnienia czegoś o sobie).
- Zaangażowany
(np. terapeuta i pacjenci zobowiązani do zrozumienia sytuacji pacjenta i zrozumienia siebie
role innych; zaangażowany w działanie - angażowanie się w osiąganie celów, "wczuwanie się" w terapię i
ponowne oceny).x
b) Sposoby nawiązywania kontaktów (określona jako "związek z inną osobą oparty na wspólnej płaszczyźnie lub uznaniu" (p. 4):
- Uznanie dla jednostki
(np. spotkanie jako równego człowieka (nie tylko jako "plecy"), z życiem z wieloma doświadczeniami poza
gabinetu zabiegowego; Powitanie z uśmiechem, podanie ręki, zaangażowanie w krótką rozmowę przy pierwszym
spotkanie w celu nawiązania pierwszego kontaktu; Fizjoterapeuci upewniający się, że pacjenci są widziani, słyszani
i doceniane; "w chwili obecnej" walidacja lub uznanie doświadczeń pacjentów w momencie ich pojawienia się)
- Dawanie siebie
(np. W razie potrzeby fizjoterapeuci poświęcający więcej czasu lub energii z/dla pacjenta; fizjoterapeuci
wskazując, że chcą przejrzeć jakąś literaturę, skonsultować się z kolegą lub powiedzieć, że myślą o
przypadku pacjenta, gdy uczestniczy w seminarium; Szczere okazywanie empatii, czyli odprawianie na
pacjenta; W razie potrzeby, pewne ujawnienie siebie na temat rzeczy lub tematów, które mieli wspólne z pacjentami).
- Wykorzystanie ciała jako punktu obrotu (respektowanie cielesnych doświadczeń pacjenta i pomaganie mu
uświadomienie sobie i (od)łączenie się ze swoim ciałem, w ramach paradygmatu biopsychospołecznego)
(e.g Wyjaśnianie problemów fizycznych i ich rozwiązań [związanych z ruchem, a także innych, takich jak poczucie napięcia;
ułatwienie pacjentowi połączenia z ciałem[1] ; wykorzystanie dotyku jako metody leczenia i możliwości pomocy
uświadomienie sobie przez pacjenta swoich reakcji oraz kierowanie ruchami i ćwiczeniami)
c) Elementy więzi
- Charakter relacji
(Natura rapportu jest podstawą współpracy - z wzajemnym uznaniem drugiego
osoba; "dogadywanie się"; mieszanka rapporu zawodowego ()aspekty etyczne; główny nacisk na powrót do
udział w znaczących działaniach) i osobisty rapport (związany z wzajemnym podłożem np. posiadanie dzieci
w tym samym wieku)
- Szacunek (jako wzajemne uznanie przyrodzonego znaczenia lub wartości osoby; s. 168)
(np. równy szacunek i otwartość dla wszystkich pacjentów; witanie i okazywanie szacunku; bycie w centrum uwagi
terapeuty w danym momencie; szacunek dla wiedzy terapeuty; podtrzymywanie godności pacjenta w momentach, w których
mogą czuć się zagrożone np. z powodu ograniczeń fizycznych, niskiej samooceny lub czynników kulturowych, płciowych)
- Zaufanie (często używane razem z szacunkiem)
(związane z zaufaniem do fizjoterapeuty jako profesjonalisty, który posiada wiedzę i dysponuje niezbędnymi
umiejętności; nakładanie się zaufania zawodowego i osobistego; zaufanie fizjoterapeuty do pacjenta; szczególnie
fizjoterapeutów wykazujących chęć pomocy pacjentom w osiągnięciu celów rehabilitacyjnych bez
wyrządzenie niepowetowanej szkody fizycznej lub psychicznej).
- Opieka (jako wyraz troski lub szacunku dla dobra innej osoby; s. 180)
[1]. Dzięki dodatkowej edukacji fizjoterapia może wyjść poza mechaniczny paradygmat ludzkiego ciała. Jako wyraz psychologicznie poinformowanej praktyki i koncepcji "ucieleśnienia", mogą nauczyć się prowadzić pacjentów np. z reakcjami napięciowymi do świadomości związków z ich doświadczeniami emocjonalnymi. (Nichols et a, 2010, 2013)
1.10 Wniosek
Szczególnie eksploracja osobistych spostrzeżeń pacjentów na temat ich stanu zdrowia oraz regularne informacje zwrotne dotyczące ich perspektywy i odczuć związanych z procesem terapeutycznym odgrywają decydującą rolę w rozwoju przymierza terapeutycznego.
|
W rozwoju sojuszu terapeutycznego należy stworzyć atmosferę, w której pacjenci (Dickson, Hargie, & Morrow, 1997, s. 139): - Poczuj się doceniony, zaakceptowany i zrozumiany - Może uzyskać dodatkowy wgląd w swoją sytuację - Potrafi omówić to, co jest dla nich ważne, w odniesieniu do istotnych celów i preferowanych interwencji. - Są wspierani i kierowani w tworzeniu planów działania |
|
Wskazówka dotycząca refleksji: - W których punktach tego bloga rozpoznałeś swoje kroki komunikacji i wyznaczania celów z pacjentami? - Czy są jakieś obszary, które chciałbyś bardziej poznać? Możesz pomyśleć o
Po prostu daj mi znać, co myślisz: elly.hengeveld@imta.ch
Na zdrowie, Elly |
1.11 Referencje
Alodaibi, F., Beneciuk, J., Holmes, R., Kareha, S., Hayes, D., & Fritz, J. (2021). The Relationship of the Therapeutic Alliance to Patient Characteristics and Functional Outcome During an Episode of Physical Therapy Care for Patients With Low Back Pain: An Observational Study. Fizykoterapia, 101(1): 1-9. DOI: 10.1093/ptj/pzab026.
Babatunde, F., MacDermid, J., & MacIntyre, N. (2017). Characteristics of therapeutic alliance in musculoskeletal phystiotherapy and occupational therapy practice: a scoping review of literature. BMC Health Services Research, 17: 375. DOI: 10.1186/s12913-017-2311-3.
Bishop, F., Al-Abbadey, M., Roberts, L., MacPherson, H., Stuart, B., Fawkes, C., . . . Bradbury, K. (2021). Direct and mediated effects of treatment context on low back pain outcome: a prospective cohort study. BMJ Open, 11:e044831. doi:10.1136/ bmjopen-2020-044831.
Couët, N., Desroches, S., Robitaille, H., Vaillancourt, H., Leblanc, A., Turcotte, S., . . . Légaré, F. (2015). Ocena stopnia, w jakim świadczeniodawcy opieki zdrowotnej angażują pacjentów w podejmowanie decyzji: przegląd systematyczny badań z wykorzystaniem instrumentu OPTION. Oczekiwania dotyczące zdrowia, Vol 18, Issue 4. doi: 10.1111/hex.12054.
CSP. (2020). CSP Chartered Society of Physiotherapy. Retrieved from Physiotherapy Framework - putting physiotherpy behaviour, values, kjnowledge & skills nto practice: https://www.csp.org.uk/system/files/documents/2020-05/CSP%20Physiotherapy%20Framework%20May%202020.pdf
Daluiso-King, G., & Hebron, C. (2020). Czy model biopsychospołeczny w fizjoterapii mięśniowo-szkieletowej jest adekwatny? Ewolucyjna analiza koncepcji. Teoria i praktyka fizjoterapii, 38(3): 373 - 389. https://doi.org/10.1080/09593985.2020.1765440.
Derghazarian, T., & Simmonds, M. (2011). Leczenie bólu dolnej części pleców przez fizykoterapeutów w Quebecu: Jak nam idzie? Fizjoterapia Kanada, 64(4): 464-473 https://doi.org/10.3138/ptc.2010-04P.
Dickson, D., Hargie, O., & Morrow, N. (1997). Trening umiejętności komunikacyjnych dla pracowników służby zdrowia. 2nd ed. Londyn: Chapmann & Hall.
Dierckx, K., Deveugele, M., Roosen, P., & Devisch, I. (2013). Implementation of Shared Decision Making in Physical Therapy: Observed Level of Involvement and Patient Preference. Phys Ther, 93(10): 1321-1330. doi.org/10.2522/ptj.20120286.
Edwards, I., Jones, M., Higgs, J., Trede, F., & Jensen, G. (2004). Czym jest rozumowanie oparte na współpracy? Adv. in Physiotherapy, 6: 70 - 83 . doi.org/10.1080/14038190410018938.
Fuentes, J., Armijo-Olivo, S., Funabashi, M., Miciak, M., Dick, B., Warren, S., . . . Gross, D. (2014). Enhanced Therapeutic Alliance Modulates Pain Intensity and Muscle Pain Sensitivity in Patients With Chronic Low Back Pain: An Experimental Controlled Study. Phys. Ther., 94: 477-489. https://doi.org/10.2522/ptj.20130118.
Gardner, T., Refshauge, K., McAuley, J., Hübscher, M., Goodall, S., & Smith, L. (2019). Połączona edukacja i interwencja ustalania celów kierowana przez pacjenta zmniejszyła niepełnosprawność i intensywność przewlekłego niskiego bólu pleców w ciągu 12 miesięcy: randomizowane badanie kontrolowane. Br. J Sport MEd, 0:1-9. doi:10.1136/bjsports-2018-100080.
Godolphin, W. (2009). Shared Decision Making. Opieka zdrowotna Quartelijk, 12: e186-e190. Retrieved from: https://www.researchgate.net/profile/William-Godolphin/publication/51437687_Shared_Decision-Making/links/02e7e53b43eeab9bfb000000/Shared-Decision-Making.pdf.
Hack, T., Degner, L., & Watson, P. (2006). Czy pacjenci odnoszą korzyści z uczestnictwa w podejmowaniu decyzji medycznych? Podłużna obserwacja kobiet z rakiem piersi. Psycho-onkologia, 15: 9-19. DOI: 10.1002/pon.907.
Hall, A., Ferreira, P., Maher, C., Latimer , J., & Ferrreira, M. (2010). The Influence of the Therapist-Patient Relationship on Treatment Outcome in Physical Rehabilitation: A Systematic Review. Fizykoterapia, 90:1099-1191. doi.org/10.2522/ptj.20090245.
Hausherr, A., Suter, L., & Kool, J. (2020). Wspólne podejmowanie decyzji w terapii fizycznej: przekrojowe badanie obserwacyjne. Eur. J. of Physiotherapy, 23(6) DOI: 10.1080/21679169.2020.1772869.
Hengeveld, E., & Banks, K. (2014). Manipulacje kręgowe Maitlanda: Zarządzanie zaburzeniami neuromuskularnymi. Vol one. 8th ed.Edinburgh: Churchill Livingstone Elsevier.
Hoffmann, T., Légaré, F., Simmons, M., McNamara, K., McCaffery, K., Trevena, L., . . . De Mar, C. (2014). Shared decision making: co klinicyści muszą wiedzieć i dlaczego powinni się przejmować? Medical Journal of Autralia, 35-39. doi: 10.5694/mja14.00002.
Horvath, A., & Greenberg, L. (1989). Development and Validation of the Working Alliance Inventory. J. of Counseling Psychology, 36(2): 223-233. https://doi.org/10.1037/0022-0167.36.2.223.
Hutting, N., Oswald, W., Staal, J., & Heerkens, Y. (2020). Wsparcie w zakresie samokontroli dla osób z niespecyficznym bólem dolnego odcinka kręgosłupa: A qualitative survey among physiotherapists and exercise therapists. Musculoskeletal Science and Practice, Vol. 50, 102269. https://doi.org/10.1016/j.msksp.2020.102269.
Jensen, G., Gwyer, J., Shepard, K., & Hack, L. (2000). Expert Practice in Physical Therapy. Phys Ther, 80:28-43. https://doi.org/10.1093/ptj/80.1.28.
Kamper, S., Haanstra, T., Simmons, K., Kay, M., Ingram, T., Byrne, J., . . . Hall, A. (2018). What Do Patients with Chronic Spinal Pain Expect from Their Physiotherapist? Fizjoterapia Kanada, 70 (1) 36-41. doi:10.3138/ptc.2016-58.
Kinney, M., Seider, J., Floyd Beaty, A., Coughlin, K., Dyal, M., & Clewley, D. (2018). The impact of therapeutic alliance in physical therapy for chronic musculoskeletal pain: A systematic review of the literature. Teoria i praktyka fizjoterapii, Online. DOI: 10.1080/09593985.2018.1516015.
Leach, E., Cornwell, P., Fleming, J., & Haines, T. (2010). Patient centered goal-setting in a subacute rehabilitation setting. Niepełnosprawność i Rehabilitacja,, 32(2): 159-172. DOI: 10.3109/09638280903036605.
Leeming, D. (2014). Encyklopedia psychologii i religii. 2nd ed. Nowy Jork: Springer.
Mattingly, C., & Fleming, M. (1994). Clinical Reasoning: Forms of Inquiry in Clinical Practice. Filadelfia: F.A. Davis.
Miciak, M. (2015). Bedside Matters: A Conceptual Framework of the Therapeutic Relationship in Physiotherapy. PhD Thesis Wydział Medycyny Rehabilitacyjnej. Alberta: Univertsity of Alberta. Pochodzi z; https://era.library.ualberta.ca/files/9z903246q.
Miciak, M., Mayan, M., Brown, C., Gross, D., & Joyce, A. (2018b). Niezbędne warunki zaangażowania dla relacji terapeutycznej w fizjoterapii: interpretacyjne badanie opisowe. Archiwum Fizjoterapii, 8:3. https://doi.org/10.1186/s40945-018-0044-1.
Miciak, M., Mayan, M., Brown, C., Joyce, A., & Gross, D. (2018a). A framework for establishin connections in physiotherapy practice. Teoria i praktyka fizjoterapii, 35(1): 40-56. https://doi.org/10.1080/09593985.2018.1434707.
Moore, A., & Jull, G. (2012). Patient-centeredness. Editorial. Terapia manualna, (17) 377.
Moore, A., Holden, M., Foster, N., & Jinks, C. (2019). Therapeutic alliance facilitates adherence to physiotherapy-led exercise and physical activity for older adults with knee pain: a longitudinal qualitative study. J. of Physiother., 66 (1), 45-53. https://doi.org/10.1016/j.jphys.2019.11.004.
Moore, C., & Kaplan, S. (2018). A Framework and Resources for Shared Decision Making: Opportunities for Improved Physical Therapy Outcomes. Phys. Ther., 98: 1022-1036. https://doi.org/10.1093/ptj/pzy095.
Myers, C., Thompson, G., Hughey, L., Young, J., Rhon, D., & Rentmeester, C. (2022). An exploration of clinical variables that enhance therapeutic alliance in patients seeking care for musculoskeletal pain: A mixed methods approach. Opieka nad układem mięśniowo-szkieletowym, 1-16. DOI: 10.1002/msc.1615.
Naylor, J., Killingback, C., & Green, A. (2022). What are the views of musculoskeletal physiotherapists and patients on person-centred practice? Przegląd systematyczny badań jakościowych. Niepełnosprawność i Rehabilitacja, DOI: 10.1080/09638288.2022.2055165.
NICE. (2017). Shared Decision Making. www.nice.org.uk: National Institute of Health and Care Excellence.
Nicholls, D., & Gibson, B. (2010). Ciało i fizjoterapia. Teoria i praktyka fizjoterapii, 26(8): 497-510. DOI: 10.3109/09593981003710316.
Nicholls, D., Walton, J., & Price, K. (2009). Making breathing your business: enterprising practices at the margins of orthodoxy. zdrowie: An Interdisciplinary Journal for the Social Study of Health, Illness and Medicine, 13(3): 337-360. DOI: 10.1177/1363459308101807.
Owen, M. (2022). Sztuka słuchania. Von Aeon Magazine: https://aeon.co/essays/the-psychologist-carl-rogers-and-the-art-of-active-listening abgerufen
Parry, R. (2004). Komunikacja podczas wyznaczania celów w sesjach terapeutycznych fizjoterapii. Rehabilitacja kliniczna, 18: 668 /682. doi: 10.1191/0269215504cr745oa.
Pinto, R., Ferreira, M., Oliveira, V., Franco, M., Adams, R., Maher, C., & Ferrreira, P. (2012). Patient-centred communication is associated with positive therapeutic alliance: a systematic review. J of Phsyiotherapy, 58: 77-87. https://doi.org/10.1016/S1836-9553(12)70087-5.
Rose, A., Rosewiliam, S., & Soundy, A. (2017). Shared decision making within goal setting in rehabilitation settings: A systematic review. Edukacja i poradnictwo dla pacjentów, 100(10: 65-75 http://dx.doi.org/doi:10.1016/j.pec.2016.07.030.
Sarinopoulos, I., Hesson, A., Gordon, C., Lee, S., Wang, L., Dwamena, F., & Smith, R. (2013). Patient-centered interviewing is associated with decreased responses to painful stimuli: An initial fMRI study. Edukacja i poradnictwo dla pacjentów, 90(2): 220-225. https://doi.org/10.1016/j.pec.2012.10.021.
Thomson, D. (1998). Poradnictwo i rozumowanie kliniczne: znaczenie dla praktyki. Br. J. Terapii i Rehabilitacji, 5: 88-94. https://doi.org/10.12968/bjtr.1998.5.2.14221.
Thomson, D., Hassenkamp, A., & Mansbridge, C. (1997). Pomiar empatii w warunkach klinicznych i pozaklinicznych. Czy empatia wzrasta wraz z doświadczeniem klinicznym? Fizjoterapia, 83(4): 173-180 https://doi.org/10.1016/S0031-9406(05)66074-9.
Trede, F. (2000). Podejście fizjoterapeutów do edukacji w zakresie bólu dolnego odcinka kręgosłupa. Fizjoterapia, 86, 427-433. https://doi.org/10.1016/S0031-9406(05)60832-2 .
Unsgaard-Tøndel, M., & Søderstrøm, S. (2021). Sojusz terapeutyczny: Patients' Expectations Before and Experiences After Physical Therapy for Low Back Pain-A Qualitative Study With 6-Month Follow-Up. Phys. Ther., 101:1-9. https://doi.org/10.1093/ptj/pzab187.
WHO. (1998). Słowniczek promocji zdrowia. Genewa: Światowa Organizacja Zdrowia.
WHO. (2001). ICF - Międzynarodowa Klasyfikacja Funkcjonowania, Niepełnosprawności i Zdrowia. Genewa: Światowa Organizacja Zdrowia, WHO.
Wodak, R. (1997). Krytyczna analiza dyskursu a badanie interakcji lekarz-pacjent. In B.-L. Gunnarsson, P. Linell, & B. Nordberg, Konstrukcja dyskursu zawodowego. (p. Rozdział 9). New York: Routledge Publishers.




Uwagi