¿Estamos hablando de estabilidad del núcleo? ¿O es control del movimiento lumbar el término apropiado?
En 2021, he tenido la suerte de ser seleccionado por los autores del estudio "Lumbar movement control in non-specific chronic low back pain: Evaluation of a direction-specific battery of tests using item response theory" (Adelt, et al), para participar en su estudio como examinador. Esta participación me brindó la oportunidad de actualizar mis conocimientos y comprensión en el área del control motor.
En este blog me gustaría compartir mi experiencia y daros a conocer este tema tan relevante para los terapeutas NMSK.Antecedentes del estudio
El dolor lumbar sigue siendo una carga importante. Más del 85% de los pacientes padecen dolor lumbar inespecífico por causas multifactoriales, entre las que se encuentra un control motor lumbar (CLL) deficiente. Aunque, hasta la fecha, no existe una definición clara y ampliamente aceptada de CML, la mayoría de las fuentes aceptan la definición en la que el CML se considera como la capacidad de controlar activamente los movimientos en la columna lumbar, mientras que al mismo tiempo produce movimiento en otros lugares (Hides et al 2001; Saragiotto et al, 2016). En un LMC deficiente, una carga excesiva de los tejidos puede provocar lesiones (Sahrman et al, 2017).
¿Por qué la teoría de respuesta al ítem (TRI)?
En el estudio se utilizó la llamada Teoría de Respuesta al Ítem, explicada por Thomas Schöttker-Königer, uno de los autores:
Si diferentes pruebas miden lo mismo, hay que resumir los resultados de las pruebas. En el caso del control del movimiento lumbar, todas las pruebas se denominan constructos latentes. Esto significa que el constructo no puede juzgarse directamente mediante una sola prueba, sino que son necesarias varias pruebas.
Las pruebas de LMC se evalúan de forma binaria (correcto / no correcto). Esta podría ser una de las razones para utilizar la TRI en lugar de la teoría clásica de los tests.
Una ventaja de la TRI parece ser la posibilidad de evaluar el constructo subyacente del paciente (en este caso, el control del movimiento lumbar). No es necesario realizar todas las pruebas de la batería, lo que a menudo no es posible en la práctica diaria. Si se conoce la dificultad de una prueba, se puede determinar, con cierta tolerancia (unicidad), el rendimiento del paciente.
Los objetivos del estudio eran:
- ¿La mejor forma de medir el LMC es en función de la dirección o unidimensionalmente?
- Validación de una batería de pruebas de medición de LMC
- Cuantificación de la capacidad de los pacientes con NSCLBP para controlar activamente los movimientos de la columna lumbar
Entre abril y septiembre de 2019, 21 terapeutas manuales de 19 clínicas de fisioterapia ambulatoria de Alemania y Austria reclutaron a un total de 277 pacientes con NSCLBP.
La formación específica de los fisioterapeutas que participaron en el estudio se impartió mediante documentación escrita y abundante material en vídeo con descripciones muy minuciosas de las distintas posiciones de prueba.
Antes de las pruebas de exploración física para el control motor, se utilizaron las siguientes herramientas en el estudio para evaluar el sentido del movimiento y las características del dolor lumbar:
- Cuestionario de creencias sobre la evitación del miedo (FABQ): miedo relacionado con el dolor
- Cuestionario Fremantle de Conciencia de la Espalda (FreBAQ): deterioro de la percepción de la imagen corporal
- Escalas de calificación numérica: Incapacidad relacionada con el dolor durante las actividades cotidianas , intensidad del dolor y sensación de movimiento
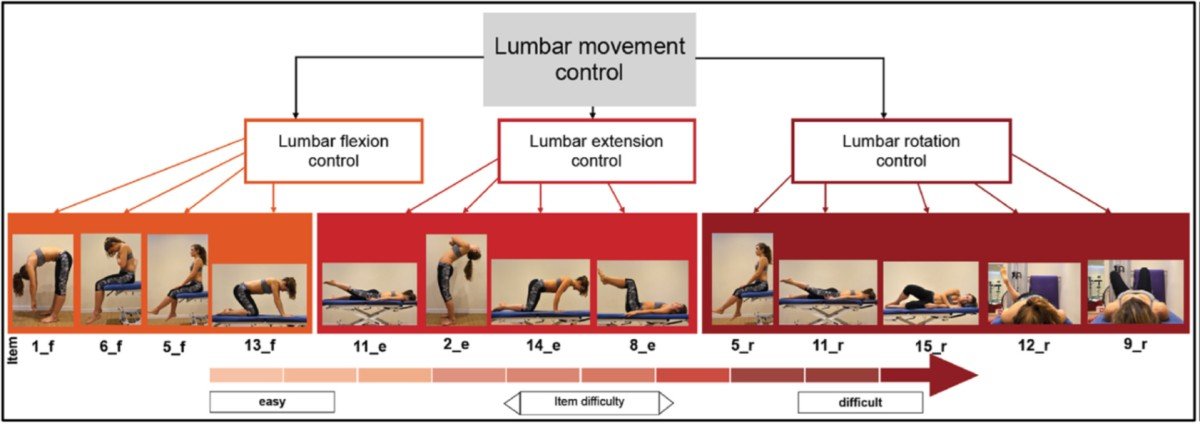
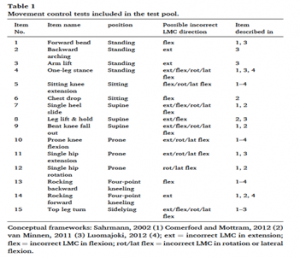
Se evaluaron las siguientes 15 pruebas para LMC (4 ítems para extensión, 4 para flexión y 5 ítems para flexión/rotación lateral).
(Imágenes y tablas utilizadas con permiso de los autores)
Más del 80% de todos los participantes mostraron al menos una dirección incorrecta de LMC.
Los 15 ítems constituyen las 15 pruebas, con diferente dirección y diversas dificultades. La batería de pruebas revela que las pruebas de control de flexión son menos difíciles que las de control de extensión. Las pruebas específicas de rotación son las más difíciles y mostraron la mayor desviación estándar (DE) inferior a la media.
A efectos de cribado, puede elegirse una selección de las pruebas más sensibles para identificar un control motor deficiente:
Cada dirección de LMC debe examinarse por separado. Esta podría ser la diferencia más obvia en comparación con otros procedimientos de prueba.
Una prueba se calificó de "incorrecta" si el movimiento de la columna lumbar se producía de forma prematura y/o excesiva en la dirección específica (extensión, flexión o rotación/flexión lateral) según el juicio subjetivo de un investigador entrenado. La decisión sobre una prueba incorrecta se basó en la estimación ocular. La estimación ocular sobre el resultado de la prueba se definió mediante protocolo.
Aspectos críticos
El evaluador definió la prueba como correcta o incorrecta mediante estimación ocular, lo que podría resultar difícil para los fisioterapeutas menos experimentados. En el estudio faltaba un grupo de control sin síntomas lumbares.
Comparación con otros estudios
Otros autores como Luomajoki et al (2008), postularon un procedimiento de prueba que diferencia entre pacientes con y sin dolor lumbar. Los pacientes mostraron 2,21 pruebas incorrectas frente a 0,75 en el grupo de control sano. Realizaron las pruebas con aproximadamente el mismo número de participantes (210 ) y participaron 12 investigadores. Las pruebas no se dividieron en diferentes direcciones de movimiento.
Este gran número de pacientes representaba una buena sección transversal de pacientes con NSCLBP en comparación con otros estudios con menos pacientes, aunque un gran número de investigadores podría causar un gran fallo subjetivo o una decisión incorrecta en relación con la evaluación de la prueba.
Wattananon et al (2021), publicaron un estudio sobre el control motor lumbar con sólo 8 pacientes y 8 sujetos sanos y llegaron a un resultado totalmente diferente.
Probaron la rotación activa de la cadera en decúbito prono; esta prueba se calificó de muy sensible en el estudio de Adelt. Los participantes con dolor lumbar utilizaron una estrategia de rigidez lumbopélvica para el control postural con el fin de proteger las estructuras dolorosas. La media de los resultados de esta prueba contradice el resultado del estudio de Adelt. 
En este estudio, el movimiento de rotación consecutivo de la espalda no se produjo porque los pacientes endurecieron la columna lumbar para protegerse. El estudio de Adelt et al calificaría este resultado como "correcto". Estimarían que los pacientes con NSCLBP rotan la columna lumbar mientras rotan la cadera y no serían capaces de controlar este movimiento consecutivo.
En la amplia bibliografía sobre este tema se mencionan varias pruebas. Encontrar las más adecuadas para la necesidad del paciente es clave. Curiosamente, un artículo de Hides et al (2019), ofrece una visión general de los diferentes enfoques para el tratamiento de los pacientes con lumbalgia, ¡sin mencionar a los pacientes con lumbalgia crónica! Basándonos en la experiencia, las alteraciones del control del movimiento lumbar se observarán más en pacientes con una larga historia de dolor de espalda.
Hides et al (2019) describe: Alteraciones del Sistema de Movimiento; Diagnóstico y Terapia Mecánica; Entrenamiento del Control Motor y el Modelo de Sistemas Integrados. El supuesto subyacente de que la forma en que una persona "usa" su cuerpo y carga sus tejidos está relacionada con el desarrollo y mantenimiento de su condición. En mi opinión, un artículo muy interesante, que debe destacarse en otro blog.
Resumen general de ese artículo de Hides: "ninguna evidencia apoya un enfoque de tratamiento sobre otro". "Sin embargo, la identificación fiable de los miembros de subgrupos para los que existen tratamientos predeciblemente eficaces y específicos de un subgrupo comienza con el proceso de identificación de un tratamiento estandarizado para los miembros de ese subgrupo". (Hides et al 2019, Saragiotto et al 2017)
¿Estamos seguros de que queremos tratamientos estandarizados?
Vernos a todos en el proceso de búsqueda de subgrupos y opciones de tratamiento relevantes para pacientes con LMC y NSCLBP.
¿O busca pacientes con problemas de Core stability? Consulte las publicaciones de la Sra. Klein-Vogelbach.
Literatura:
Adelt, E., Schoettker-Koeniger, T., Luedtke, K., Hall, T., Schäfer, A., 2021. Lumbar movement control in non-specific chronic low back pain: Evaluation of a direction-specific battery of tests using item response theory. Muskuloskelettal Science and Practice 55 (2021) 102406
Luomajoki, H., Koll, J., de Bruin, ED., Airaksinen, O., 2008. Pruebas de control del movimiento de la zona lumbar; evaluación de la diferencia entre pacientes con lumbalgia y controles sanos. BMC Musculoskeletal Disorder. 9, 170-170
Wattananon, P., Siflies S.P., Wang, H.K., 2021. Patients with low back pain use stiffening strategy to compensate for movement control during active prone hip rotation: A cross-sectional study. Revista de Rehabilitación Musculoesquelética y de la Espalda-1, 1-10
Hides, J. Donelson, R., Lee, D., Prather, H., Sahrmann, S., Hodges, P,. Junio 2019. Convergencia y divergencia entre los enfoques basados en el ejercicio para el manejo del dolor lumbar que consideran el control motor. Revista de fisioterapia ortopédica y deportiva, volumen 49, número 6.
Sahrmann S, et al. Diagnosis and treatment of movement system impairment syndromes. Braz J Phys Ther. 2017 Nov-Dic; 21(6): 391-399Saragiotto Bruno TMaher Christopher G Yamato Tiê P , Costa Leonardo O P , Costa Luciola C Menezes , Ostelo Raymond W J G , Macedo Luciana G. Ejercicio de control motor para el dolor lumbar crónico inespecífico (Revisión Cochrane traducida). Cochrane Database Syst Rev 2016 Jan 8;2016(1)
Saragiotto Bruno T., Maher Chris G., Hancock Mark J., Koes Bart W. Subgrouping Patients With Nonspecific Low Back Pain: Hope or Hype? J Orthop Sports Phys Ther 2017;47(2):44-48.
1TP5Control del movimiento lumbar 1TP5Ejercicios lumbares no específicos1TP5Estabilidad del núcleo#erapia lumbar







Comentarios