Pruebas de cribado, ¡más preguntas que respuestas!
Pruebas de cribado, ¿más preguntas que respuestas?
En la medicina musculoesquelética se utilizan toda una serie de propuestas de cribado diferentes por todo tipo de motivos. La oferta va desde el cribado de bandera roja hasta el cribado pre-participación relacionado con el deporte. Sin embargo, muchas de las pruebas de cribado no gozan de aceptación universal y es frecuente encontrar pruebas contradictorias en la literatura (2).
A continuación he enumerado algunos de los procedimientos de detección propuestos en fisioterapia musculoesquelética:
-proyección de la bandera roja
-examen premanipulativo
-pantalla de movimiento funcional
-programa de detección de escoliosis
-detección de la displasia del desarrollo de la cadera
-exámenes de aptitud física relacionados con la actividad deportiva
-2 minutos de evaluación ortopédica
-volver a la proyección
-evaluación ortopédica previa a la participación
-pruebas de detección en fisioterapia musculoesquelética según los principios del concepto Maitland.
Las pruebas de cribado en el concepto Maitland se utilizan para identificar posibles factores que contribuyan al problema principal del paciente. En general, se trata de un "procedimiento rápido" para probar, descartar o descartar, áreas vecinas al problema principal, generalmente aquellas áreas que tienen relaciones neurofisiológicas, biomecánicas y/o anatómicas directas.
Siguiendo esta línea de pensamiento, esto implica, obviamente, que el clínico está asumiendo que existe un conductor periférico distinto para el problema del paciente. Otros estudios parten de la base de que hay factores más complejos y mecanismos multidimensionales que pueden desempeñar un papel importante en toda una serie de problemas musculoesqueléticos (12, 13,14,15,16, 17,18).
Convertir el cribado en un procedimiento "estándar" y buscar en todo momento motivos distintos o causas periféricas para el dolor o las restricciones de movimiento estaría, por tanto, en conflicto con la ciencia contemporánea del dolor.
La posibilidad de utilizar un procedimiento de prueba que nos permita definir (descartar o descartar) si, por ejemplo, la rodilla, la cadera o la columna cervical son, o no, motores potenciales de los síntomas del paciente y muestran una completa posesión de la función sería ideal en la evaluación musculoesquelética periférica/estructural.
La cuestión no es sólo si existe esa combinación ideal de pruebas, sino que también debemos reflexionar sobre el hecho de que los resultados de las baterías de pruebas pueden estar viciados por la ejecución inconsistente del proveedor y la variabilidad del receptor (7,8). Pocas pruebas ortopédicas han demostrado ser suficientemente selectivas para fines diagnósticos (2). La reproducción de "síntomas y signos" puede estar sesgada (7,8) y los falsos positivos pueden ser hallazgos frecuentes.
El tratamiento de la zona cribada con una reevaluación posterior puede mostrar que hay un cambio favorable en el comportamiento de los síntomas y en la función, pero eso no significa que la zona cribada esté implicada y que el tratamiento haya tenido un éxito indiscutible (9), ya que pueden producirse efectos no controlados. De nuevo, esto contrastaría con los conocimientos actuales en la ciencia del dolor, ya que el sesgo observacional y los efectos placebo/nocebo son factores de confusión potenciales (7).
La prueba diagnóstica de "cribado periférico" ideal debe ser sensible y específica y ser capaz de identificar correctamente a los pacientes que padecen la enfermedad y a los que no la padecen, por tanto descartarlos (sensibilidad), y a los que la padecen, por tanto descartarlos (especificidad).
Debe haber investigaciones disponibles que demuestren que las características de las pruebas cumplen lo que prometen. Sin embargo, a menudo los estudios de investigación sobre los procedimientos de cribado en la rehabilitación musculoesquelética muestran resultados contradictorios (3,4).
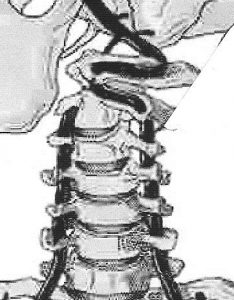
Algunas pruebas de movimientos combinados, como la prueba de rotación en flexión de las altas cervicales, parecen haber superado el escrutinio científico y, en general, se aceptan como una prueba con una alta puntuación de apoyo a la evidencia para el diagnóstico de los componentes de las altas cervicales (muy probablemente C1-2) de la cefalea (2). Los movimientos accesorios de la columna cervical superior que evalúan la movilidad articular tienen, por ejemplo, una puntuación de apoyo moderada (2).
A veces podemos encontrar evidencias de ejecución personificada de técnicas de columna cervical como las del PAIVM (2), donde parece convertirse más en una especie de empuje sobre la columna en lugar de intentar mover la cabeza sobre el cuello y crear un movimiento fisiológico de la columna junto con un movimiento accesorio como defendemos en la MITA.
ejecuciones personificadas de pruebas de movimientos intervertebrales accesorios pasivos en internet. Nótese la falta de seguimiento alrededor del cuello por lo que el paivm muy probablemente se convierte en una especie de empuje y no en un movimiento de cabeza sobre cuello, cuello sobre cuello o cuello sobre tronco.
Vídeo a continuación: Propuesta de IMTA para movimientos intervertebrales accesorios pasivos... observe la empuñadura para una AP unilateral que permite realizar un movimiento de cabeza sobre cuello junto con un movimiento accesorio en C2 en este caso. Observe el vídeo a continuación para ver el movimiento de la cabeza sobre el cuello.
[video width="720" height="720" mp4="https://www.imta.ch/wp-content/uploads/2017/10/IMG_9471.mp4"][/video]
Pero echemos un vistazo más de cerca a lo que generalmente se elige en el concepto de Maitland cuando examinamos la columna cervical superior. Una de las pruebas de detección para la columna cervical superior es el cuadrante cervical superior. El cuadrante cervical superior es una combinación de extensión de la columna cervical superior, rotación de la columna cervical superior y flexión lateral de la columna cervical superior hacia el mismo lado. La prueba está pensada para detectar los denominados "ángulos funcionales" y en ella se buscan signos de restricción del movimiento y la reproducción de los síntomas por parte del paciente. Sin embargo, uno de los principales problemas es que los movimientos activos, o funcionales, no son en absoluto lo mismo que los movimientos pasivos.
"Trate de entrar en extensión cervical superior completa y rotar activamente su cuello hacia un lado en la columna cervical superior y después de eso activamente sideflex su cuello en la columna cervical superior hacia el mismo lado, se dará cuenta de que esta es una tarea compleja, altamente coordinativa y sobre todo, prácticamente imposible. Esto significa que las llamadas esquinas funcionales del cuadrante cervical superior son muy difíciles de alcanzar, si es que se alcanzan, al menos no activamente, no en la mayoría de los seres humanos, y no durante la mayoría de las actividades regulares requeridas".
Una prueba positiva sería una prueba en la que se reproducen los problemas del paciente y/o se reproducen las restricciones de movimiento, también se consideraría una prueba positiva la reproducción de signos y síntomas comparables. Por lo general, la prueba se propone después de comprobar que los movimientos activos son correctos y después de aplicar una sobrepresión direccional general o localizada.
Sin embargo, algunas preguntas siguen sin respuesta:
-¿Tiene la prueba propiedades diagnósticas? ¿qué se está probando exactamente? ---¿Cuál es el impacto sobre las estructuras del cuello?
-¿Qué nivel o niveles se están examinando? ¿Qué estructuras son especialmente defectuosas? ¿Existe coherencia en la prueba en cuanto a las estructuras y la biomecánica defectuosas? ¿Es una prueba de diagnóstico?
-¿Es una prueba segura? por ejemplo para las arterias de la columna cervical (10)? ¿O cuando la hipermovilidad de la columna cervical superior es un problema? ¿O cuando hay antecedentes de traumatismo de la columna cervical?
-¿A partir de qué edad se puede aplicar la prueba? ¿Puede alguien ser demasiado mayor o demasiado joven para que se le aplique la prueba? ¿Existe un límite de edad para la aplicación de la prueba?
-¿están los criterios de la prueba relacionados con la cantidad habitual de carga del paciente en la zona sometida a prueba? Por lo tanto, ¿no se aplica el cuadrante cervical superior en pacientes que no cargan la columna vertebral en la denominada posición del cuadrante cervical superior?
-¿Cumple la prueba los requisitos funcionales? Y en caso afirmativo, ¿para quién? ¿Podemos identificar categorías específicas de pacientes en las que esté indicado este procedimiento de prueba?
-¿Podemos identificar las categorías de pacientes en las que este procedimiento de prueba está contraindicado?
-si consideramos que está indicado realizar la prueba en posiciones combinadas, ¿por qué no realizar la prueba sólo en esa combinación concreta en extensión y no en flexión?
-¿Hay alguna investigación científica disponible sobre la prueba del cuadrante cervical superior? ¿Qué es normal, qué es anormal?... obviamente, ¡la respuesta es no!
-¿hay coherencia en la aplicación del test? -si se aplica el test ¿hay validez intratest o validez intertest?
-si se quiere comprobar si hay síntomas y signos en la columna cervical superior, ¿sería prudente hacer, de antemano, al menos una palpación exhaustiva, con pruebas fisiológicas pasivas, así como pruebas de movimientos accesorios pasivos en combinaciones de movimientos funcionales?
-¿Sería prudente aplicar la palpación (restricciones fisiológicas y de movimientos accesorios y reproducción de síntomas), si fuera necesario, después de los movimientos activos y antes de hacer cualquier tipo de exploración fisiológica multidireccional con sobrepresión, porque eso simplemente significaría menos impacto, por lo tanto, presumiblemente, más seguridad en el cuello?
-¿Qué hay de la posibilidad de producir falsos positivos con las pruebas de movimiento multidireccional más sobrepresión en personas que no están acostumbradas a ser examinadas y cargadas de la manera mencionada? (por cierto... de nuevo... ¿quién es? Probablemente ese paciente que hace lucha greco-romana o algo parecido)
Sin duda, creo que es lógico aplicar una carga progresiva. Una posible escala de carga progresiva comenzaría con una amplia exploración activa del movimiento y formas de prueba activas y funcionales planificadas individualmente. Si se considera necesario e indicado, podría aplicar cierto grado de sobrepresión. Después realizaría una palpación exhaustiva, además de valoraciones fisiológicas pasivas y accesorias pasivas (en busca de patrones de movimiento alterados y posible reproducción de síntomas). Si todavía hubiera una indicación o una necesidad funcional de llevar las pruebas más allá, haría una palpación del movimiento en diferentes posiciones de movimiento combinadas y, para el paciente, funcionales. Para la mayoría de los pacientes esto sería, en lo que a mí respecta, más que suficiente. Tal vez, en algunos casos excepcionales, incluso realizaría más pruebas en el ámbito de las pruebas relacionadas con el deporte, donde los movimientos de la "cabeza sobre el cuello" podrían ser especialmente acentuados.
Una prueba de cribado ideal sería un procedimiento no invasivo, es decir, el procedimiento de la prueba en sí mismo no pondría al paciente en ningún tipo de peligro potencial. La prueba de cribado debe identificar un problema funcional clínicamente significativo y que, si no se trata, causará una morbilidad importante. La prueba de cribado ideal debe ser para un problema funcional en una fase preclínica o presintomática y el problema funcional debe estar implicado en el problema principal del paciente. Por último, el problema funcional, si se trata, debe tener un resultado favorable definitivo a largo plazo sobre el problema principal original del paciente.
Reflexiones y sugerencias finales:
- Aunque las pruebas de cribado se proponen como adaptables a las necesidades individuales, existe una tendencia potencial a generalizar el procedimiento de cribado.
- No se dispone de datos de investigación sobre el cuadrante cervical superior ni sobre el cuadrante cervical inferior, por lo que podría adoptarse un razonamiento idéntico para el cuadrante inferior.
- El cuadrante inferior puede ser ligeramente más funcional, especialmente para mirar por encima del hombro (rotación y extensión o rotación y flexión lateral) pero añadir sobrepresión en la combinación de extensión, flexión lateral y rotación hacia el mismo lado es sin duda una prueba de muy alto impacto y puede crear gran cantidad de síntomas falsos positivos y reacciones de protección.
- Una prueba similar a la de "Spurling" es una prueba en flexión lateral a la que se añade compresión axial. Algunos autores incluyen la rotación ipsilateral y otros la extensión. La prueba de "Spurling" tiene especificidad pero no sensibilidad y no se recomienda como prueba de cribado (2). La prueba de "Spurling" tiene una puntuación de utilidad moderada para evaluar el dolor radicular (2).
- De nuevo, si el cribado está indicado en posiciones combinadas o en las llamadas "esquinas funcionales", ¿por qué entonces sólo el cuadrante inferior comenzando en extensión y por qué no combinaciones en otras direcciones de movimiento?
- No se dispone de datos sobre cuestiones de seguridad en relación con la prueba de cuadrantes, no hay indicaciones sobre cuestiones relacionadas con la edad o la carga ni sobre posibles contraindicaciones.
- Es probable que una prueba de cuadrantes negativa (sensibilidad), aunque no esté respaldada por la investigación, sea capaz de excluir la columna cervical superior como causa periférica de los síntomas, pero una prueba positiva (especificidad) debe considerarse siempre en el contexto de la cantidad de carga sobre la columna cervical en una persona que podría no utilizar nunca esta posición combinada y a la luz de la ciencia contemporánea del dolor.
- Por lo tanto, sugeriría insertar la palpación del cuello, incluida la palpación del movimiento fisiológico y accesorio, directamente después del movimiento activo y antes de cualquier otra forma de prueba de movimiento pasivo combinado que incluya la sobrepresión.
- Si está indicado, realizar la palpación de movimientos accesorios en progresión hacia ángulos funcionales.
- Si todos los tipos de movimientos activos más la sobrepresión, así como la palpación de movimientos en todas las posiciones funcionales y combinadas, se encuentran sin síntomas ni signos, ¿existe todavía la necesidad y la indicación de realizar más pruebas?
Tenga en cuenta que no relacionados con el deporte, el retorno al juego, la prueba puede ser ideal ya que el contexto emocional (el estadio, el público, el adversario, la prensa, etc.) del acontecimiento falta. Esto traducido a la interacción más "normal" entre terapeuta y paciente podría significar que factores contextuales son potencialmente muy diferentes en la configuración del tratamiento que en la vida diaria del paciente.. Por lo tanto, las observaciones realizadas en un entorno clínico pueden tener sus limitaciones.
Con cada paciente, debemos planificar cuidadosamente qué y cómo realizar el cribado.
En todo momento debemos estar alerta ante la posibilidad de que se produzcan errores de observación.
Las pruebas de cribado, en general y si se opta por ellas, deben adaptarse a las necesidades individuales, como la carga específica, las actividades concretas del paciente, la edad y las cuestiones relacionadas con la patología y, sobre todo, deben garantizar la seguridad.
1. Michaeli A. Pruebas de mareo de la columna cervical: ¿Pueden prevenirse las complicaciones de las manipulaciones? Physiotherapy Theory and Practice An International Journal of Physical Therapy, Volumen 7, 1991 - Número 4
2. Cook C, Hegedus E. Pruebas de exploración física ortopédica, un enfoque basado en la evidencia. Segunda edición, 2013
3. Simpson R. et al, Exactitud de las pruebas ortopédicas espinales: una revisión sistemática, Chiropr. Osteopt 2006
4. Shipman S, Helfand M, Nygren P, et al. Rockville (MD): Screening for Developmental Dysplasia of the Hip: A Systematic Literature Review for the U.S. Preventive Services Task Force, Agency for Healthcare Research and Quality (US); 2006 Mar.
5. Wingfield K. et al, Preparticipation Evaluation: An Evidence-Based Review, Clinical Journal of Sport Medicine, 2004.
6. Bahr R., Why screening tests to predict injury do not work- and probably never will...: a critical review, Bahr R. Br J Sports Med 2016;50:776-780. doi:10.1136/bjsports-2016-096256.
7. Walter R., Palpación...exploración pasiva del movimiento, ¿puedes sentirlo? IMTA Blog 2017
8. Walter R., Una mirada crítica a la diferenciación estructural, IMTA Blog 2017.
9. Meakins A. the sports physio Blog, Ch, ch, ch, cambios, marzo 2017.
10. Mitchell J.A., cambios en flujo de sangre de la arteria vertebral después de la rotación normal de la espina dorsal cervical. J. Manipulative Phys. Ther., Jul-Aug;26(6):347-51. 2004
11. Stanton TR. et al, Sensación de rigidez en la espalda: una inferencia perceptiva protectora en el dolor de espalda crónico, Scientific Reports 7, Número de artículo: 9681(2017).
12. Bretischwerdt C, Rivas-Cano L, Palomeque-del-Cerro L, Fernandez-de-las-Penas C and Alburquerque-Sendin F. Immediate effects of hamstring muscle stretching on pressure pain sensitivity and active mouth opening in healthy subjects. J Manipulative Physiol Ther 33: 42-7. 2010
13. Espejo-Antunez L. et al, Immediate effects of hamstring stretching alone or combined with ischemic compression of the masseter muscle on hamstrings extensibility, active mouth opening and pain in athletes with temporomandibular dysfunction, Journal of bodywork and movement therapies, 2015.
14. Nijs J. et al Pensar más allá de los músculos y las articulaciones: Las actitudes y creencias de terapeutas y pacientes respecto al dolor musculoesquelético crónico son clave para aplicar un tratamiento eficaz, Manual Therapy 18 (2013) 96e102
15. Hoffmann T. et al, Clinicians' Expectations of the Benefits and Harms of
Treatments, Screening, and Tests A Systematic Review, JAMA Intern Med. jamainternmed.2016.8254 Publicado en línea el 9 de enero de 2017.
16. Tracey I., Getting the pain you expect: mechanisms of placebo, nocebo and
efectos de revalorización en humanos, Nature medicine 16, Número 11, Noviembre 2010
17. Rabey M. et al, Reconceptualising manual therapy skills in contemporary practice, Musculoskeletal science and practice, febrero de 2017.
18. Kuppens K. et al, Procesamiento sensorial y modulación central del dolor en pacientes con dolor crónico de hombro: A case-control study. Scand J Med Sci Sports. 2017 Oct 4









Comentarios