Screening-Tests, mehr Fragen als Antworten!
Screening-Tests, mehr Fragen als Antworten?
In der muskuloskelettalen Medizin gibt es eine ganze Reihe von Screening-Vorschlägen, die aus den unterschiedlichsten Gründen eingesetzt werden. Das Angebot reicht vom Red Flag Screening bis hin zum sportbezogenen Pre-Participation Screening. Viele der Screening-Tests sind jedoch nicht allgemein anerkannt und in der Literatur finden sich häufig widersprüchliche Aussagen (2).
Im Folgenden habe ich einige der vorgeschlagenen Screening-Verfahren in der Physiotherapie des Bewegungsapparats aufgeführt:
-rote Flaggenvorführung
-prä-manipulatives Screening
-funktionales Bewegungs-Screening
Skoliose-Screening-Programm
-Screening auf Entwicklungsdysplasie der Hüfte
-Screening für die körperliche Eignung für sportliche Aktivitäten
2-minütige orthopädische Screening-Bewertung
-zurück zur Vorführung
-Vor der Teilnahme an der orthopädischen Untersuchung
-Screening-Tests in der Physiotherapie des Bewegungsapparats nach den Grundsätzen des Maitland-Konzepts.
Screening-Tests im Rahmen des Maitland-Konzepts dienen dazu, potenzielle Faktoren zu identifizieren, die zum Hauptproblem des Patienten beitragen. Im Allgemeinen handelt es sich um ein "Schnellverfahren", um benachbarte Bereiche des Hauptproblems zu testen, auszuschließen oder auszuschließen, im Allgemeinen solche Bereiche, die direkte neurophysiologische, biomechanische und/oder anatomische Beziehungen aufweisen.
Folgt man diesem Gedankengang, so bedeutet dies natürlich, dass der Kliniker davon ausgeht, dass es einen eindeutigen peripheren Auslöser für das Problem des Patienten gibt. Mehrere andere Studien gehen davon aus, dass komplexere Ursachen und multidimensionale Mechanismen bei einer ganzen Reihe von Muskel-Skelett-Problemen eine wichtige Rolle spielen können (12, 13, 14, 15, 16, 17, 18).
Die Umwandlung des Screenings in ein "Standard"-Verfahren und die ständige Suche nach eindeutigen Gründen oder peripheren Ursachen für Schmerzen oder Bewegungseinschränkungen würde daher im Widerspruch zur modernen Schmerzforschung stehen.
Die Möglichkeit, ein Testverfahren einzusetzen, mit dem man feststellen kann, ob beispielsweise das Knie, die Hüfte oder die Halswirbelsäule potenzielle Auslöser für die Symptome des Patienten sind oder nicht und ob die Funktion vollständig erhalten ist, wäre ideal für die Beurteilung des peripheren/strukturellen Bewegungsapparats.
Die Frage ist nicht nur, ob es eine solche ideale Kombination von Tests gibt, sondern wir sollten auch darüber nachdenken, dass die Ergebnisse einer Testbatterie durch die uneinheitliche Durchführung der Anbieter und die Variabilität der Empfänger verfälscht werden können (7,8). Nur wenige orthopädische Tests haben sich als ausreichend selektiv für diagnostische Zwecke erwiesen (2). Die Wiedergabe von "Symptomen und Anzeichen" kann verzerrt sein (7,8) und falsch-positive Ergebnisse sind häufig.
Die Behandlung des untersuchten Bereichs mit anschließender Neubewertung kann zeigen, dass sich das Symptomverhalten und die Funktion positiv verändert haben, was jedoch nicht bedeutet, dass der untersuchte Bereich betroffen ist und die Behandlung ein unbestrittener Erfolg war (9), da unkontrollierte Effekte auftreten können. Auch dies würde im Widerspruch zu den heutigen Erkenntnissen der Schmerzforschung stehen, da Beobachtungsfehler und Placebo-/Nocebo-Effekte potenzielle Störfaktoren sind (7).
Der ideale diagnostische Test für das "periphere Screening" muss empfindlich und spezifisch sein und in der Lage sein, Patienten mit und ohne die Erkrankung korrekt zu identifizieren, also auszuschließen (Sensitivität), und solche, die die Erkrankung haben, also einzuschließen (Spezifität).
Es müssen Untersuchungen vorliegen, die zeigen, dass die Testmerkmale halten, was sie versprechen. Forschungsstudien zu Screening-Verfahren in der muskuloskelettalen Rehabilitation zeigen jedoch häufig widersprüchliche Ergebnisse (3,4).
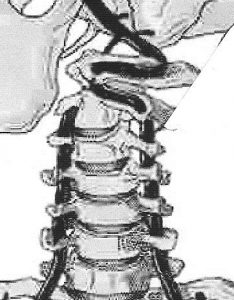
Einige kombinierte Bewegungstests, wie z.B. der Test zur Rotation der oberen Halswirbelsäule, scheinen einer wissenschaftlichen Überprüfung standgehalten zu haben und werden allgemein als Test mit einem hohen Evidenzgrad für die Diagnose von Komponenten der oberen Halswirbelsäule (am ehesten C1-2) bei Kopfschmerzen akzeptiert (2). Die akzessorischen Bewegungen der oberen Halswirbelsäule zur Beurteilung der Gelenkbeweglichkeit haben z.B. einen mäßigen Unterstützungswert (2).
Manchmal finden wir Anzeichen für eine personifizierte Ausführung von Halswirbelsäulentechniken wie die von PAIVM (2), wo es mehr eine Art Drücken auf die Wirbelsäule zu sein scheint, anstatt zu versuchen, den Kopf am Hals zu bewegen und eine physiologische Bewegung der Wirbelsäule zusammen mit einer akzessorischen Bewegung zu erzeugen, wie wir in der IMTA befürworten.
personifizierte Ausführungen von Tests passiver akzessorischer Zwischenwirbelbewegungen im Internet. Man beachte das Fehlen von Folgebewegungen im Nackenbereich, so dass die Bewegung höchstwahrscheinlich zu einer Art Stoßen wird und nicht zu einer Bewegung von Kopf auf Nacken, Nacken auf Nacken oder Nacken auf Rumpf.
Video unten: IMTA-Vorschlag für passive akzessorische Zwischenwirbelbewegungen... beachten Sie den Handgriff für eine unilaterale PA, der in diesem Fall eine Kopf-Hals-Bewegung zusammen mit einer akzessorischen Bewegung an C2 ermöglicht. Bitte sehen Sie sich das Video unten an, um die Kopf-Hals-Bewegung zu sehen!
[video width="720" height="720" mp4="https://www.imta.ch/wp-content/uploads/2017/10/IMG_9471.mp4"][/video]
Schauen wir uns aber einmal genauer an, was im Maitland-Konzept bei der Untersuchung der oberen Halswirbelsäule generell ausgewählt wird. Einer der Screening-Tests für die obere Halswirbelsäule ist der obere Halswirbelquadrant. Der Quadrant der oberen Halswirbelsäule ist eine Kombination aus Streckung der oberen Halswirbelsäule, Rotation der oberen Halswirbelsäule und seitlicher Beugung der oberen Halswirbelsäule zur gleichen Seite. Der Test ist als Screening für so genannte "funktionelle Ecken" gedacht und sucht nach Anzeichen von Bewegungseinschränkungen und der Symptomwiedergabe des Patienten. Eines der Hauptprobleme ist jedoch, dass aktive oder funktionelle Bewegungen keineswegs dasselbe sind wie passive Bewegungen.
"Versuchen Sie, in die volle Kopfgelenksextension zu gehen und Ihren Nacken in der oberen Halswirbelsäule aktiv zu einer Seite zu drehen und danach Ihren Nacken in der oberen Halswirbelsäule aktiv zur gleichen Seite zu beugen, werden Sie feststellen, dass dies eine komplexe, hochkoordinative Aufgabe ist und vor allem praktisch unmöglich. Das bedeutet, dass die so genannten funktionellen Ecken des oberen Halswirbelsäulenquadranten sehr schwer zu erreichen sind, wenn überhaupt, zumindest nicht aktiv, nicht bei den meisten Menschen und nicht während der meisten regelmäßig erforderlichen Aktivitäten".
Ein positiver Test wäre ein Test, bei dem die Probleme des Patienten und/oder die Bewegungseinschränkungen reproduziert werden; auch die Reproduktion vergleichbarer Zeichen und Symptome würde als positiver Test gelten. Der Test wird im Allgemeinen vorgeschlagen, nachdem die aktiven Bewegungen für in Ordnung befunden wurden und nachdem ein gerichteter allgemeiner oder lokaler Überdruck angewendet wurde.
Einige Fragen bleiben jedoch unbeantwortet:
-Hat der Test diagnostische Eigenschaften? Was wird genau getestet? ---Welche Auswirkungen hat der Test auf die Halsstrukturen?
-Welche Ebenen werden geprüft? Welche Strukturen sind besonders beanstandet? Ist der Test hinsichtlich der beanstandeten Strukturen und Biomechanik konsistent? Handelt es sich um einen diagnostischen Test?
-Ist es ein sicherer Test? zum Beispiel für die Arterien der Halswirbelsäule (10)? Oder wenn die Hypermobilität der oberen Halswirbelsäule ein Thema ist? Oder wenn es eine Vorgeschichte von HWS-Traumata gibt?
-Ab welchem Alter kann ich den Test anwenden? Kann jemand einfach zu alt oder einfach zu jung sein, um den Test anwenden zu können? Gibt es eine Altersgrenze für die Anwendung des Tests?
-Prüfkriterien auf die gewohnte Belastung des Patienten im geprüften Bereich bezogen? Also keine Anwendung des Kopfgelenksquadranten bei Patienten, die ihre Wirbelsäule nicht in der sogenannten Kopfgelenksquadrantenstellung belasten?
-Entspricht der Test den funktionalen Anforderungen? Und wenn ja, für wen? Können wir bestimmte Patientenkategorien identifizieren, bei denen dieses Testverfahren angezeigt ist?
-Können wir Patientenkategorien identifizieren, bei denen dieses Testverfahren kontraindiziert ist?
-Wenn wir der Meinung sind, dass es angezeigt ist, in kombinierten Positionen zu testen, warum dann nur in dieser speziellen Kombination in Streckung und nicht in Beugung?
-Gibt es wissenschaftliche Untersuchungen über den Test des oberen Halswirbelsäulenquadranten? Was ist normal, was ist abnormal?... die Antwort ist offensichtlich nein!
Wird der Test einheitlich angewandt? Besteht eine Intra-Tester-Validität oder eine Inter-Tester-Validität, wenn der Test angewandt wird?
-Wenn Sie auf Symptome und Zeichen in der oberen Halswirbelsäule testen wollen, wäre es dann sinnvoll, vorher zumindest eine gründliche Palpation mit passiver physiologischer Testung sowie passiver akzessorischer Bewegungsprüfung in funktionellen Bewegungskombinationen durchzuführen?
-Wäre es ratsam, die Palpation (physiologische und akzessorische Bewegungseinschränkungen und Symptomwiedergabe), falls erforderlich, nach den aktiven Bewegungen und vor jeder Art von multidirektionalem physiologischem Screening mit Überdruck durchzuführen, weil das einfach weniger Belastung und damit vermutlich mehr Sicherheit im Nacken bedeutet?
-Wie steht es mit der Möglichkeit falsch positiver Ergebnisse bei multidirektionalen Bewegungstests plus Überdruck bei Personen, die nicht daran gewöhnt sind, auf die oben beschriebene Weise kontrolliert und belastet zu werden? (Übrigens... noch einmal... wer ist das? Wahrscheinlich dieser eine Patient, der griechisch-römisches Ringen oder etwas Ähnliches betreibt)
Ich glaube definitiv, dass es logisch ist, progressive Belastung anzuwenden. Eine mögliche Skala progressiver Belastung würde mit einer umfassenden aktiven Bewegungserforschung und individuell geplanten funktionellen, aktiven Testformen beginnen. Wenn Sie es für notwendig und angezeigt halten, könnten Sie einen gewissen Überdruck anwenden. Danach würde ich eine gründliche Palpation sowie passive physiologische und passive akzessorische Beurteilungen durchführen (auf der Suche nach veränderten Bewegungsmustern und möglicher Symptomreproduktion). Wenn es immer noch eine Indikation oder eine funktionelle Notwendigkeit gibt, die Tests weiter zu vertiefen, führe ich eine Bewegungspalpation in verschiedenen kombinierten und für den Patienten funktionellen Bewegungspositionen durch. Für die meisten Patienten wäre dies meiner Meinung nach mehr als ausreichend. In einigen Ausnahmefällen würde ich vielleicht sogar noch weiter testen, und zwar im Rahmen von sportbezogenen Tests, bei denen die "Kopf-Nacken"-Bewegungen besonders betont werden könnten.
Ein idealer Screening-Test wäre ein nicht-invasives Verfahren, d. h. das Testverfahren an sich würde den Patienten in keiner Weise in Gefahr bringen. Der Screening-Test muss ein funktionelles Problem aufzeigen, das klinisch bedeutsam ist und das, wenn es unbehandelt bleibt, zu einer erheblichen Morbidität führt. Der ideale Screening-Test muss ein funktionelles Problem in einem präklinischen oder präsymptomatischen Stadium erfassen, und das funktionelle Problem sollte mit dem Hauptproblem des Patienten zusammenhängen. Und schließlich muss das funktionelle Problem, wenn es behandelt wird, einen eindeutig positiven Langzeiteffekt auf das ursprüngliche Hauptproblem des Patienten haben.
Abschließende Überlegungen und Vorschläge:
- Obwohl Screening-Tests vorgeschlagen werden, die an die individuellen Bedürfnisse angepasst werden können, besteht die Gefahr, dass das Screening-Verfahren verallgemeinert wird.
- Für den oberen zervikalen Quadranten liegen keine Forschungsdaten vor, ebenso wenig wie für den unteren zervikalen Quadranten, so dass die gleichen Überlegungen für den unteren Quadranten angestellt werden könnten.
- Der untere Quadrant mag etwas funktioneller sein, insbesondere für den Blick über die Schulter (Rotation und Streckung oder Rotation und Seitenbeugung), aber die Hinzufügung von Überdruck bei der Kombination von Streckung, Seitenbeugung und Rotation zur gleichen Seite ist zweifellos ein Test mit sehr hoher Belastung und kann eine große Anzahl falsch positiver Symptome und Schutzreaktionen hervorrufen.
- Ein ähnlicher Test wie der "Spurling"-Test ist ein Test in Seitenflexion, bei dem eine axiale Kompression hinzugefügt wird. Einige Autoren beziehen die ipsilaterale Rotation ein, andere die Extension. Der "Spurling"-Test hat eine hohe Spezifität, aber keine Sensitivität und wird nicht als Screening-Test empfohlen (2). Der "Spurling"-Test hat eine mäßige Nützlichkeitsbewertung für die Prüfung von Nervenwurzelschmerzen (2).
- Nochmals: Wenn das Screening in kombinierten Positionen oder so genannten "Funktionsecken" angezeigt ist, warum dann nur der untere Quadrant in der Streckung und warum keine Kombinationen in anderen Bewegungsrichtungen?
- Es liegen keine Daten zur Sicherheit der Quadrantentests vor, und es gibt keine Hinweise auf alters- oder belastungsbedingte Probleme oder auf mögliche Kontraindikationen.
- Es ist wahrscheinlich, dass ein negativer Quadrantentest (Sensitivität) die obere Halswirbelsäule als peripheren Auslöser von Symptomen ausschließen kann, auch wenn dies nicht durch Forschungsergebnisse belegt ist. Ein positiver Test (Spezifität) sollte jedoch immer im Zusammenhang mit dem Ausmaß der Belastung der Halswirbelsäule bei einer Person, die diese kombinierte Position möglicherweise nie einnimmt, und im Lichte der modernen Schmerzforschung gesehen werden.
- Daher würde ich vorschlagen, die Palpation des Halses einschließlich der Palpation der physiologischen und akzessorischen Bewegung direkt nach der aktiven Bewegung und vor jeder anderen Form der passiven kombinierten Bewegungsprüfung, die Überdruck einschließt, einzuführen.
- Falls angezeigt, führen Sie die Palpation der akzessorischen Bewegungen in Richtung der funktionellen Ecken durch.
- Wenn alle Arten von aktiven Bewegungen und Überdruck sowie das Abtasten von Bewegungen in allen funktionellen und kombinierten Positionen ohne Symptome und Anzeichen sind, besteht dann immer noch die Notwendigkeit und Indikation, den Test weiterzuführen?
Bitte beachten Sie, dass keine Sportbezogener Test, Rückkehr zum Spiel, kann ideal sein, da der emotionale Kontext (das Stadion, die Zuschauer, der Gegner, die Presse usw.) der Veranstaltung fehlt. Übertragen auf die "normale" Interaktion zwischen Therapeut und Patient könnte dies bedeuten, dass kontextuelle Faktoren sind potenziell ziemlich in der Behandlungsumgebung anders sind als im täglichen Leben des Patienten. Beobachtungen, die in klinischen Einrichtungen gemacht werden, können daher ihre Grenzen haben.
Bei jedem Patienten sollten wir sorgfältig planen, was und wie wir das Screening durchführen.
Wir sollten stets auf die Möglichkeit von Beobachtungsfallen achten.
Screening-Tests sollten im Allgemeinen und wenn sie gewählt werden, an individuelle Bedürfnisse wie spezifische Belastung, spezifische Aktivitäten des Patienten, Alter und pathologische Aspekte angepasst werden und vor allem Sicherheit garantieren.
1. Michaeli A. Schwindeltest an der Halswirbelsäule: Können Komplikationen bei Manipulationen verhindert werden? Physiotherapie Theorie und Praxis Eine internationale Zeitschrift für Physiotherapie, Band 7, 1991 - Ausgabe 4
2. Cook C, Hegedus E. Orthopeadic physical examination tests, an evidence based approach. Zweite Auflage, 2013
3. Simpson R. et al, Accuracy of spinal orthopaedic tests: a systematic review, Chiropr. Osteopt 2006
4. Shipman S, Helfand M, Nygren P, et al. Rockville (MD): Screening for Developmental Dysplasia of the Hip: A Systematic Literature Review for the U.S. Preventive Services Task Force, Agency for Healthcare Research and Quality (US); 2006 Mar.
5. Wingfield K. et al, Preparticipation Evaluation: An Evidence-Based Review, Klinische Zeitschrift für Sportmedizin, 2004
6. Bahr R., Why screening tests to predict injury do not work- and probably never will...: a critical review, Bahr R. Br J Sports Med 2016;50:776-780. doi:10.1136/bjsports-2016-096256
7. Walter R., Palpation...passive Bewegungsexploration, können Sie es fühlen? IMTA Blog 2017
8. Walter R., Ein kritischer Blick auf die strukturelle Differenzierung, IMTA Blog 2017
9. Meakins A. der Sportphysio Blog, Ch, ch, ch, Änderungen, März 2017
10. Mitchell J.A., Changes in vertebral artery blood flow following normal rotation of the cervical spine. J. Manipulative Phys. Ther., Jul-Aug;26(6):347-51. 2004
11. Stanton TR. et al, Feeling stiffness in the back: a protective perceptual inference in chronic back pain, Scientific Reports 7, Article number: 9681(2017)
12. Bretischwerdt C, Rivas-Cano L, Palomeque-del-Cerro L, Fernandez-de-las-Penas C und Alburquerque-Sendin F. Unmittelbare Auswirkungen der Dehnung der hinteren Oberschenkelmuskulatur auf die Druckschmerzempfindlichkeit und die aktive Mundöffnung bei gesunden Personen. J Manipulative Physiol Ther 33: 42-7. 2010
13. Espejo-Antunez L. et al, Immediate effects of hamstring stretching alone or combined with ischemic compression of the masseter muscle on hamstrings extensibility, active mouth opening and pain in athletes with temporomandibular dysfunction, Journal of bodywork and movement therapies, 2015
14. Nijs J. et al. Thinking beyond muscles and joints: Die Einstellungen und Überzeugungen von Therapeuten und Patienten in Bezug auf chronische muskuloskelettale Schmerzen sind der Schlüssel zur Anwendung einer wirksamen Behandlung, Manual Therapy 18 (2013) 96e102
15. Hoffmann T. et al, Clinicians' Expectations of the Benefits and Harms of
Treatments, Screening, and Tests A Systematic Review, JAMA Intern Med. jamainternmed.2016.8254 Published online January 9, 2017.
16. Tracey I., Getting the pain you expect: mechanisms of placebo, nocebo and
Aufarbeitungseffekte beim Menschen, Nature medicine 16, Nummer 11, November 2010
17. Rabey M. et al, Reconceptualising manual therapy skills in contemporary practice, Musculoskeletal science and practice, Februar 2017
18. Kuppens K. et al, Sensory processing and central pain modulation in patients with chronic shoulder pain: A case-control study. Scand J Med Sci Sports. 2017 Oct 4









Kommentare