Lumbale Strukturdegeneration und Wirbelgleiten "WAS SIE SEHEN, IST NICHT IMMER DAS, WAS SIE HABEN, von Rolf Walter".
Fallbericht von Rolf Walter
Strukturelle Degeneration der Lendenwirbelsäule und Spondylolisthesis der Wirbelsäule
"WAS MAN SIEHT, IST NICHT IMMER DAS, WAS MAN BEKOMMT"
Kürzlich kam eine 77-jährige Dame in guter bis sehr guter Allgemeinverfassung in meine Praxis und klagte über sockenähnliche Nadelstiche in beiden Beinen, vor allem in der Nacht oder während einer kleinen Ruhepause auf der Couch nach dem Mittagessen. Ihr allgemeines Aktivitätsniveau ist im Vergleich zu ihrem Alter recht hoch, da sie seit mehr als 40 Jahren regelmäßig Yoga praktiziert, gerne lange Wanderungen in den Schweizer Bergen bergauf und bergab unternimmt und gerne in ihrem Garten arbeitet. Keine der oben genannten Aktivitäten bereitet ihr Probleme.
Interessanterweise hat sie keine Vorgeschichte von Rückenschmerzen, aber ihre sockenähnliche Verteilung von Nadelstichen ist seit mehr als 16 Jahren vorhanden, was sie technisch gesehen offensichtlich zu einer chronischen Patientin macht, die erst kürzlich etwas an Intensität gewonnen hat! Sie neigt dazu, das Tragen von Gewichten über 10 kg zu vermeiden, da dies zu Beschwerden in den Beinen führt.
Die Bewegungen der Wirbelsäule sind in alle Richtungen schmerzfrei, vielleicht etwas steif in der Streckung an der thorako-lumbalen Verbindung, wobei lokaler Überdruck lokale Symptome hervorruft, ansonsten ziemlich flexibel für eine Dame ihres Alters, was aber nicht weiter verwunderlich ist, wenn man bedenkt, dass sie in Yoga "verknallt" ist, das sie fast täglich praktiziert.
Die neurologische Untersuchung zeigt keine Defizite (weder klinisch noch im EMG).
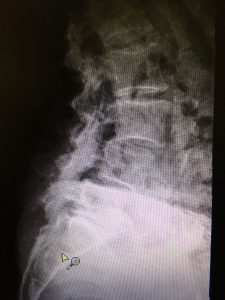
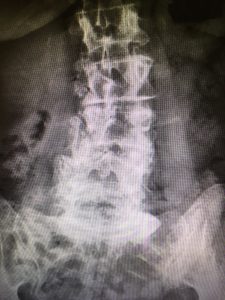
Wie Sie auf beiden Röntgenbildern sehen können, gibt es beeindruckende degenerative Veränderungen in der Lendenwirbelsäule, die wahrscheinlich mit ihrer Lumbalskoliose und ihrer Spondylolisthesis L3-4 und L4-5 zusammenhängen. Personen mit degenerativen Veränderungen und sogar mit fortschreitendem Abrutschen können asymptomatisch sein.
Es liegen keine Daten über ein dynamisches Wirbelgleiten der Patientin vor, aber sowohl ihr subjektiver als auch ihr körperlicher Untersuchungsbefund erfordern vorläufig keine dringende weitere Untersuchung in dieser Richtung.
Im MRT wurden zystische Formationen (Tarlov-Zysten) in der Brustwirbelsäule dokumentiert. Bislang liegen keine Daten von Fachärzten vor, die dem diagnostischen Vorhandensein von Zysten in der Brustwirbelsäule einen klinischen Wert beimessen, abgesehen von der Tatsache, dass sich der Patient im Allgemeinen wohl fühlt und keinerlei neurologische Funktionsstörungen vorliegen.
"Tarlov-ZystenDie auch als perineurale Zysten bezeichneten Zysten sind innervierte Meningealzysten vom Typ II, Zerebrospinalflüssigkeit-gefüllte (Liquor-)Säcke, die sich am häufigsten im Wirbelkanal der S1- bis S5-Region des Gehirns befinden Rückenmark (viel seltener in der Hals-, Brust- oder Lendenwirbelsäule) und kann von anderen Hirnhautzysten durch ihre nervenfasergefüllten Wände. Tarlov-Zysten sind definiert als Zysten, die sich innerhalb der Nervenwurzelscheide an der Spinalganglion. Da Tarlov-Zysten Zysten der Rückenmarkshäute sind, verursachen symptomatische Tarlov-Zysten per Definition Myelopathie. Die Ätiologie Einige aktuelle Theorien, die dieses Phänomen erklären, sind noch nicht getestet oder in Frage gestellt worden, aber sie beinhalten einen erhöhten Druck im Liquor, die Füllung von angeborenen Zysten mit Einwegventilen, Entzündungen als Reaktion auf Traumata und Krankheiten. Benannt sind sie nach dem Neurologen Isadore Tarlovder sie 1938 beschrieb".
"Typ-III-Zysten" sind intradural; sie sind entweder angeboren oder durch ein Trauma verursacht; sie sind selten mit anderen Anomalien verbunden und kommen nur selten vor. Etwa 75% sind im dorsalen Bereich zu finden. Die meisten der angeborenen Typ-III-Zysten finden sich posterior des Rückenmarks, im Gegensatz zu den durch Trauma verursachten, die sich anterior des Rückenmarks befinden": Quelle Wikipedia
Als sie ihren Arzt aufsuchte, wurde ihr ein halbstarres Korsett für die Lendenwirbelsäule verschrieben, was wahrscheinlich damit zusammenhing, dass der Facharzt die Symptome mit den degenerativen Veränderungen im Rücken in Verbindung brachte. Die Patientin erklärte dem Facharzt, sie habe nicht die Absicht, das Korsett zu tragen, sie fühle sich viel zu gut, habe keine Vorgeschichte von Lendenproblemen und habe das Gefühl, dass ihre Beschwerden mit etwas anderem zusammenhingen als mit ihrem unteren Rücken! Der Arzt bestand darauf, dass sie Medikamente (Lirica) einnimmt, was sie nicht möchte. Als ihr Arzt herausfand, dass sie die ihr verschriebenen Medikamente nicht nahm, forderte er einen neurochirurgischen Eingriff, den sie ablehnt, weil sie glaubt, dass dies ihre Situation mehr verschlimmern könnte, als dass es tatsächlich helfen würde!
"Interessante und starke persönliche Sicht der Patientin, anscheinend geht es ihr gar nicht so schlecht und sie ist nicht sehr beeinflussbar durch medizinische Meinungen!"
Am Ende sagte der Spezialist, wenn sie Lirica nicht mitnehmen und keinen Neurochirurgen aufsuchen wolle, bleibe nur die Physiotherapie!
"Ich und der Patient fanden es interessant, dass Die Physiotherapie stand ganz am Ende der therapeutischen Möglichkeiten!"
Es scheint, dass diese Patientin ein starkes Vertrauen in ihre Fähigkeit hat, mit ihrer aktuellen Situation fertig zu werden, was bei den meisten meiner Patienten sicher nicht immer der Fall ist.
"Eine systematische Überprüfung quantitativer und qualitativer Forschungsarbeiten hat starke Belege dafür gefunden, dass die Überzeugungen der Patienten über Rückenschmerzen mit den Überzeugungen des Arztes, den sie konsultiert haben, zusammenhängen, und mäßige Belege dafür, dass ein hohes Maß an Angstvermeidungsüberzeugungen bei Ärzten mit einem hohen Maß an Angstvermeidungsüberzeugungen bei ihren Patienten zusammenhängt. Diese Ergebnisse wurden in erster Linie auf der Grundlage von Beobachtungsstudien synthetisiert, so dass ein Kausalzusammenhang nicht nachgewiesen werden konnte. Ergebnisse aus qualitativen Interviewstudien deuten jedoch darauf hin, dass Kliniker die Überzeugungen ihrer Patienten beeinflussen.
Ben Darlow; Überzeugungen über Rückenschmerzen: das Zusammentreffen von Patient, Arzt und Gemeinschaft
Obwohl es eine klare übermäßige Bewegung um L4 herum zu geben scheint (siehe Video), scheint ihr Hauptproblem nicht mit irgendeiner Art von Bewegung, sondern eher mit der Positionierung über Nacht zusammenzuhängen. (Spielt die thorakale Zyste eine Rolle?) Auf dem Crosstrainer ist ein gewisses L-R-Gefühl bei der unterschiedlichen Lastübertragung von den Beinen auf die Wirbelsäule zu spüren (vielleicht im Zusammenhang mit ihrer thorakolumbalen Skoliose?), aber bei dieser Aktivität treten keine Symptome auf. Die Patientin hat ein radiologisches Schwellerzeichen und einen vergrößerten interspinalen Spalt bei Flexions- und Extensionsbewegungen. Passive physiologische Zwischenwirbelbewegungen zeigen gut tastbare erhöhte Bewegungen um L3-4 und L4-5, aber passive akzessorische Zwischenwirbelbewegungen lösen keinerlei Symptome aus.
Wir waren uns einig, dass der erste Schritt darin bestehen sollte, die Lagerung über Nacht zu ändern, damit sie sich wohler fühlt und weniger Symptome hat! Von dort aus gehen wir Schritt für Schritt vor und sehen, ob eine Verbesserung möglich ist.
Nach 4 Behandlungen in etwa 4 Wochen;
Die Positionierung ihres thorako-lumbalen Übergangs in Seitenlage mit einem Kissen schien die Intensität der Symptome zunächst etwas zu lindern, und die Behandlung ihres Thorax mit passiven und aktiven Bewegungen, die ihre Thoraxdynamik erhöhen, hat zu einer spürbaren Verringerung ihrer Symptome geführt, Die sockenähnliche Verteilung ist verschwunden, wenn sie ihr Mittagsschläfchen auf der Couch hält, und hat sich über Nacht verringert (in manchen Nächten gab es keine Symptome, in anderen nur Teilsymptome, wie z. B. nur im unteren Teil des Schienbeins und nicht unter dem Fuß oder nur am Fußrücken eine Linie wie ein elektrisches Symptom ohne die Nadelstiche.) Wir haben beide das Gefühl, dass wir uns im Moment auf einem interessanten therapeutischen Weg befinden. Ich betonte die Tatsache, dass sie ihr regelmäßiges Aktivitätsniveau beibehalten sollte und sich frei fühlen sollte, das zu tun, was sie als gut für ihren Rücken empfindet, sie scheint sich sehr gut auf ihren Körper einzustellen und das ist immer eine große Hilfe.
Wir sind uns einig über einen aktiven Ansatz, der sowohl dem Charakter als auch den individuellen Bedürfnissen des Patienten entspricht.
Der klinische Wert ihrer Röntgen- und MRT-Aufnahmen wurde erörtert und in einen Kontext gestellt
Was Sie auf den Röntgenbildern und teilweise bei der klinischen Untersuchung sehen (Verdacht auf strukturelle Instabilität der Lendenwirbelsäule), hat nicht unbedingt etwas mit dem zu tun, worunter der Patient leidet! Es liegen keine Daten zur strukturellen Instabilität vor, es gibt keine klinischen Anzeichen für Instabilitätsverhalten. Der Patient hat keine Vorgeschichte von Rückenschmerzen und führt einen aktiven und gesunden Lebensstil. Vorerst sind die ersten Indikatoren nach der Erstbehandlung positiv, wir müssen beobachten, wie sie in den nächsten Wochen bis Monaten reagieren wird. Es scheint keine unmittelbare Notwendigkeit für weitere medizinische Untersuchungsverfahren zu bestehen.
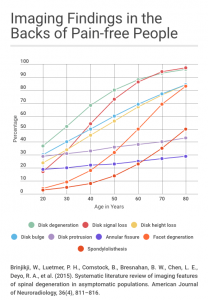
Brinjikji W., et al; Systematic Literature Review of Imaging Features of Spinal Degeneration in Asymptomatic Populations, AJNR Am J Neuroradiol. 2015 April ; 36(4): 811-816
Kang A. et al, New physical examination tests for lumbar spondylolisthesis and instability:low midline sill sign and interspinous gap change during lumbar flexion-extension motion , BMC Musculoskeletal Disorders (2015) 16:97
Geerse W.K., Bilaterale Beinbeschwerden e Das T10-Syndrom? Ein Fallbericht, Manuelle Therapie 17 (2012) 251-254
Darlow B., Beliefs about back pain: the confluence of client, clinician and community, International Journal of Osteopathic Medicine, 2016







Kommentare